Introducción
A finales del año 2019, se describió la aparición de numerosos casos de neumonía en Wuhan, provincia China de Hubei1. El seguimiento epidemiológico detectó una exposición común en un mercado mayoritario que incluía el expendio de animales vivos en la ciudad de Wuhan. La transmisión y propagación de dicha neumonía, que incluyó hasta 7 casos graves, fue asignada a un nuevo virus de la familia Coronaviridae denominado SARS-CoV-2, y a la enfermedad que provoca se le denominó por consenso internacional COVID-19. La propagación en los meses subsiguientes fue rápida, alcanzando velozmente todos los continentes habitados. El 11 de marzo de 2020, la Organización Mundial de la Salud calificó el brote del nuevo coronavirus como una pandemia, al haberse extendido en más de 100 países del mundo.
En el Perú, el caso índice (primer caso) de COVID-19 fue el 6 de marzo del 2020, un peruano con historia de viaje a España, Francia y República Checa, a partir del cual se detectaron ocho casos confirmados de primera generación (contactos directos), dos casos de segunda generación (contactos de un caso confirmado de la primera generación) y dos casos de tercera generación (contactos de un caso confirmado de la segunda generación). Nuestro país presenta la segunda tasa más alta de infección en América del Sur, con estimaciones al cierre de este artículo de 58 526 casos confirmados por prueba y 1 627 muertes (letalidad 2,8%)2). Al momento, nuestro país cuenta con regiones de elevada infección y tasas de mortalidad muy elevadas. Lima presenta la más alta tasa de infección a nivel nacional, siendo considerada zona vulnerable o roja, debido a la alta proporción de casos confirmados por pruebas. Tiene 35 299 casos reportados y una carga de enfermedad sustancial en los conos de Lima con tasa de positividad de 14,9%, que revela un nivel alto de contagio2. La gravedad de la situación ha motivado la declaración de emergencia sanitaria en todo nuestro país por decreto supremo del Estado Peruano.
Según las evidencias actuales, el periodo de incubación es de 5 días (rango 2 a 14 días). La enfermedad afecta principalmente a personas de más de 30 años, con predilección de sujetos con comorbilidades, como obesidad e hipertensión arterial3. Si bien los datos sobre COVID-19 continúan cada día aportando nuevas luces a nuestra comprensión de esta enfermedad, la información específica sobre el embarazo sigue siendo limitada. En pandemias anteriores, como el SARS y el H1N1, las gestantes eran más susceptibles a enfermedades graves y tenían mayores tasas de mortalidad que la población general.4). El perfil clínico de compromiso en las gestantes afectadas con infección por SARS CoV-2 aun despierta controversias y hay escasa data al respecto.
El seguro social de salud del Perú - EsSalud, en este momento asume un 32% de todos los casos hospitalizados del país. El Hospital Nacional Edgardo Rebagliati Martins es uno de los más grandes centros de atención de EsSalud del país, con un promedio de 6 100 partos anuales. También, en este momento es uno de los principales centros de atención COVID nacional.
Presentamos la experiencia con casos de COVID-19 en gestantes diagnosticadas con pruebas rápidas y con PCR, y las características materno perinatales.
Métodos
Se seleccionó todas las gestantes hospitalizadas por el servicio de emergencia de gineco-obstetricia entre el 24 de marzo y el 07 de mayo del 2020 y que a su ingreso tuvieron diagnóstico de infección por SARS-CoV-2 mediante prueba rápida para SARS-CoV-2 (Orient Gene COVID-19 IgG/IgM Rapid Diagnostic Test) en sangre materna o la prueba RT-PCR SARSCoV-2 mediante hisopado nasofaríngeo realizada en todos los casos con prueba rápida positiva y los casos sintomáticos respiratorios, así tuvieran prueba rápida negativa al ingreso. En todas las gestantes se hizo pesquisa de síntomas COVID-19 (fiebre, tos, dolor de garganta, disnea, cefalea, mialgias, diarrea), siendo calificadas como asintomáticas, sintomáticas leves, moderadas o severas, de acuerdo a los lineamientos establecidos por el documento técnico Prevención, Diagnóstico y Tratamiento de personas afectadas por COVID-19 en el Perú (aprobado por RM N° 193-2020 / MINSA) 5. Se tomó en cuenta además las siguientes variables maternas: edad, edad gestacional, paridad, condición de gestante o puérpera al ingreso, causa de la cesárea si la hubo, leucocitosis, linfopenia, recuento plaquetario, proteína C reactiva, creatinina, perfil hepático, hallazgos de imágenes cuando correspondía y la evolución obstétrica y respiratoria. Las variables neonatales incluidas fueron la vía del parto, sexo, peso, puntuación Apgar al nacer y resultado de RT-PCR para SARS-CoV-2. Las variables fueron ingresadas a una ficha de llenado electrónico y los datos obtenidos fueron trabajados en el programa SPSS v26.O y presentados en tablas y figuras representativas para su posterior análisis.
Resultados
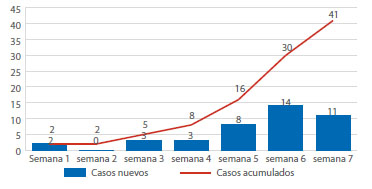
Durante el periodo estudiado se hospitalizaron 41 pacientes, que incluyeron 37 gestantes y 4 puérperas con diagnóstico de SARS-CoV-2 (Figura 1). El primer caso identificado de gestante positiva para SARS-CoV-2 fue el 24 de marzo, luego de lo cual se implementó progresivamente el tamizaje a las pacientes sintomáticas respiratorias y las quirúrgicas, hasta alcanzar el tamizaje universal con prueba rápida desde el 14 de abril, dirigido a toda paciente con indicación de hospitalización.
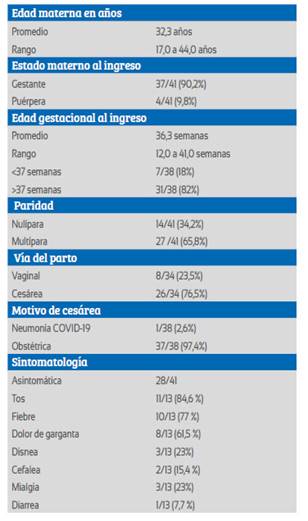
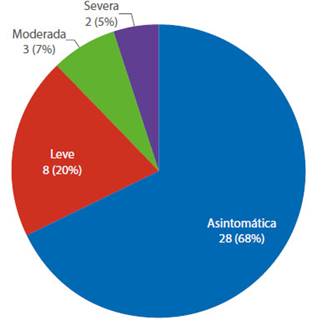
Las características clínicas maternas se exponen en la Tabla 1. Los síntomas más comunes fueron tos en 84,6%, fiebre en 76,9% y dolor de garganta en 61,5%. El 20% (8/41) de casos tenía enfermedad leve, 7,3% (3/41) moderada y dos casos (4,8%; 2/41) de neumonía severa que requirieron ingresar a la unidad de cuidados intensivo (UCI), recibiendo ventilación no invasiva (Figura 2). No se registró muerte materna. La tasa de prematuridad menor de 37 semanas fue de 18% (7/38), y todas las cesáreas fueron de causa obstétrica, salvo una de 32 semanas indicada por neumonía COVID19. Se presentaron dos casos de gestantes con neumonía severa (30 y 34 años). La primera, de 32 semanas de gestación, mostró infiltrado en consolidación en hemitórax derecho, permaneció en UCI 9 días y se interrumpió el embarazo por cesárea dada la necesidad de optimizar la ventilación materna. El segundo caso ingresó con 31 semanas de gestación, presentó imagen en vidrio esmerilado bilateral, permaneció en UCI 8 días y actualmente aún está hospitaliza da en el servicio de gestantes COVID de nuestro centro. Ambas pacientes tuvieron linfopenia, PCR >10 mg%, transaminasemia leve y requirieron apoyo ventilatorio no invasivo.
Del total de 41 pacientes con SARS-CoV-2, 39 contaron con prueba rápida serológica y de estas 32 fueron positivas. De las 7 con serología no reactiva, 5 persistieron con síntomas, 1 debutó con fiebre durante la hospitalización y 1 comunicó historia de contacto positivo, por lo que se les realizó el hisopado nasofaríngeo, resultando con RT-PCR positivo para SARS-CoV-2.
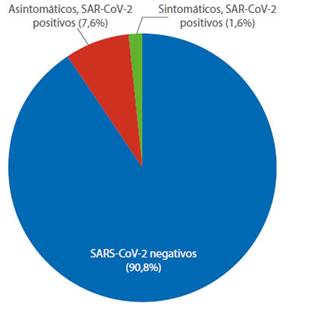
La Tabla 2 muestra las características de laboratorio materno y sus pruebas diagnósticas. Desde la instauración del cribado universal como requisito de hospitalización, se realizaron 316 pruebas rápidas hasta el 7 de mayo, encontrándose 29 (9,2%) casos reactivos y 287 (90,8%) no reactivos. De los casos reactivos, solo 5 presentaron síntomas (17,2%) al ingreso, siendo 24 (82,8%) asintomáticas (Figura 3).
El parto fue vía vaginal en 23,5%, mientras que 76,5% tuvieron cesárea (Tabla 2). La causa de cesárea más frecuente fue el antecedente de cesárea (de 1 a 3 cesáreas anteriores) con 48,3%, seguida de las distocias de presentación con 20,7%, trastornos hipertensivos del embarazo en 10,3%, rotura prematura de membranas en 17,2%. Los partos vaginales en 33,3% se asociaron a otras complicaciones obstétricas, como cesárea previa, preeclampsia y rotura prematura de membranas.
Con respecto a los resultados neonatales, en los 41 casos maternos se obtuvo 35 recién nacidos por parto vaginal o cesárea, incluyendo una cesárea por embarazo gemelar de 34 semanas y preeclampsia severa. El 71% de los recién nacidos fueron masculinos, con peso promedio de 3 200 gramos (1 775 a 4 625 g). Del total, solo tres presentaron Apgar bajo al minuto y todos se recuperaron rápidamente a los 5 minutos. Todos los recién nacidos fueron sometidos a RT-PCR para SARS-CoV-2, de acuerdo a protocolo institucional, y a la fecha de esta publicación solo se tuvo un caso con PCR positivo en un recién nacido a término de parto vaginal, cuyo hisopado para RT-PCR fue realizado al 8° día de vida y cuya madre presentó prueba rápida negativa al ingreso y posterior PCR positivo realizado por sintomatología leve posparto, por lo que se asume una trasmisión horizontal.
Discusión
En nuestro estudio se observó, en primer lugar, que las características clínicas de nuestros casos de gestantes con neumonía COVID-19 durante el embarazo fueron similares a las de los adultos con neumonía por COVID-19, como anteriormente hallado por Guan WJ y Wu Z6,7. El 68,2% (28/41) de pacientes embarazadas positivas a SARS-CoV-2, no presentaron síntomas y la mayoría fue diagnosticada durante la admisión con pruebas rápidas. Solo 4,8% (2/41) de gestantes desarrolló neumonía severa, que requirió ingreso en la UCI y ninguna falleció. Según pequeñas series8,9 con 38 gestantes diagnosticadas con COVID-19 durante el segundo y tercer trimestre, los síntomas más comunes en la presentación fueron fiebre y tos, al igual que nuestro estudio, en el que la tos se presentó en 84,6% y la fiebre en 76,9% de los casos.
En el Perú, según la normativa del MINSA, se define como caso positivo a aquellos casos que presenten RT-PCR y/o prueba rápida positiva. La introducción de las pruebas rápidas serológicas como método de tamizaje permitió identificar principalmente a las pacientes asintomáticas, cuya proporción es similar a la encontrada en Nueva York10 y el doble a la de Londres11. Una posible explicación sería que las características socioeconómicas propias de nuestra población han hecho que la intensidad de transmisión comunitaria en Lima sea similar a la de la ciudad estadounidense, donde no se adoptaron medidas de confinamiento temprano.
Este es el primer estudio que emplea pruebas rápidas serológicas como método de tamizaje, constituyendo una estrategia costo-efectiva frente a la pandemia, la cual permite identificar principalmente a las pacientes asintomáticas12. Las ventajas consisten en el aislamiento temprano de la gestante con COVID-19 y del recién nacido, para impedir una posible transmisión horizontal, y el uso adecuado de equipo de protección personal (EPP) por parte del personal de salud al momento de la atención, principalmente en un contexto de insumos limitados, como el que se está viviendo a nivel mundial13.
No obstante, hubo un caso de gravedad severa que presentó clínica por dos semanas y dos tomas de prueba rápida negativas, a pesar de lo cual fue internada en UCI como clínicamente sospechosa, siendo la prueba por RT-PCR la confirmatoria de la enfermedad. También ocurrió un falso negativo en un caso asintomático, que en los días posteriores obtuvo un RT-PCR positivo, lo que podría explicar el contagio al recién nacido. Por tal motivo, no se debe olvidar que ante todo debe primar el criterio clínico, y tener en cuenta que ambos métodos presentan una tasa de falsos negativos cuyas implicancias materno-fetales son considerables14.
Respecto a la vía de parto, es importante señalar que el hospital de estudio es centro de referencia de pacientes de alto riesgo, lo que podría explicar el porcentaje mayor de cesáreas, en las que las causas obstétricas representaron el 96,2%. Este porcentaje es similar al del estudio de Mehree15, que encontró 75% de partos fueron por cesárea (44/58). También ocurrió en el estudio de Na Li16, con 87% de cesáreas en los casos confirmados. Ambos estudios tuvieron controles, y sus porcentajes de cesáreas en ambos grupos de casos fueron elevados, 70% y 47,1%, respectivamente. Por otro lado, cuando se evalúa la etiología, los hallazgos de nuestra investigación son similares a los publicados. El estudio de Ziyi Yang mostró que la mayoría de las pacientes (91%) tuvieron parto por cesárea debido a varias indicaciones, como son la preeclampsia, distrés fetal, cesárea previa, así como el desconocimiento del riesgo de transmisión al producto17. Recientemente, en una serie de casos con 10 gestantes, se comunicó que 5 de ellas tuvieron cesárea de emergencia debido a sufrimiento fetal, rotura prematura de la membrana y muerte fetal, siendo estas consideradas en estado leve a moderada, y con solo el desarrollo de una neumonía grave18. Los estudios relacionados tienen muchos sesgos de selección, muestras pequeñas y criterios de estadificación de la infección variables. No obstante, al momento, no se ha encontrado algún estudio claro sobre la transmisión vertical al producto, y con ello, la sugerencia de la mejor vía de parto. Las condiciones obstétricas se mantienen como las principales causas de cesáreas.
El presente estudio es el primero en describir en nuestro país una tasa alta de gestantes asintomáticas en el grupo de pacientes que resultaron PCR positivas luego de la implantación de un programa de tamizaje universal. Creemos que estos resultados pueden ser extrapolados a hospitales y centros con realidades como la nuestra. Los beneficios potenciales de un enfoque de prueba universal incluyen la capacidad de usar el estado de positividad Covid-19 para determinar las prácticas de aislamiento hospitalario y asignación de cama, informar sobre la atención neonatal y guiar el uso de equipos de protección personal. El acceso a dichas pruebas proporciona una oportunidad importante para proteger a las madres, los bebes y los equipos de atención medica durante estos tiempos difíciles de atención de la pandemia.











 texto em
texto em