Introducción
Los quistes ováricos fetales son tumores abdominales diagnosticados con mayor frecuencia después de las 29 semanas de gestación, cuando el eje hipotálamo hipófisis gónada ha madurado1; la incidencia es 1/2 500 nacidos vivos y de predominio unilateral.
En la mayoría de los casos son pequeños y se resuelven sin problemas clínicos. Sin embargo, pueden presentar complicaciones, como torsión, con indicación de resolución quirúrgica del embarazo2.
La etiología se desconoce; se considera que la estimulación hormonal es la principal causa de la enfermedad (hCG-β, gonadotropinas fetales, estradiol materno). El cese de los estímulos hormonales al nacimiento genera la remisión espontánea, en la mayoría de los casos1.
Comunicación del caso
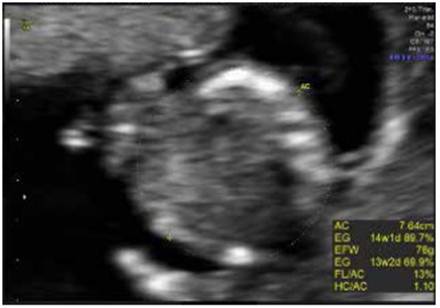
Se comunica el caso de una mujer de 33 años con dos gestaciones, antecedente de cesárea a las 38 semanas, feto sin alteraciones; no había otros antecedentes de importancia. Acudió a tamizaje de primer trimestre del embarazo, con 13,3 semanas de gestación (SDG); el feto no mostró alteraciones evidentes al ultrasonido (Figura 1).
El embarazo fue normoevolutivo. El ultrasonido estructural a las 20,3 semanas indicó integridad anatómica, sin anormalidades evidentes, perímetro abdominal en percentil 74, una semana mayor a la fetometría (21,3 SDG) (Figura 2).
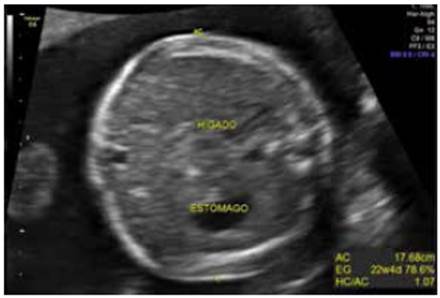
Figura 2 Perímetro abdominal a las 20,3 semanas de gestación, una semana mayor a la que correspondía por fecha de última menstruación.
Durante el seguimiento, en el estudio por ultrasonido a las 27,5 SDG, el peso fue estimado en 1 548 g, percentil 68, perímetro abdominal percentil 85, es decir, dos semanas 4 días mayor con relación a la fecha de última menstruación (30,2 SDG).
A las 32,3 SDG, se observó una tumoración abdominal fetal que, en la evaluación por medicina materno fetal, se halló perímetro abdominal en percentil 94, dos semanas más con relación a la fecha de última menstruación (34,3 SDG) y presencia de tumoración abdominal en flanco izquierdo por debajo del estómago, de 3,83 x 4,7 cm, bien delimitada, con diagnóstico probable de peritonitis meconial; no se consideró indicación quirúrgica y se decidió la vigilancia del feto (Figura 3).
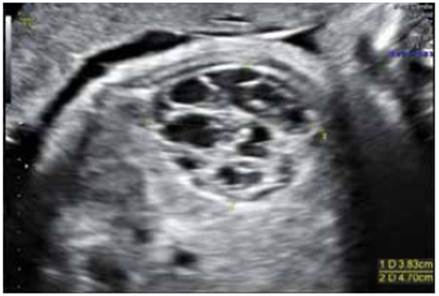
Figura 3 Tumoración abdominal en flanco izquierdo, por debajo del estómago, de 3,83 x 4,7 cm, a las 32,3 semanas de gestación.
En la semana posterior, el perímetro abdominal estaba en percentil >97, dos semanas con 3 días mayor a la fetometría (35,3 SDG), y mostró la tumoración abdominal en flanco izquierdo con aumento en su tamaño, 5,53 x 4,52 cm, incremento del grosor de las paredes intestinales adyacentes; la hemodinamia no tenía alteraciones, líquido amniótico normal, feto con prueba sin estrés reactiva. Al no encontrar alteraciones hemodinámicas, se decidió mantener la observación hasta llegar a término (Figura 4).
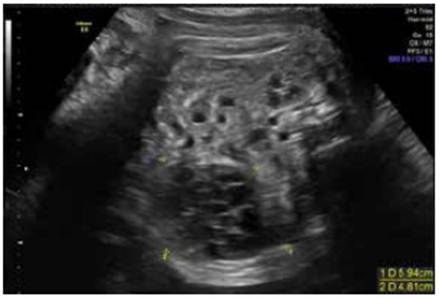
Figura 4 Tumoración abdominal en flanco izquierdo con aumento en su tamaño, 5,53 x 4,52 cm, a las 33,3 semanas de gestación.
En la siguiente semana, la evaluación de la tumoración no mostró aumento de los diámetros, con pruebas de bienestar fetal en rangos normales, programándose la interrupción del embarazo a las 37 SDG. Se realizó cesárea, sin complicaciones, recién nacido femenino con peso 3 150 g, talla 48 cm, Apgar 8/9, Silverman 2, sin requerimiento de oxígeno.
En las primeras 24 horas del nacimiento, se realizó ultrasonido abdominal de la neonata, que informó masa quística tabicada en su interior, en cuadrante inferior izquierdo, probable peritonitis meconial; la tomografía axial computada mostró presencia de masa abdominal con diagnóstico de probable peritonitis meconial izquierda versus quiste complejo de ovario izquierdo.
Se programó para laparotomía exploradora izquierda, encontrándose masa quística dependiente de ovario izquierdo; se practicó salpingooforectomía. Durante el seguimiento pos-quirúrgico, la neonata fue egresada al segundo día sin complicaciones asociadas y con seguimiento pediátrico sin alteraciones.
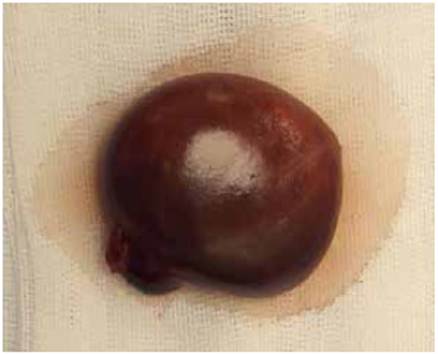
El reporte histopatológico fue nódulo quístico de 4,5 x 3,0 x 3,0 cm. Al corte, lesión quística uniloculada, de paredes internas lisas, con material de aspecto hemático friable. El diagnóstico fue quiste torcido de ovario izquierdo (Figura 5). El diagnóstico histopatológico definitivo fue cistoadenoma seroso de ovario izquierdo.
Discusión
Algunos de los factores de riesgo descritos para la formación de los quistes de ovario fetales incluyen la disrupción en la circulación de la gónada primaria, hipotiroidismo fetal, hiperplasia adrenal congénita. Pueden coexistir quistes maternos y fetales, que supondrían una probable etiología compartida1.
El abordaje de una masa abdominal fetal presenta como diagnósticos probables hidronefrosis, megavejiga, atresia anal, quiste del uraco, pseudoquiste meconial, hidrometrocolpos o quiste fetal3.
A pesar de que los quistes pueden causar anemia fetal, compresión o rotura durante el periodo prenatal, la complicación más común es la hemorragia intraquística seguida de torsión. Aún no existe consenso en su manejo o el momento oportuno para la resolución4.
El método para evaluar la torsión de un quiste de ovario fetal (que se encuentra en el abdomen y no en la pelvis) consiste en medir el pedúnculo como una herramienta más efectiva que la medición de los diámetros del quiste. Sin embargo, como debe ser medido por ultrasonido abdominal, se considera una técnica compleja y por lo tanto no reproducible en el periodo antenatal5.
Se recomienda su seguimiento cada dos semanas posterior al diagnóstico, siendo los quistes mayores de 4 cm los que presentan más complicaciones. Si las características continúan siendo de un quiste simple, la resolución a término es una opción recomendada4.
El cambio de quiste simple a hemorrágico es un parámetro importante para predecir la torsión. Las razones para interrumpir el embarazo valorando el riesgo beneficio son: las complicaciones inherentes a la torsión, la sospecha de una tumoración anexial y la obstrucción abdominal que pueden generar. Se ha considerado que la interrupción del embarazo posterior a la maduración pulmonar en un quiste torcido puede salvar la vida del feto (complicaciones necróticas de la torsión) así como del ovario, con un lapso no mayor a dos semanas entre el diagnóstico y la resolución4.
En conclusión, se considera que los quistes de ovario fetal tienen frecuencia baja, a pesar de ser los principales diagnosticados en el periodo prenatal. El caso clínico presentado refleja la dificultad en el diagnóstico antenatal, así como el seguimiento cercano hasta alcanzar el término, siempre y cuando no se presenten complicaciones. También, la necesidad de una valoración neonatal integral al nacimiento.











 texto em
texto em