INTRODUCCIÓN
La leishmaniasis es una de las diez enfermedades más desatendidas en el campo de la salud pública; que causa incapacidad y deformaciones además genera un impacto negativo en la economía de la población afectada y en los servicios de salud, por el alto costo que demanda el tratamiento1; es una enfermedad parasitaria crónica endémica en muchas partes del mundo2. La leishmaniasis cutánea (LC) está distribuida ampliamente en América, Asia, Europa y África3; afecta a las poblaciones más pobres del planeta, está asociada a la malnutrición, los desplazamientos de población, las malas condiciones de vivienda, la debilidad del sistema inmunitario y la falta de recursos4; se estima que cada año se produce entre 700 000 y un millón de casos nuevos5; y alrededor del 75% de los casos registrados se concentran en 10 países, 4 de los cuales están en la región de las Américas (Brasil, Colombia, Perú y Nicaragua) (6) .
A pesar de los reportes de aumento en la resistencia, hoy día, el tratamiento de elección con el que se logran resultados clínicos y microbiológicos satisfactorios contra la leishmaniasis son los antimoniales pentavalentes (estibogluconato sódico o antimoniato de meglumina) 7),(8) . Colombia es uno de los 10 países que reporta más casos en el mundo de la forma cutánea (entre 14.000 y 20.000 casos por año hasta 2010; en el 2014 se reportaron 9.595 casos); los medicamentos que utilizan son antimoniato de Meglumina y Miltefosine, teniendo falla terapéutica entre 25 y 75% entre poblaciones y sitios de estudio9. En un ensayo clínico realizado en niños de 2 a 12 años se encontró una mejor respuesta a Miltefosine (89,9%) comparado con antimoniato de Meglumina (57,1%) 10.
En el año 2018, en Perú se tuvo 4938 casos confirmado de LC, fue predominante en el sexo masculino (67.4%)11, y en el grupo etario de 0 a 11 años12. Según el Informe Epidemiológico de la OPS/OMS, en el año 2015, la región Amazonas se encontraba entre mediano riesgo (-0.04 a 1.93) y alto riesgo de transmisión (1.94 a 5.27) en LC13. Un estudio en Amazonas (2016), evaluaron 36 fichas de los pacientes con leishmaniasis, donde el 87,5% de los pacientes no tuvieron tratamientos previos, el 55,9% fueron del sexo masculino y los adultos fueron los más afectados, seguido de los adolescentes14. Sin embargo, en la Región Amazonas (2018) se incrementaron a 424 casos confirmados de leishmaniasis cutánea12, afectando más a la población joven y adulta, y a las Microredes de Pedro Ruiz Gallo, Tingo, Nieva y Galilea15; en estas zonas se han realizado estudios sobre la respuesta según ciclo de tratamiento con estibogluconato sódico, que permitan al personal de salud establecer medidas preventivo promocionales para controlar esta enfermedad.
El objetivo del estudio fue determinar la respuesta al tratamiento con Estibogluconato Sódico en población indígena y mestiza con diagnóstico de leishmaniasis cutánea según ciclo de tratamiento, sexo y etapa de vida, pertenecientes a las Microredes Nieva, Galilea, Tingo y Pedro Ruiz Gallo de la Región Amazonas del 2014 - 2018, en Perú.
MATERIAL Y MÉTODOS
Diseño de estudio: Estudio descriptivo retrospectivo, de corte longitudinal16.
Población: fueron todos los pacientes con leishmaniasis cutánea confirmada y que pertenecieron a las microredes (M.R.) de estudio Pedro Ruiz Gallo, Tingo, Nieva y Galilea. Al conocer que la leishmaniasis es un problema de salud pública que tiene relación con la pobreza17, y la provincia de Condorcanqui es una zona dentro de la clasificación de I quintil18, considerándose como determinante de salud por la que se eligió este tipo de población. La unidad de análisis fueron las fichas de investigación epidemiológica de leishmaniasis de los años 2014 al 2018.
Criterios de selección: Fichas completas de pacientes con leishmaniasis cutánea que hayan sido casos confirmados, que no presenten comorbilidad o sean gestantes.
Muestra y muestreo: se evaluaron 559 fichas (108 pacientes indígenas pertenecientes a las M.R. Nieva y Galilea y 451 mestizos pertenecientes a M.R Pedro Ruiz Gallo y Tingo) y reportes epidemiológicos del periodo 2014 - 2018; se utilizó el muestreo no probabilístico por conveniencia16.
Al respecto se considera poblador indígena, aquella persona que ha nacido y vive dentro de una comunidad originaria de una región19 y el poblador mestiza, como producto de la unión de una persona blanca con una persona indígena20.
Procedimiento: La recolección de datos se realizó durante los meses de Mayo a Octubre del 2019 en las microredes de estudio previa autorización de la gerencia regional de salud. La técnica utilizada fue la observación y el instrumento la ficha de registro de datos16, la cual ha sido elaborada por la Dirección General de Epidemiología del MINSA21; se consideró: ciclo de tratamiento, sexo y grupo etario.
Análisis estadístico: Con los datos obtenidos se procedió a realizar el análisis estadístico en el programa SPSS-V-19 (Statistical Package for the Social Sciences) y el programa hoja de cálculo Microsoft Excel 2013. El análisis estadístico descriptivo (media o mediana, según corresponda) y para el análisis bivariado se utilizó la prueba no paramétrica de Chi-cuadrado con la finalidad de medir la asociación entre las co-variables sexo y grupo etario, se consideró un nivel de confianza del 95% y significancia del 5%.
Consideraciones éticas: Para el desarrollo de la investigación se tuvo en cuenta los principios éticos de la investigación según lo estipulado en la Declaración de Helsinki22 y en el Informe de Belmont. Además, se mantuvo el anonimato de los datos, para el estudio, no se tuvo contacto directo con los pacientes, solo se utilizó las fichas de investigación epidemiológica de leishmaniasis.
RESULTADOS
Tabla 1 Respuesta según ciclo de tratamiento con estibogluconato sódico en pacientes con leishmaniasis cutánea, pertenecientes a las Microrredes Pedro Ruiz Gallo, Tingo, Nieva y Galilea, de la Región Amazonas del 2014 - 2018.
| Población | 1er ciclo de tratamiento | 2do ciclo de tratamiento | |
|---|---|---|---|
| Responde al tratamiento | No responde al tratamiento | Responde al tratamiento | |
| Indígena, n=108 | 106/108 (98.1%) | 2/108 (1.9%) | 2/2 (100%) |
| Mestiza, n=451 | 424/451 (94%) | 27/451 (6%) | 27/27 (100%) |
En la Tabla 1, se puede observar que del 100% de la población indígena que recibieron tratamiento con Estibogluconato Sódico, el 98.1% tuvo respuesta al tratamiento con el primer ciclo y el 1.9% no respondió al tratamiento; mientras, en la población mestiza que recibió tratamiento con Estibogluconato Sódico, el 94% tuvo respuesta con primer ciclo y el 6% que continuó con el segundo ciclo de tratamiento respondió de manera efectiva.
Tabla 2 Respuesta al tratamiento con Estibogluconato Sódico en población indígena y mestiza con leishmaniasis cutánea según sexo, pertenecientes a las Microrredes Pedro Ruiz Gallo, Tingo, Nieva y Galilea, de la Región Amazonas del 2014 - 2018.
| Población | 1er ciclo de tratamiento | 2do ciclo de tratamiento | ||||||
|---|---|---|---|---|---|---|---|---|
| Responde al tratamiento | No responde al tratamiento | p | Responde al tratamiento | p | ||||
| Femenino | Masculino | Femenino | Masculino | Femenino | Masculino | |||
| Indígena, n=108 | 30/108 (27.8%) | 76/108 (70.4%) | 0/108 (0%) | 2/108 (1.9%) | 0,000 | 0 (0%) | 2/2 (100%) | 0,335 |
| Mestiza, n= 451 | 214/451 (47.5%) | 210/451 (46.6%) | 12/451 (2.7%) | 15/451 (3.3%) | 12/12 (100%) | 15/15 (100%) | ||
En la Tabla 2, se puede observar que del 100% de la población indígena que recibieron el primer ciclo de tratamiento con Estibogluconato Sódico y respondieron al tratamiento fueron el 70.4% del sexo masculino. Asimismo, del 100% de la población mestiza que recibieron el primer ciclo de tratamiento con Estibogluconato Sódico, el 47.5% fueron del sexo femenino, el 47.5% del sexo femenino y el 46.6% del sexo masculino, y los que no respondieron al tratamiento fueron el 3.3% que corresponde al sexo masculino y el 2.7% del sexo femenino. El 100% de los pacientes tanto indígenas como mestizos respondieron al tratamiento con segundo ciclo.
Tabla 3 Respuesta al tratamiento con Estibogluconato Sódico en población indígena y mestiza con leishmaniasis cutánea según etapa de vida, pertenecientes a las Microrredes Pedro Ruiz Gallo, Tingo, Nieva y Galilea, de la Región Amazonas del 2014 - 2018.
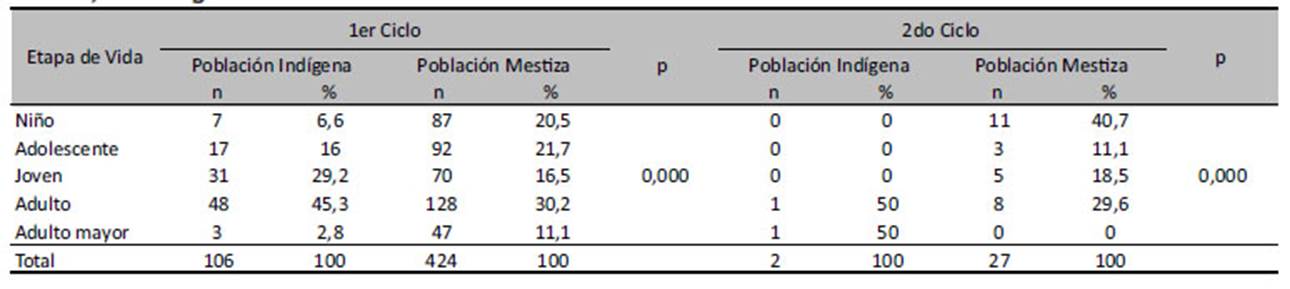
En la Tabla 3 se observa que del 100% de las personas indígenas que respondieron al primer ciclo de tratamiento contra Leishmaniasis cutánea, el 45.3% corresponde a la etapa de vida adulto, seguido de la etapa joven con 29.2%; también en la población mestiza que respondió al primer ciclo de tratamiento, el mayor porcentaje (30.2%) correspondió a la etapa de vida adulto, seguido del 21.7% de la etapa de vida adolescente. Las personas que respondieron recién con el segundo ciclo de tratamiento fueron predominantemente del grupo etario niños (40.7%) en la población mestiza a diferencia de la población indígena, que predominó en el grupo etario adulto (50%).
DISCUSIÓN
Los pacientes de este estudio recibieron la dosis estándar de 20mg/kg/día por 20 días de Estibogluconato sódico, no excediendo a la dosis máxima de 1250 mg para LC, indicada por el Ministerio de Salud (MINSA). Encontrándose que existe una respuesta adecuada al tratamiento con Estibogluconato Sódico durante el primer ciclo de tratamiento, más del 90% se curaron de LC; y los que pasaron al segundo ciclo, indican que el 100% se curaron, tanto en la población indígena como mestiza (Tabla 1). Esto es algo similar al estudio realizado en Brazil23; donde demostraron una cura del 77,8% de los pacientes tratados con bajas dosis y del 94,4% en quienes fueron tratados con una alta dosis del tratamiento para LC. Pero, difiere con las investigaciones de Cubas y col24 y el trabajo reportado en el estado de Bihar, India y en Nepal8, donde se reportó el 75% y 35% de tasas de curación, respectivamente; asimismo en los países subdesarrollados, el tratamiento indicado y usado contra la leishmaniasis se basa en antimoniales pentavalentes en la forma de Estibogluconato sódico24. Por ello surge la necesidad de que sea una prioridad la búsqueda de nuevos tratamientos para combatirla17.
No obstante, en este estudio existió un 7.2% de los pacientes que tuvieron que utilizar el segundo ciclo de tratamiento para curarse y esto implica estilos de vida (alimentación), sistema inmunológico, factores que podría estar afectando la adherencia al tratamiento y la efectividad del mismo e inclusive se podría considerar las condiciones eco- ambientales como el caso de la investigación de Cubas y col24.Al respecto cabe realizar estudios relacionados a esta línea de investigación con el fin de proponer reajustes a la norma técnica de Leishmaniasis, que permita efectividad anticipada en el cuidado y preservación de la salud de poblaciones vulnerables. Siendo similar a lo ocurrido en Colombia, donde hubo cura cuando se administraron el segundo ciclo de tratamiento en 57 pacientes (utilizando Pentamidina, Miltefosina, Glucantine y Anfoterecin B) e inclusive llegaron 2 pacientes a recibir hasta cuarto ciclo de tratamiento (utilizando Anfoterecina tópica y Anfoterecina B)25. En Turquía26 realizaron un estudio al mes después de la finalización de la terapia, el 82% que recibieron Antimonio de Glucantime (MA) mostraron cura clínica completa en comparación con el 67% en el grupo Estibogluconato de Sodio (SSG); los pacientes no curados pasaron a completar segundo ciclo de terapia, encontrando similares resultados; donde el grupo MA fue más efectivo que el grupo SSG. Sin embargo, en nuestro país, se carece de variedad en opciones terapéuticas dadas por el MINSA para los pacientes, reduciendo sus posibilidades al uso de medicamentos inyectables que ocasiona dolor y malestar, esto puede ser una de causas de abandono de la terapia de LC27.
Por lo antes mencionado, es necesario evaluar y tal vez replantear una terapia combinada de medicamentos28, u otros como la termoterapia29, existen evidencias que las cremas tópicas de Paromomicina para el tratamiento de la leishmaniasis cutánea demostraron su eficacia contra las especies de Leishmania del Nuevo Mundo (en su mayoríaL. panamensis) con una tasa de curación cercana al 80%30. Es por esto que se recomienda investigar nuevas alternativas terapéuticas que incluyen formulaciones, tratamientos biológicos a base de extractos naturales. Además existe la necesidad de intensificar la investigación sobre el uso de la nanotecnología para el tratamiento de la leishmaniasis, que puede mejorar la eficacia, la biodisponibilidad y minimizar los efectos secundarios31. Sin embargo, a pesar de todos los avances científicos, esta enfermedad es la que menos estudios se reportan, y los que existen son tratamientos muy costosos para las poblaciones más vulnerables por lo que motiva a seguir investigando y obtener nuevas alternativas en áreas de promoción de la salud y preservación de la enfermedad.
No obstante, en Colombia, se pudo determinar que la resistencia al tratamiento contra leishmaniasis estuvo relacionada con el parásito L. braziliensis32. En Reino Unido de Arabia Saudita 33) las tres cuartas partes de los pacientes en todas las áreas endémicas de LC estudiadas respondieron satisfactoriamente al régimen de tratamiento actual, y el resto requirió solo un ciclo adicional de estibogluconato de sodio; la mayoría de los casos que no respondieron se infectaron conL. tropica. La respuesta de los pacientes con LC al protocolo de tratamiento nacional parece depender de varios factores, incluidas las especies de parásitos deLeishmania 34)(35) , la ubicación geográfica y la aparición de infecciones secundarias; ante estos hallazgos se sugiere implementar protocolos alternativos de tratamiento de LC basados en estos parámetros33, asimismo se debe monitorear de manera adecuada a los controles36 de los pacientes que culminan su tratamiento con la finalidad de evitar las recaídas y por ende el incremento de casos.
Asimismo, durante el primer ciclo de tratamiento se encontró asociación entre el tipo de población y el sexo (p= 0,000), pero en el segundo ciclo de tratamiento no se encontró asociación entre ambas variables (p= 0,335). En las cuatro microredes durante los años 2014 al 2018, el sexo femenino de población mestiza tuvo más casos de LC, y respondieron mejor al tratamiento que los varones, pues más varones pasaron a segundo ciclo de tratamiento. Mientras que, en la población indígena, los varones tuvieron más casos de LC, y ninguna mujer pasó a segundo ciclo de tratamiento (Tabla 2). De manera general en el estudio los hombres presentaron más casos de LC, parecido a las investigaciones realizadas en la Región Amazonas en el año 201614, Hospital de Tingo María-Perú37, Colombia25, Huánuco-Perú24 y por Rivera C (38) , en quienes se observó predominio en el sexo masculino.
Además, durante el primer ciclo de tratamiento se encontró asociación entre el tipo de población y la etapa de vida (p= 0,000), también se encontró asociación en el segundo ciclo de tratamiento, entre el tipo de población y la etapa de vida (p= 0,000) (Tabla 3). Al comparar la población mestiza con la población indígena según etapa de vida, en la población mestiza existió más casos que curaron recién con segundo ciclo de tratamiento en la etapa de niño a diferencia que en la población indígena donde el predominio fue en la etapa adulta, similar al estudio de Satornicio I y col39 donde el 51% son adultos; pero difiere con la investigación realizada en Brazil23 donde recomiendan que en los pacientes mayores de 50 años, o los del grupo que pueden tener toxicidad con la droga, se debe preferir la dosis baja, también difiere con los resultados encontrados por Rivera C38 ya que en ese estudio la población más afectada corresponde al etapa de vida adolescente (26.9%).
Es importante recalcar que la Ficha de investigación epidemiológica21, implementada por el MINSA, es una herramienta útil, la cual se debe utilizar de manera correcta en las Instituciones Prestadoras de Servicios de Salud (IPRESS) y que su uso equivocado puede conllevar a reportar falsa información. Pero también es importante la identificación adecuada de los casos sospechosos y el diagnóstico oportuno34, lo cual sería más efectivo a través de cultivo40, con la finalidad de lograr un tratamiento eficaz, ya que en la población rural es común la manipulación de las lesiones lo cual reduce de manera significativa el diagnóstico41. También, se debe continuar el seguimiento a las personas curadas de LC, pues quedan con secuelas que puede afectar su vida cotidiana; así como enfatizar estudios en la prevención de esta enfermedad.
Concretizamos que el éxito del tratamiento, en las poblaciones estudiadas puede deberse al seguimiento y manejo del personal de salud, pues a pesar de que estas poblaciones tienen sus propias creencias y costumbres en relación con esta enfermedad lograron que todos cumplan con dicho tratamiento. Por ello se recomienda estudios cualitativos para conocer las experiencias de los pacientes, las familias y el personal de salud, para conocer y sistematizar su experiencia en relación con el logro de la adherencia al tratamiento con Estibogluconato Sódico.
Finalmente se concluye que en ambas poblaciones (indígena y mestiza) se tuvo respuesta favorable al primer ciclo de tratamiento con Estibogluconato Sódico. De las personas que curaron con primer ciclo de tratamiento se encontró que en la población indígena predominó el sexo masculino y en la población mestiza el sexo femenino. Las etapas de vida más afectadas fueron niño y adulto. Además, se recomienda realizar estudios multidisciplinarios donde participen microbiólogos, botánicos, ingenieros, médicos, enfermeras, antropólogos, entre otros; para buscar solución a este problema tan antiguo, pero que es dejado de lado














