Introducción
La müllerianosis es una enfermedad en la cual, durante la organogénesis, células derivadas del tejido de Müller permanecen fuera de sus localizaciones finales, resultando en cuatro condiciones: adenomiosis, endometriosis, endosalpingiosis y endocervicosis1. Esta condición ha sido documentada en diferentes sitios anatómicos y está caracterizada por la presencia de dos o más tipos de tejido de origen mülleriano en mujeres en edad fértil2. La müllerianosis del cuello uterino ha sido raramente descrita, pero sus características clínicas, citológicas e histológicas pueden imitar otras lesiones cervicales benignas o malignas3. Se presenta un caso de müllerianosis del cuello uterino.
Caso Clínico
Se trata de paciente de 50 años con V gestas, V paras, quien consultó por presentar dolor hipogástrico de leve intensidad de aproximadamente dos meses de evolución. Refirió menarquia a los 17 años, con ciclos menstruales irregulares (duración de 35 a 60 días y sangrado de 7 a 9 días) y dolorosos desde los 41 años y aumento del sangrado genital en los últimos dos meses. Negaba disuria, hematuria y pujo miccional. Además, refería antecedentes de resección de miomas uterinos y quistes ováricos 15 años antes. Negaba cualquier otro antecedente personal o familiar de importancia.
Al examen físico, la paciente estaba en regulares condiciones, afebril pero taquicárdica (100 latidos por minuto) y con presión arterial de 121/78 mmHg. El abdomen presentaba ligera defensa muscular, sin signos de irritación peritoneal, ligeramente doloroso a la palpación de hipogastrio, con signos de Blumberg y McBurney negativos. Al examen vaginal, el cuello uterino estaba aumentado de tamaño, edematoso y blando, sin afección de los anexos. No se observó sangre, flujo o presencia de tejidos a través del canal cervical. Los valores de laboratorio fueron: leucocitos 8 900 células/mL, 71 % de neutrófilos, proteína C reactiva 10 mg/L y fibrinógeno 290 mg/dL.
La ecografía pélvica mostró que el grosor endometrial era de 11 milímetros, con zona de unión endometrio-miometrio bien definida. El cuello uterino medía 12 x 7 centímetros con tumoración multiquística en la porción posterior del cuello uterino, cuyo quiste mayor medía 3 centímetros y presentaba patrones ecogénicos (Figura 1). La tumoración alteraba la anatomía del cuello uterino, pero no el cuerpo uterino o el exocérvix. Ambos anexos estaban normales y no había evidencia de líquido libre en cavidad pélvica. La ecografía Doppler mostró vascularización moderada, con aumento del índice de resistencia en los septos del tumor.
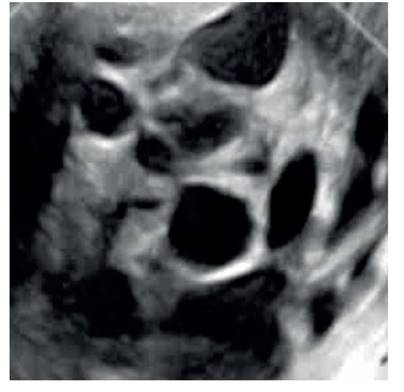
Figura 1 vista ecográFica sagital del cuello uterino de la tuMoración quística que inFiltra el cuello uterino.
En las imágenes de tomografía computada se observó presencia de tumoración ubicada en la porción superior del cuello uterino, que medía aproximadamente 10 centímetros, heterogénea con áreas hipo e hiperdensas. No se vio engrosamiento del epiplón ni linfadenopatías abdominopélvicas. Los resultados de la colposcopia, citología cervical y biopsia endometrial fueron normales y no mostraron evidencia de lesiones premalignas o malignas. Las pruebas de funcionalismo renal, hepático, uroanálisis, electrolitos y de coagulación no presentaron alteraciones. Los valores de los marcadores tumorales (antígeno carcinoembrionario, alfafetoproteína y CA-125) estaban dentro de límites normales. En vista de los hallazgos se consideró la posibilidad de posible miomatosis de cuello uterino.
Durante la laparotomía exploratoria, se observó tumoración que deformaba el cuello uterino (Figura 2), por lo que se realizó histerectomía total más ooforosalpingectomía bilateral y omentectomía infracólica. No se encontraron alteraciones. La paciente fue dada de alta a los tres días, sin tratamiento adicional. Luego de 18 meses de la cirugía, la paciente no ha presentado recurrencias de la condición y las evaluaciones ecográficas de seguimiento no han mostrado alteraciones.
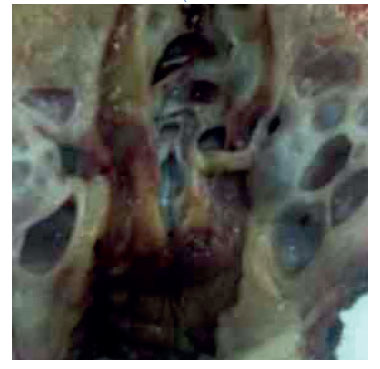
Figura 2 Müllerianosis del cuello uterino caracterizada por presencia de Múltiples cavidades quísticas.
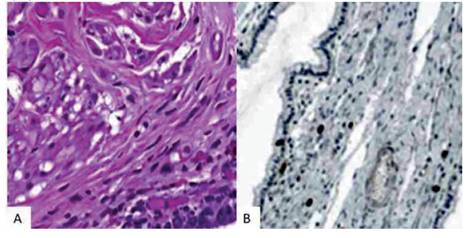
La evaluación macroscópica del tumor mostró lesión quística multilocular llena de líquido mucinoso grisáceo, que medía aproximadamente 8 × 7 × 6 centímetros, ocupaba la pared posterior del cuello uterino y deformaba la pared anterior, sin afectar el endocérvix. En el examen histológico se observó estructuras glandulares de tamaño variable revestidas por epitelio cilíndrico, similares a glándulas endocervicales dentro de los espacios quísticos llenos de mucina, que en la mayoría de las áreas estudiadas era ciliado, compatible con endosalpingiosis, y en otras más escasas, mucinoso, compatible con endocervicosis, incluso a veces en la misma glándula. La pared quística estaba cubierta por una capa alta y única de epitelio columnar mucinoso, con núcleos orientados hacia la membrana basal, sin pleomorfismos ni mitosis anormales. El estroma de tipo endometrial estaba ausente, descartándose la presencia de endometriosis concomitante. En la coloración inmunohistoquímica, las células de la glándula quística fueron débilmente positivas a receptores de estrógenos, progesterona y citoqueratina 7 y negativas a antígeno carcinoembrionario, MUC6, P53 y P16, con Ki-67 bajo (Figura 3). La presencia de estas estructuras glandulares quísticas benignas profundas dentro del tejido y revestidas por células epiteliales variables fue consistente con müllerianosis del cuello uterino. No se encontraron evidencias de alteraciones neoplásicas en útero, anexos y epiplón.
Discusión
La müllerianosis es la mezcla de dos o más tejidos müllerianos (endometrial, cervical o tubárico). La müllerianosis de cuello cervical es la más rara y aparentemente tiene origen en el peritoneo o retroperitoneo pélvico1. Su principal característica consiste en las lesiones glandulares pseudoneoplásicas, con disposición desigual de las glándulas revestidas por epitelio endocervical mucinoso benigno, a menudo dilatado, en cuello uterino y que puede extenderse al tejido paracervical2. A diferencia de la endometriosis, esta aparece dentro del órgano afectado en lugar de la superficie externa del órgano. Existen pocos casos documentados, por lo que su prevalencia real es difícil determinar. Los sitios afectados más comunes son vejiga urinaria y rara vez ha sido hallado en cuello uterino, médula espinal, ganglios linfáticos inguinales y axilares, uréteres, recto y mesosálpinx4-6.
La causa y patogenia exacta de la müllerianosis sigue siendo desconocida. Existen varias teorías, pero las principales son de implantación y metaplásica. La teoría de implantación sugiere que los tejidos müllerianos pueden desarrollarse dentro del tejido durante algún procedimiento quirúrgico. Sin embargo, no aclara los casos en pacientes sin antecedentes quirúrgicos o en sitios distantes. La teoría metaplásica explica la presencia de varios tipos de tejido como resultado potencial de la diferenciación del epitelio mülleriano en tipos endometrial, endocervical y tubárico. El mesotelio peritoneal, que tiene células indiferenciadas o poco diferenciadas que retienen la capacidad de diferenciarse en varios tipos de células, se puede transformar directamente en otro tejido7. En general, la mayoría de las autoridades favorecen la teoría metaplásica sobre la teoría de implantación. En consecuencia, la müllerianosis puede ser definida como un tipo especial de coristoma compuesto por tejidos endometrial, endosalpingeal y endocervical, ya sea de forma individual o combinada8.
Cuando se identifica un tejido mülleriano, se le puede clasificar en forma correcta y con un alto grado de precisión al cumplirse los siguientes criterios: a) ausencia de antecedentes de cirugía en órganos reproductivos; b) ausencia de evidencia de endometriosis pélvica durante laparoscopia, laparotomía o necropsia; y, c) estar físicamente separado del sistema mülleriano primario8.
La müllerianosis de cuello uterino suele ser un hallazgo accidental y cursa con un espectro de síntomas variables, dependiendo del sitio afectado. La sintomatología más común incluye dismenorrea, dolor pélvico, de abdomen inferior y/o lumbar, dispareunia, sangrado vaginal irregular e infertilidad, y su severidad está relacionada con la extensión del cuadro clínico. El rango de edad es de 28 a 55 años7. No existen informes de caso en pacientes masculinos. El diagnóstico definitivo debe realizarse por los hallazgos histológicos9.
Los estudios de imágenes, como la resonancia magnética, pueden ser útiles para establecer la extensión de la enfermedad10. La müllerianosis de cuello uterino generalmente no afecta en profundidad el estroma cervical y no tiene componentes sólidos en las imágenes T2 de la resonancia magnética. En contraste, las lesiones multiquísticas que invaden profundamente el estroma cervical y contienen porciones sólidas, pueden indicar tumores malignos, como el carcinoma del cuello uterino, que generalmente muestra intensidad de señal alta en T2 e intensidad de señal baja del estroma cervical en imágenes T210,11. Además, la müllerianosis puede ser similar al adenoma maligno. No obstante, no existen elementos radiológicos patognomónicos que permitan diferenciar ambas entidades11.
El diagnóstico preoperatorio de esta condición es importante, ya que imita lesiones neoplásicas desde el punto de vista clínico e histológico. Sin embargo, no existen herramientas diagnósticas preoperatorias precisas y muchas lesiones glandulares pseudoneoplásicas / neoplásicas deben ser excluidas. En el diagnóstico inicial de lesiones glandulares pseudoneoplásicas del cuello uterino, también se debe considerar enfermedades benignas, como adenomioma, lesiones premalignas, o malignas, incluyendo adenoma maligno y carcinoma del cuello uterino. Cuando la müllerianosis afecta toda la pared cervical, puede acompañarse de glándulas endocervicales normales; son las características citológicas de las glándulas las que permiten su diferenciación. Además, las glándulas en la müllerianosis son quísticas, con forma y tamaño irregular y llenas de moco, mientras las glándulas endometriales están rodeadas por estroma similar al endometrio. Las lesiones son generalmente benignas y carecen de signos de malignidad, como atipias o aumento del número de mitosis2,12.
En la evaluación inmunohistoquímica, los receptores de estrógeno y progesterona son positivos, lo que hace sea hormonosensible. El componente glandular también puede teñirse para CA-125, mientras que el tejido estromal endometrial es positivo para CD10(7). Además, la coloración positiva a CD10 puede ser útil para confirmar la ausencia de este estroma endometrial. El hallazgo de positividad a calretinina y D2-40 generalmente confirma el diagnóstico. En contraste con el adenoma maligno, las glándulas en la müllerianosis expresan, además de receptores de hormonas, citoqueratina 7, pero son negativos para el antígeno carcinoembrionario y P53, mientras que la expresión de Ki 67 suele ser baja 13.
Debido a que la müllerianosis de cuello uterino es una enfermedad benigna, no requiere tratamiento adicional luego de la resección quirúrgica12. Sin embargo, el tratamiento médico puede ser considerado en aquellos casos en que existen riesgos asociados a la cirugía. El tratamiento en casos con dolor pélvico es similar para las pacientes diagnosticadas con endometriosis. Cuando existe infertilidad asociada, la conducta terapéutica es similar a la de pacientes con endosalpingiosis. No obstante, la laparotomía ginecológica y la histerectomía pueden ser necesarias en caso de tumores cervicales inusualmente grandes y profundos en pacientes en quienes no puede excluirse neoplasias malignas14,15.
En conclusión, la müllerianosis del cuello uterino es una lesión benigna rara descrita recientemente. Esta condición está caracterizada por glándulas recubiertas por diferentes elementos de tejido mülleriano. A menudo puede imitar otras lesiones benignas y malignas clínica e histológicamente, por lo que es importante diferenciarla de esas neoplasias. Es difícil de diagnosticar durante el preoperatorio por hallazgos clínicos y radiológicos. La resonancia magnética puede ser útil en el diagnóstico, pero es necesaria la confirmación histopatológica.











 text in
text in