INTRODUCCIÓN
La enfermedad por coronavirus 2019 (COVID-19), provocada por la infección del coronavirus tipo 2 causante del síndrome respiratorio agudo grave (SARS-CoV-2), originada en la ciudad de Wuhan, China, se ha constituido en el peor desastre sanitario del último siglo, sólo comparable a la pandemia de gripe española de 1918 1,2.
El SARS-CoV-2 genera un trastorno multisistémico que se manifiesta principalmente a nivel respiratorio generando síntomas como tos seca, disnea, dolor torácico y en casos severos insuficiencia respiratoria que puede requerir ventilación mecánica (1); su diagnóstico se realiza a través de pruebas moleculares de detección de ARN viral mediante técnicas de reacción en cadena de la polimerasa en tiempo real (RT-PCR); así como, con pruebas serológicas de detección de anticuerpos contra antígenos virales, las cuales detectan dos tipos de inmunoglobulinas (Ig), IgM e IgG que se producen en promedio 5 y 14 días después de la infección respectivamente 2.
Cada vez existen más reportes de manifestaciones neurológicas asociadas a la infección del SARS-CoV-2, clasificadas como manifestaciones relacionadas con la neuroinvasión e infección directa del virus, manifestaciones neurológicas inespecíficas de carácter sistémico, complicaciones cerebrovasculares y complicaciones inmunomediadas que afectan el sistema nervioso central y periférico en la que se incluye el síndrome de Guillain Barré (SGB) 3.
El SGB es una polirradiculoneuropatia aguda de causa autoinmune, que en un 70 % de casos está precedido en 1 a 2 semanas de una infección respiratoria o gastrointestinal 4. Clásicamente el SGB se ha asociado a múltiples disparadores infecciosos, recientemente el virus SARS-CoV-2, se ha relacionado con SGB y los reportes son cada vez más abundantes al respecto 5,6.
Presentamos el caso de dos pacientes con SGB, y serología positiva para SARS CoV-2 quienes mostraron un perfil posinfeccioso, típicamente relacionado con SGB.
Caso 1
Varón de 35 años que inició enfermedad con debilidad en miembro superior izquierdo, posteriormente (un día después) comprometió miembro superior derecho y miembros inferiores. La debilidad se intensificó progresivamente hasta impedirle la bipedestación y la marcha, acudiendo por emergencia 9 días después del inicio de los síntomas. Dentro de los antecedentes refirió que dos semanas previas al inicio de la debilidad presentó tos seca, dolor de garganta, congestión nasal y alza térmica durante 5 días.
El examen físico reveló un paciente afebril, lúcido, con facies simétrica, sin dificultad respiratoria, la evaluación de fuerza muscular mostró cuadriparesia con una escala de Medical Research Council (MRC) de 2/5 a nivel proximal y 1/5 a nivel distal en las extremidades superiores e inferiores, con sensibilidad táctil y vibratoria conservada y arreflexia. Escala de discapacidad de Hughes: 4.
Los exámenes de laboratorio al ingreso mostraron: Leucocitos: 4,42 x 10^3/ul; Hemoglobina 14,4 mg/dl; Plaquetas 282 x 10^3/ul; Glucosa: 110 mg/dl Urea:32mg/ dl; creatinina: 0,82 mg/d; Prueba serológica rápida para SARS-CoV-2: Ig M: reactivo/ Ig G: reactivo; ELISA VIH I/II: No reactivo; LCR: proteínas:141 mg%, células: 03 x campo, la tomografía de tórax no mostró anormalidades (Tabla 1).
Tabla 1 Características clínicas de dos pacientes con Síndrome de Guillain Barré e Infección por SARS-CoV-2.
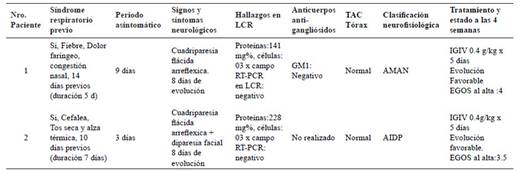
LCR: liquidocefalorraquideo, RT-PCR: reacción en cadena de polimerasa en tiempo real; AMAN: neuropatia axonal motora aguda; AIDP: polirradiculopatia inflamatoria desmielinizante aguda; IGIV: inmunoglobulina intravenosa; GM1: gangliósido monosiálico 1; EGOS: Erasmus GBS Outcome Score
Durante su hospitalización se le solicitó anticuerpo antigangliósido GM1 el cual resultó negativo, la electromiografía fue compatible con neuropatía axonal motora aguda (AMAN) (Tabla 2). El RT-PCR-SARS- CoV-2 en secreción faríngea y LCR resultó negativo, pero la prueba de anticuerpos totales para SARS-CoV-2 mediante inmunoensayo CLIA (ChemiLuminescent Immuno Assay), fue positiva para IgG con un título de 19,14 .96 AU/ml ( VN <10 AU/ml).
Tabla 2 Potencial de acción motor y sensitivo de cuatro extremidades del caso 1.
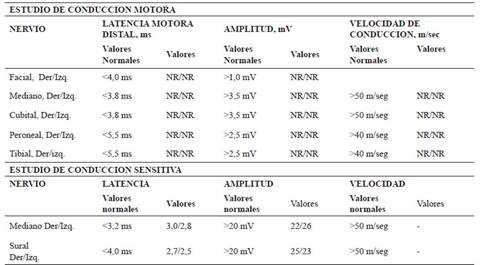
NR: No Registrado o Ausente. ms: milisegundos
mV: milivoltios
Recibió tratamiento con Inmunoglobulina intravenosa en dosis de 0,4 g/kg/día durante 5 días, con lo cual el paciente evolucionó favorablemente. Al alta su escala de discapacidad de Hughes fue 3 puntos y su Erasmus GBS Outcome Score (EGOS) fue 4 puntos.
Caso 2
Varón de 46 años que inició enfermedad con debilidad en miembros inferiores que limitó la marcha y bipedestación en los primeros 4 días, luego comprometió también miembros superiores. Un día antes del ingreso, se agregó dificultad para deglutir y sensación de falta de aire, por lo cual acudió por emergencia a los 8 días de iniciado los síntomas.
Refirió que 10 días previos al inicio de la debilidad cursó con cefalea, tos seca y alza térmica durante 7 días.
El examen físico reveló un paciente afebril, lúcido, con diparesia facial, sin dificultad respiratoria. La evaluación de fuerza muscular mostró cuadriparesia (MRC de 4/5 en los segmentos proximales de extremidades superiores y 3/5 en porciones distales de las extremidades superiores y en las extremidades inferiores), sensibilidad táctil y vibratoria disminuida y arreflexia. Escala de discapacidad de Hughes: 4 y Erasmus GBS Respiratory Insufficiency Score (EGRIS): 3 puntos.
Los exámenes de laboratorio al ingreso mostraron:
Leucocitos: 11,37 x 10^3/ul; Hemoglobina 15,7 mg/dl; Plaquetas 298 x 10^3/ul ; Glucosa: 120 mg/ dl; Urea:21 mg/dl; creatinina: 0,64 mg/dl; Prueba serológica rápida para SARS-CoV-2: Ig M: reactivo/ Ig G: reactivo; ELISA VIH I/II: No reactivo; LCR: proteínas:228 mg%, células: 03 x campo, la tomografía de tórax no mostró anormalidades (Tabla 1).
La electromiografía fue compatible con polineuropatia inflamatoria desmielinizante aguda (AIDP) (Tabla 3), el RT-PCR para SARS-CoV-2 en secreción faríngea y LCR fue negativo, pero la prueba de anticuerpos totales para SARS-CoV-2 mediante inmunoensayo CLIA, fue positiva para IgG con un título de 86,96 AU/ml (VN <10 AU/ml).
Tabla 3 Potencial de acción motor y sensitivo de cuatro extremidades del caso 2.
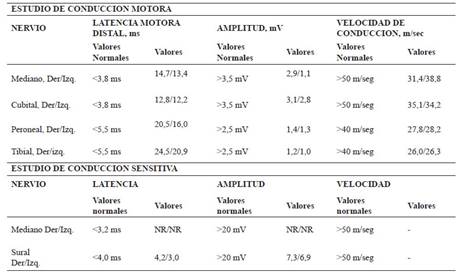
NR: No Registrado o Ausente.
ms: milisegundos
mV: milivoltios
Recibió tratamiento con Inmunoglobulina intravenosa en dosis de 0,4 g/kg/día durante 5 días, con lo cual el paciente evolucionó favorablemente. La escala de discapacidad de Hughes al alta fue 3 puntos y el EGOS fue 3,5 puntos.
DISCUSIÓN
Los casos descritos corresponden a dos pacientes varones de 35 y 46 años que cumplieron con los criterios clínicos y neurofisiológicos para SGB, el primero se clasificó como AMAN y el segundo como AIDP 4, ambos pacientes manifestaron un cuadro clínico caracterizado por cuadriparesia flácida arrefléxica, el segundo caso además presentó diparesia facial, ninguno evolucionó a falla respiratoria, ni enfermedad pulmonar grave.
Los pacientes refirieron síntomas respiratorios leves autolimitados que precedieron en 14 y 10 días respectivamente al inicio de la debilidad, mostrando el patrón típico posinfeccioso visto en SGB 7.
Diferentes agentes infecciosos en donde se incluye el citomegalovirus, virus de Epstein-Barr, virus de la inmunodeficiencia humana, virus del Zika, Haemophilus influenzae, campylobacter jejuni y otros, como los coronavirus OC43 y MERS-CoV, se han relacionado como disparadores de este síndrome 8, aunque todos estos no fueron descartados en los pacientes, hubo evidencia serológica de infección por SARS-CoV-2, con el cual diversos reportes recientes ya han postulado una relación causal posinfecciosa 5,6.
En los pacientes el diagnóstico de infección por SARS-CoV-2 se sustentó en la presencia de anticuerpos IgM e IgG contra este virus en suero; aunque no existió un estudio para SARS-CoV-2 previo que sustente la temporalidad entre la infección por este virus y el SGB, la presencia de IgG al ingreso, momento en el cual los pacientes sólo tenían 8 días de evolución del cuadro neurológico, podría indicar que los pacientes estuvieron infectados previo al inicio del SGB y que esta infección fue probablemente también la causa de los síntomas respiratorios en ambos pacientes, ya que para que la IgG esté presente debieron haber transcurrido aproximadamente 14 días luego de la infección 2; si bien es cierto el RT-PCR para SARS-CoV-2 en secreción faríngea, realizada días después del ingreso, resultó negativo en ambos casos, el diagnostico de infección por SARS-CoV-2 fue confirmado a través de la prueba de detección de anticuerpos totales mediante inmunoensayo CLIA las cuales mostraron títulos positivos para IgG. El intervalo de tiempo entre el inicio de los síntomas respiratorios y el inicio del SGB, en ambos pacientes coincide, con la mayoría de casos reportados hasta el momento que informan periodos entre 5 y 15 y en algunos casos de hasta 24 días 7,9,10 dos revisiones sistemáticas consecutivas que evaluaron las características clínicas y paraclínicas de 24 y 30 pacientes con SGB e infección por SARS-CoV-2, han informado resultados similares. En ambas revisiones el AIDP fue el subtipo más frecuente, además se encontró que en la mayoría de los casos en que los anticuerpos antigangliosidos fueron estudiados, el resultado fue negativo, con excepción de uno que informó la presencia del anticuerpo anti-GD1b en un caso con síndrome de Miller Fisher e infección por SARS-CoV-2 11-13. En nuestro reporte, sólo al primer caso se le realizó el dosaje del anticuerpo anti-GM1 el cual resulto negativo, cabe señalar que, a diferencia de la mayoría de estudios previos, no realizamos el estudio de otros anticuerpos antigangliosidos.
En concordancia con mayoría de casos reportados, nuestros pacientes no presentaron evidencia de infección por SARS-CoV-2 en las muestras de LCR, lo cual alejó la posibilidad de daño directo del virus como mecanismo patogénico y apoyó junto al perfil temporal de los síntomas un mecanismo posinfeccioso probablemente autoinmune 10-12.
Al igual que en otros reportes los pacientes mostraron buena respuesta clínica, luego del tratamiento con inmunoglobulina intravenosa en dosis de 0,4 g/Kg/día por 5 dias, ambos al alta mejoraron su puntaje Hughes en un grado con respecto al ingreso, ninguno necesitó un curso adicional de inmunoglobulinas y/o plasmaféresis 10-12.
Nuestro reporte, muestra dos casos de SGB e infección por SARS-CoV-2, en los que sus características como la relación temporal entre los síntomas, la ausencia de evidencia de la presencia del virus en LCR y por tanto de daño directo sobre el sistema nervioso, y la buena respuesta al tratamiento con inunoglobulina, sustentan la hipótesis de una probable relación inmunológica posinfecciosa, además según lo observado en nuestros casos se expone la posibilidad, que a aún cuando los pacientes con infección por SARS-CoV-2, hayan sido asintomáticos o hayan presentado síntomas respiratorios leves, podrían desarrollar complicaciones posinfecciosas como el SGB, Sin embargo ambas observaciones aunque son cada vez más aceptadas, deben seguir siendo evaluadas en estudios posteriores que incluyan una mayor cantidad de pacientes, lo cual constituye una limitante del presente reporte.














