Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Medica Herediana
versión impresa ISSN 1018-130X
Rev Med Hered v.23 n.4 Lima oct./dic. 2012
Gran Ronda de Medicina Interna y Especialidades del Hospital Nacional Cayetano Heredia / Caso clínico 03-2012. Mujer de 22 años con cefalea, fiebre, proptosis ocular bilateral y oftalmoplegia.
Grand Round of Internal Medicine and Specialties at the Hospital Nacional Cayetano Heredia/ Clinical case 03-2012. A 22 year-old- woman with headache, fever, bilateral ocular proptosis and ophthalmoplegia.
Editor de sección: Dr. Sergio Vásquez Kunze. Editores asociados: Dr. Héctor Sosa Valle, Dr. Ray Ticse Aguirre,Dr. Leslie Soto Arquiñigo, Dra. Elena Zelaya Arteaga.
Miguel Barrios 1, Leslie Soto 2, Hugo Umeres 3.
1 Médico Residente de 3° año de Medicina Interna. Dpto. de Medicina, Hospital Nacional Cayetano Heredia. Lima, Perú.
2 Médico asistente, Servicio de Medicina Interna. Dpto. de Medicina, Hospital Nacional Cayetano Heredia. Lima, Perú.
3 Médico Jefe del Servicio de Neurología. Dpto. de Medicina, Hospital Nacional Cayetano Heredia. Lima, Perú.
CASO CLÍNICO
Dr. Miguel Barrios Josán
Mujer de 22 años, natural de Piura, procedente de Lima (reside 5 años) con adenopatía cervical, cefalea, proptosis del ojo derecho con compromiso de pares craneales oculomotores ipsilateral y fiebre de un mes de evolución.
La paciente inició sus síntomas con la aparición de ganglios dolorosos en la región cervical derecha, por lo que acudió a un médico quien le prescribió analgésicos que aliviaron el dolor. Una semana antes de su admisión presentó aumento de volumen difuso,de temperatura y dolor en la misma zona cervical; además, dolor y secreción purulenta del oído derecho, cefalea holocraneana a predominio derecho, vómitos precedidos de náuseas y sensación de alza térmica.
Un día antes del ingreso notó proptosis de ojo derecho con dolor a su movilización, signos de flogosis a nivel palpebral ipsilateral, cefalea intensa holocraneana y somnolencia, motivo por el cual fue traída al servicio de emergencia del Hospital Nacional Cayetano Heredia. En las funciones biológicas tenía hiporexia, sed aumentada, orina y deposiciones sin alteraciones y había perdido 5 Kg de peso en un mes. Negaba historia de hipertensión arterial, tuberculosis y contactos cercanos, fiebre malta, hepatitis B o C, y transfusiones previas. A los 10 años de edad presentó una tumoración cervical izquierda, que fue drenada y medicada por la misma paciente, aparentemente sin complicaciones y con resolución completa.
No tenía cirugía ni hospitalizaciones previas. Consumía cerveza una vez al mes y no fumaba. Era empleada en una lavandería y no refería conducta sexual de riesgo para enfermedades transmisibles. No tenía antecedentes familiares de importancia.
En la revisión anamnésica de sistemas y aparatos mencionó disminución de la agudeza visual y diplopía en la última semana.
Al examen físico tenía presión arterial 110/70 mm Hg, pulso 94 por minuto, frecuencia respiratoria 20 por minuto y temperatura de 38 °C. Lucía en mal estado general, muy quejumbrosa, en regular estado de nutrición y buen estado de hidratación. La piel era húmeda, caliente y con signos de flogosis en la región periorbitaria y cervical derecha. No presentaba edema en extremidades. Se evidenció proptosis del ojo derecho, y en la región cervical derecha múltiples ganglios cervicales de aproximadamente 2 x 3 cm, y una tumoración de consistencia firme y dolorosa a la palpación de 4 x 5 cm. El examen de oído derecho mostró perforación del tímpano y secreción purulenta. El examen de tórax y pulmones, cardiovascular y de abdomen era normal.
El examen neurológico mostró una paciente despierta, lúcida y orientada en las tres esferas,compromiso de los pares craneales III, IV y VI del lado derecho, hiperestesia en región malar y periorbitaria derecha, y rigidez de nuca y signo de Kernig positivo. La fuerza muscular y los reflejos osteotendinosos estaban conservados en los 4 miembros.
Los exámenes de laboratorio al ingreso mostraron: hemoglobina 12,3 gr/dl, leucocitos 12 300/mm3 sin desviación izquierda, plaquetas 169 000/mm3, perfil de coagulación normal, VSG 67 mm/h, glucosa 147 mg /dl, urea 26 mg/dl, creatinina 0.5 mg/dl, Na: 129 mEq/L y potasio normal.
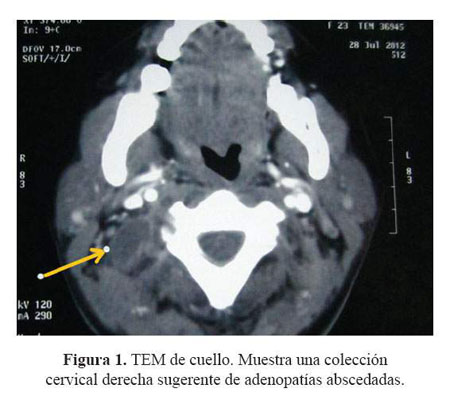
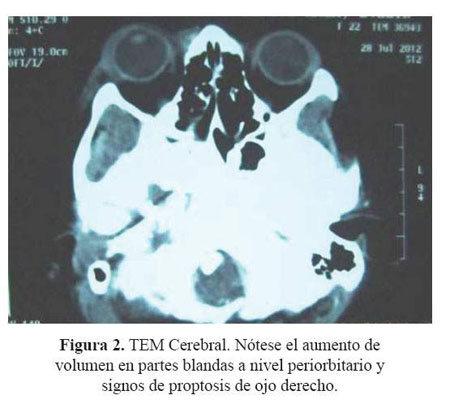
La radiografía de tórax no mostró alteraciones significativas. En la tomografía de cuello se evidenció una formación hipodensa fusiforme en región cervical posterolateral derecha con realce periférico, de densidad proteinácea (24 UH), sugerente de adenopatía abscedada ( Figura 1). La tomografía cerebral reveló aumento de volumen en partes blandas a nivel periorbitario y proptosis del ojo derecho, sin alteraciones a nivel de parénquima cerebral ( Figura 2).
En el examen realizado por el servicio de oftalmología se encontró en el fondo de ojo una relación copa / disco de 0,3 en ambos ojos, sin exudados, hemorragias, ni edema de papila.
Se inició terapia con vancomicina, ceftriaxona, metronidazol y heparina de bajo peso molecular sin mejoría del cuadro. A las 48 horas de ingreso se agregó signos de flogosis periorbitaria y proptosis del ojo izquierdo con compromiso del III y VI par.
DISCUSIÓN
La discusión se centró en el diagnóstico etiológico y en el tratamiento, participando los servicios de medicina interna y neurología.
Dr. Leslie Soto Arquíñigo (Medicina Interna)
La paciente presentaba desde hace un mes aproximadamente un cuadro febril, asociado a posibles focos infecciosos tanto cervical como ótico, protrusión del ojo derecho, compromiso de pares craneales y cefalea importante.
Proptosis Ocular
Podríamos iniciar la discusión por la protrusión del ojo derecho que nos indicaría una enfermedad de la órbita o de lesiones vecinas. Podría tratarse de una neoplasia que causa proptosis del globo ocular, siendo la metástasis de cáncer de mama una alternativa (1); asimismo, un tumor de glándula lacrimal, entre otros. Entre los tumores propios habría que destacar un glioma o meningioma del nervio óptico o un meningioma esfeno orbitario.
Como hay signos de flogosis periorbitaria derecha se puede plantear celulitis periorbitaria, pues tiene proptosis, oftalmoplejía, párpados eritematosos y dolor ocular (2). Se conoce que la diseminación de la infección puede provocar trombosis del seno cavernoso y meningitis.
No hay evidencias de inmunodefi ciencia para pensar en infecciones como Mucormicosis o Aspergilosis que originan proptosis crónica y compromiso del paladar que no tiene la paciente.
Existe una entidad denominada pseudotumor orbitario. Es un síndrome crónico e inespecífico; hay dolor importante, pérdida visual por compromiso del nervio óptico y alteraciones de la motilidad ocular como presenta la paciente (3). El mucocele de senos paranasales podría ser considerado, pero no hay historia de sinusitis a repetición. Puede presentar exoftalmos aunque no suele asociarse a parálisis de músculos extra oculares.
Trombosis séptica del seno cavernoso
Esta paciente tiene dos focos aparentemente sépticos: ótico y el posible absceso a nivel cervical, que con el tiempo se asocian a protrusión del globo ocular derecho, lo cual podría ser explicado por una trombosis séptica del seno cavernoso originada por estos focos.
En esta entidad las infecciones más frecuentes son de origen facial y sinusitis, menos frecuentes son de origen ótico, odontogénicas, faríngeas o de focos sépticos distantes (4). Ocurre mayormente en adultos jóvenes, y desde el inicio de la infección al compromiso ocular pasan aproximadamente 3 semanas, estando nuestra paciente en este periodo de tiempo. Sabemos que dentro de los senos cavernosos pasan el III y IV pares craneales, las divisiones oftálmica y maxilar del V par y el VI par, así como también la carótida interna.
Recordemos que la paciente tiene comprometidos el III, IV y VI pares craneales del lado derecho (5).
Actualmente, el tratamiento antibiótico endovenoso de instauración rápida ha disminuido considerablemente la mortalidad (6) por lo que la paciente ante la sospecha de esta condición recibió terapia antibiótica cubriendo Staphylococcus aureus y especies de Streptococcus, que son los gérmenes mas frecuentes.
Las infecciones del oído medio se extienden al seno cavernoso por extensión de la tromboflebitis de los senos sigmoides. Aunque se encuentra entre las causas menos frecuentes de focos primarios (menos del 10% de los casos) en estos casos también se amplía la cobertura contra Pseudomonas aeruginosa y Staphylococcus coagulasa negativo.
Las infecciones de origen odontogénico también se encuentran como causas infrecuentes (menores al 8%) (4).
La rigidez de nuca se encuentra hasta en 40% de los pacientes. La quemosis, edema periorbitario y proptosis son los signos más consistentes de trombosis de seno cavernoso, presentes hasta en 95% de los casos. En el fondo de ojo se puede apreciar papiledema o dilatación de las venas retinianas hasta en 65% de los casos. La hiperestesia o hipoestesia en las regiones oftálmicas o maxilares del V par se han documentado hasta en 25% de los pacientes; nuestra paciente la presentaba a nivel de región malar y peri orbitaria derecha. Las anormalidades en los movimientos oculares están descritas como complicaciones tardías de la trombosis, aunque se dan casos en donde el compromiso del VI par craneal es temprano, lo cual puede ser explicado por su presencia intraluminal en el seno cavernoso (4,6).
Dentro de la patología del seno cavernoso no debemos dejar de mencionar la fístula carótidocavernosa aunque es mayormente una entidad de origen post traumático (7), que no tuvo la paciente; el síndrome de Tolosa-Hunt que es de presentación aguda, no hay signos de infección y es diagnóstico de exclusión; enfermedades inflamatorias sistémicas como vasculitis (Enfermedad de Wegener, de Churg- Strauss) o sarcoidosis, pero no hay síntomas que apoyen estas posibilidades. Finalmente los procesos expansivos con compromiso del seno cavernoso como el linfoma o meningioma del ala menor del esfenoides así como metástasis de algún tumor primario.
En conclusión mi principal diagnóstico es trombosis séptica del seno cavernoso bilateral y es necesaria la obtención de imágenes como RMN de difusión y fase venosa/arterial de cabeza y cuello, sirviendo éstas además para descarte de las otras posibilidades descritas. Se debe hacer drenaje, biopsia y cultivos de las lesiones a nivel cervical y continuar con la terapia antibiótica empírica con cobertura de los microrganismos mencionados y la anticoagulación que podría ser beneficiosa.
Dr. Hugo Umeres Cáceres (Neurología)
Paciente que se presenta con fiebre, adenomegalia y secreción purulenta por oído derecho. Una semana antes de la admisión, se adiciona cefalea a predominio hemicraneal derecha y un día antes compromiso orbitario derecho con oftalmoplejía que luego de 48 horas se extiende al lado izquierdo con similares características. Además, hay disminución del nivel de conciencia. Al examen neurológico se corrobora compromiso orbitario con oftalmoplejía, proptosis del lado derecho, pupilas reactivas, fondo de ojo sin papiledema; y además, signos meníngeos.
En este caso, se debe plantear la posibilidad de compromiso del seno cavernoso del lado derecho inicialmente y luego extensión al lado contrario. Otro diagnóstico a plantear por el compromiso de orbita es el síndrome de Tolosa-Hunt u oftalmoplejía dolorosa que generalmente es unilateral y con gran dolor orbitario (8).
Se sospechó trombosis séptica del seno cavernoso por el compromiso orbitario con síntomas y signos de un proceso infeccioso. La TEM cerebral inicial no mostraba evidencia de lesión de parénquima. No había contraindicación absoluta para una punción lumbar.
Desde el inicio estuvimos de acuerdo con la terapéutica antibiótica y se esperaban los resultados de los cultivos de muestras de las masas ganglionares y de secreción de oído para el aislamiento del germen responsable del proceso séptico. No recomendamos anticoagulación por ser controversial su uso en trombosis séptica del seno cavernoso.
Se debe hacer una RMN con contraste y angioresonancia con fase venosa para una mejor evaluación de una probable trombosis séptica del seno cavernoso (9).
Evolución
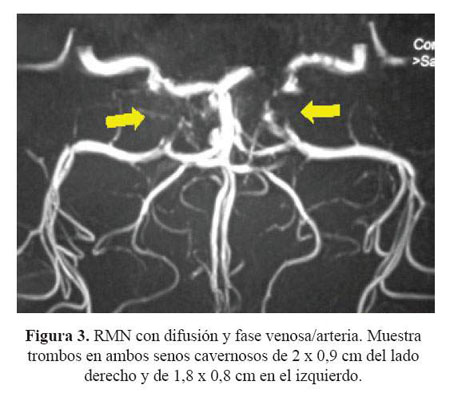
Se realizó resonancia magnética cerebral con difusión y fase venosa/arterial ( Figura 3) y se encontró un área focal hiperintensa en la secuencia de FLAIR y T2 a nivel de tálamo derecho y en rodilla de cápsula interna derecha, con restricción a la difusión indicando un infarto lacunar de evolución reciente. En la fase venosa se observó disminución del calibre del seno transverso izquierdo y trombos en ambos senos cavernosos que midieron en el lado derecho 2 x 0,9 cm y en el lado izquierdo 1,8 x 0,8 cm. Incidentalmente se encontró pansinusitis y signos de mastoiditis derecha.
Se realizó el drenaje de la colección en región cervical, extrayéndose alrededor de 40 cc de pus, aislándose en el cultivo de gérmenes comunes Staphylococcus aureus metilcilino sensible (SAMS).
La biopsia del ganglio cervical mostró un tejido necropurulento, BAAR negativo. También se aisló SAMS en los hemocultivos.
COMENTARIOS
Dr. Hugo Umeres Cáceres
Los hallazgos del examen general, regional y neurológico más los de la RMN de cerebro corroboran el diagnóstico de trombosis séptica del seno cavernoso bilateral con extensión a seno petroso superior derecho y probable en seno transverso izquierdo, además de imágenes de infartos en tálamo y capsula interna del lado derecho de la misma naturaleza.
Los resultados del cultivo de la colección purulenta cervical y hemocultivo demostraron la naturaleza infecciosa del proceso. Hay también una probable infección en senos paranasales y mastoides derecho.
Vale la pena comentar a propósito de este caso la anatomía de los senos cavernosos y sus conexiones venosas para explicar la evolución clínica de la paciente, los hallazgos en la resonancia y el origen de la infección.
Los senos cavernosos se ubican a ambos lados de la silla turca y se caracterizan por ser intensamente trabeculados. Es importante reconocer que ambos están interconectados por múltiples conexiones venosas, lo que explica la rápida diseminación de una infección de uno al otro lado, como en esta paciente.
Ya se ha mencionado los pares craneales y vasos que se encuentran dentro de éste (5).
Sus venas tributarias y su drenaje pueden explicar los hallazgos clínicos y las regiones que al ser infectadas son suceptibles de causar infección de estos Figura 3. RMN con difusión y fase venosa/arteria. Muestra trombos en ambos senos cavernosos de 2 x 0,9 cm del lado derecho y de 1,8 x 0,8 cm en el izquierdo.
Además los senos venosos tienen un flujo en ambas direcciones por carecer de válvulas lo cual disemina la infección rápidamente. Reciben sangre de las siguientes venas: oftálmica superior e inferior, central de la retina, cerebrales medias superficiales, cerebrales inferiores y las venas de los senos esfenoparietales. Luego drenan a los senos petrosos inferiores y superiores, y de allí a la vena yugular interna y al seno sigmoideo (10).
Esta paciente tenía también compromiso del seno petroso superior derecho y transverso izquierdo lo que es explicado por la circulación descrita y la bidireccionalidad del flujo. Creo que la infección se originó en oído y luego de los senos cavernosos se diseminó a las demás estructuras vasculares mencionadas.
Dr. Sergio Vásquez Kunze
La trombosis séptica de los senos durales es inusual, sin embargo, de éstas, el seno cavernoso es el más frecuentemente comprometido dado las múltiples trabéculas que lo convierten en un cernidor para las bacterias (6). Como ya se mencionó es muy probable que el compromiso ótico sea la fuente de infección en este paciente pues la colección cervical no tiene conexión venosa con el seno cavernoso.
Una característica de interés en esta paciente es la presentación bilateral. Esto no es inusual si es que hay retraso en el diagnóstico y no se inician antibióticos pronto, pues en ausencia de estos la infección puede extenderse al otro seno en 24 a 48 horas (4). Es mas, la afección exoftálmica bilateral hace que el diagnóstico de trombosis séptica del seno cavernoso sea de alta probabilidad y disminuye grandemente otros diagnósticos como celulitis orbitaria (4). Hay que recordar que ésta última es mas frecuente en niños e inusual en adultos sanos (11).
Algo que no se ha discutido es la presencia de exoftalmos y quemosis en esta condición. Se piensa que es por la oclusión de la vena central de retina (4).
El examen fundoscópico en este paciente no mostro mayores hallazgos, lo cual llama fuertemente la atención dado el marcado exoftalmos y flogosis. En las series se describe que el fondo de ojo es anormal en 2/3 de los pacientes y se encuentra papiledema con venas dilatadas y tortuosas (12).
La paciente también tenía cefalea y signos meníngeos. La cefalea es un síntoma muy frecuente, el mas frecuente y temprano en algunas series, y los signos meníngeos se pueden ver hasta en 20 a 30% (6).
Por lo general los signos meníngeos en esta patología es manifestación de la infección parameningea, pero también los gérmenes pueden extenderse a meninges y causar meningitis bacteriana. En la revisión anatomo patológica de Southwick (6), se encontraron 11 casos de meningitis de un total de 23 pacientes fallecidos por esta patología. El estudio del líquido cefaloraquídeo por lo general evidencia infección parameningea: pleocitosis a predominio de polimorfonucleares con proteínas y glucosa dentro de lo normal; pero existe un tercio de pacientes que pueden tener un líquido idéntico al de una meninigitis bacteriana con proteinorraquia e hipoglicorraquia (6). No creo que los resultados de la punción lumbar de haberse hecho, hubieran variado la cobertura antibiótica ni el tiempo de terapia.
También merece un comentario la cobertura antibiótica instalada inicialmente. Como se mencionó, el germen mas frecuente es Staphylococcus aureus, dado que las infecciones centrofaciales son las mas frecuentes (6). Actualmente, dada la creciente incidencia de Staphylococcus aureus resistente a la meticilina adquirido en la comunidad (SARM-AC),la literatura foránea recomienda iniciar vancomicina y luego ajustar la antibioticoterapia según el aislamiento y la resistencia mostrada (13). Sin embargo, en la literatura nacional no hay una clara demostración que el SARM-AC sea un problema como para elegir vancomicina empiricamente en esta paciente o en otros que no tienen factores de riesgo para éste (14).
En los últimos años hemos tenido en nuestro hospital 2 casos de infecciones serias por SARMAC, pero ambas habían sido importadas de un viaje reciente. Otras series nacionales tienen muchos sesgos para determinar su real frecuencia en nuestro medio (15). Debe recordarse que la oxacilina tiene inclusive mayor actividad que la vancomicina para el SAMS y por lo tanto debió ser de elección en este caso como cobertura empírica (16). Se debe cubrir empíricamente también con una cefalosporina de 3era generación y metronidazol, éste último si hay sospecha de infección de senos paranasales u odontogénica para abarcar anaerobios. El tratamiento debe durar 3 semanas (17).
Si bien se usó antibiótico terapia extensa desde el comienzo, hubo demora en la resolución la cual se pudo deber a un retraso en el drenaje de las colecciones cervicales.
Con relación a la anticoagulación, su uso es controversial; sin embargo, en un estudio retrospectivo se encontró disminución de la mortalidad en pacientes con trombosis unilateral de corta evolución (6) y en otro disminución de la morbilidad ocular, isquemia cerebral o hipopituitarismo (18). En base a estas observaciones algunos autores recomiendan la heparinización en infusión cuidadosa para pacientes con trombosis unilateral y que acuden tempranamente luego de iniciado el cuadro (19). Este paciente no cumplía con ese perfil y la decisión se tenía que tomar balanceando sus chances de hemorragia.
Los glucocorticoides pueden ser empleados luego del inicio de los antibióticos y podrían disminuir la secuela en pares craneales y disminuir la congestión orbitaria (4). La cirugía de drenaje tiene clara indicación cuando la fuente de infección es el seno esfenoidal (20).
En cuanto al pronóstico, antes de la era antibiótica su mortalidad era 100%, actualmente cuando se reconoce tempranamente y se usan los antibióticos adecuados ha disminuido a 20-30% (6). Sin embargo, 1/3 de los pacientes pueden quedar con secuelas importantes como paresia oculomotora persistente, ceguera, hipopituitarismo o complicaciones isquémicas cerebrales (6).
Es interesante notar que en todas las series de trombosis séptica cavernosa tienen mayor morbimortalidad aquellas cuya fuente de infección fue el seno esfenoidal (21), debido al retraso en el diagnóstico en comparación con las infecciones faciales y dentarias de mas fácil identificación.
Las sinusitis esfenoidales cuando son identificadas deben ser agresivamente tratadas para prevenir esta complicación.
Evolución
Luego del drenaje del absceso cervical y el cambio de antibiótico a oxacilina la paciente tuvo una mejoría progresiva, defervescencia del cuadro séptico y mejoría de su estado general. Recibió antibioticoterapia por 3 semanas y fue dada de alta. Permaneció con paresia de los oculomotores en el seguimiento ambulatorio.
DIAGNÓSTICO FINAL
Trombosis séptica bilateral del seno cavernoso.
REFERENCIAS BIBLIOGRÁFICAS
1.Gunalp I, Gunduz K. Metastatic orbital tumors. Jpn J Ophthalmol. 1995; 39 (1): 65-70. [ Links ]
2.Bergin DJ, Wright JE. Orbital cellulitis. Br J Ophthalmol. 1986; 70:174. [ Links ]
3.Mora de Oñate J. Ofltamoplejía dolorosa (Pseudotumor y Síndrome de Tolosa-Hunt). Arch Soc Esp Oftalml. 2007; 82: 509-512. [ Links ]
4.Ebright JR, Pace MT, Niazi AF. Septic thrombosis of the cavernous sinuses. Arch Intern Med. 2001; 161:2671. [ Links ]
5. Woodburne RT, Burkel WE The head and neck. Essentials of Human Anatomy. 9th ed. New York: Oxford University Press; 1994. p. 325-326. [ Links ]
6. Southwick FS, Richardson EP Jr, Swartz MN. Septic thrombosis of the dural venous sinuses. Medicine (Baltimore). 1986; 65:82. [ Links ]
7. Yu JS, Chen J, Chen J, Li L. Diagnosis and endovascular treatment of spontaneous direct carotidcavernous fistula. Chin Med J. 2008; 121(16):1558-1562. [ Links ]
8. Kline LB, Hoyt WF. The Tolosa-Hunt syndrome. J Neurol Neurosurg Psychiatry. 2001; 71:577. [ Links ]
9. Lee JH, Lee HK, Park JK, et al. Cavernous sinus syndrome: clinical features and differential diagnosis with MR imaging. Am J Roentgenol. 2003; 181:583. [ Links ]
10. Van Overbeake JJ, Jansen JJ, Tulleken CAF. The cavernous sinus syndrome: an anatomical and clinical study. Clin Neurol Neurosurg. 1988; 90:311- 319. [ Links ]
11. Botting AM, McIntosh D, Mahadevan M. Paediatric pre- and post-septal peri-orbital infections are different diseases. A retrospective review of 262 cases. Int J Pediatr Otorhinolaryngol. 2008; 72:377. [ Links ]
12. Quisling SV, Mawn LA, Larson TC 3rd. Blindness associated with enlarging mycotic aneurysm after cavernous sinus thrombosis. Ophthalmology. 2003; 110:2036. [ Links ]
13. Naesens R, Ronsyn M, Druwé P, et al. Central nervous system invasion by community-acquired meticillinresistant Staphylococcus aureus. J Med Microbiol. 2009; 58:1247. [ Links ]
14. Echevarria J. El problema del Staphylococcus aureus resistente a meticilina. Rev Med Hered. 2010; 21(1):1-3. [ Links ]
15. Tamariz J, Agapito J, Horna G, et al. Staphylococcus aureus Resistente a Meticilina adquirido en la comunidad aislados en tres hospitales de Lima-Perú. Rev Med Hered. 2010; 21(1):4-10. [ Links ]
16. Chang FY, Peacock JE Jr, Musher DM, et al. Staphylococcus aureus bacteremia: recurrence and the impact of antibiotic treatment in a prospective multicenter study. Medicine (Baltimore). 2003; 82:333. [ Links ]
17. Zahllar M, Spector RH Skoglund RR, Digby D Nyhan WL. Cavernous sinus thrombosis. West J Med. 1980; 13:344- 48. [ Links ]
18. Levine SR, Twyman RE, Gilman S. The role of anticoagulation in cavernous sinus thrombosis. Neurology. 1988; 38:517. [ Links ]
19. Bhatia K, Jones NS. Septic cavernous sinus thrombosis secondary to sinusitis: are anticoagulants indicated? A review of the literature. J Laryngol Otol. 2002; 116:667. [ Links ]
20. Poulopoulos M, Finelli PF. Neurological complications with acute sphenoid sinusitis a surgical emergency? Neurocrit Care. 2007; 7:169. [ Links ]
21. Lew D, Southwick FS, Montgomery WW, et al. Sphenoid sinusitis. A review of 30 cases. N Engl J Med. 1983; 309:1149. [ Links ]
Recibido: 29/11/12
Aceptado para publicación: 06/12/12