INTRODUCCIÓN
La vasculitis es un grupo heterogéneo de enfermedades de etiología variable, entre ellos, trastornos autoinmunes, infecciones, drogas y neoplasias, aunque también puede ser idiopática. Los fármacos asociados a síndromes vasculíticos van en aumento. Entre las drogas causantes de vasculitis se encuentran antibióticos beta-lactámicos, eritromicina, clindamicina, vancomicina, sulfonamidas, y otras como, furosemida, alopurinol, antiinflamatorios no esteroideos (AINE), amiodarona, tiazidas, fenitoína, ácido valproico, beta-bloqueadores, metformina, warfarina, anticuerpos monoclonales usados en el tratamiento de enfermedades autoinmunes y fármacos anti tiroideos 1,2,3.
A parte del daño a la función hepática conocido por el tratamiento con fármacos anti tiroideos como el propiltiouracilo (PTU), otros tres efectos adversos importantes son: afectación a los sistemas linfático y sanguíneo, enfermedades de la piel y tejido celular subcutáneo y reacciones sistémicas parciales en respuesta al medicamento. Manifestaciones específicas son agranulocitosis, hipotiroidismo, rash y urticaria, fiebre, escalofríos, leucopenia y dolor articular 4.
La mayoría de los estudios disponibles de vasculitis inducida por consumo de propiltiouracilo consiste de reportes de casos o series pequeñas. El primer caso reportado fue en 1992 por Stankus et al. 5, al año siguiente, Dolman et al. 6, reportaron seis nuevos casos de la enfermedad.
No existe en Honduras la opción de tratamiento con yodo radioactivo para el manejo de la patología hipertiroidea. La única terapia definitiva disponible es la tiroidectomía hasta el momento. Debido a la demora quirúrgica en el sistema público de salud, los pacientes se ven expuestos al tratamiento prolongado con PTU, el cual se ve relacionado a efectos adversos como vasculitis y agranulocitosis.
PRESENTACIÓN DE CASO
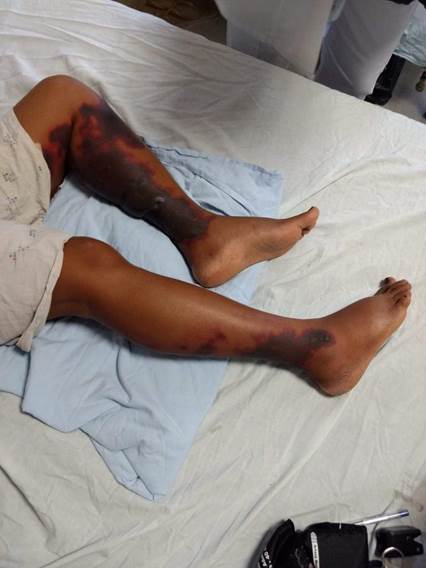
Mujer de 45 años de edad, procedente de El Paraíso, Honduras, ocupación costurera. Acudió a emergencia del Hospital Escuela Universitario de Tegucigalpa por presentar fiebre, de tres días de evolución, no cuantificada, subjetivamente alta, sin predominio de horario, malestar general y dolor localizado en miembros inferiores de tipo urente que se acompañaba de lesiones violáceas, tipo placas en ambos miembros inferiores (figura 1). Tenía diagnóstico de hipertiroidismo desde hace dos años, manejado en Hospital General San Felipe, con propiltiouracilo (PTU) 450mg vía oral cada día y propranolol 40 mg vía oral cada día; la última cita médica había sido hace más de 1 año. Historia ginecobstétrica: G: 2 P: 2, ciclos regulares.
Al ingreso, la presión arterial: 130/80 mm Hg, frecuencia cardiaca: 81 latidos por minuto; pulso: 81 pulsaciones por minuto; frecuencia respiratoria: 17 respiraciones por minuto; temperatura: 37°C. Al examen físico: Glasgow 15/15, no oftalmopatía; bocio palpable, no doloroso, no nodular. No adenopatías cervicales. Edema de miembros inferiores bilateral, distal hasta la rodilla,2+ en miembro inferior izquierdo y + en miembro inferior derecho sin calor ni rubor, acompañado de placas purpúricas extensas, polimorfas, confluentes en muslos y piernas; pulsos presentes, llenado capilar <2 seg. Ingresó por el servicio de medicina interna. Al ingreso se inició tratamiento con prednisona 60 mg vía oral cada/día, propranolol 40 mg vía oral c/8 h, además de diclofenaco 50 mg intravenoso c/12 h, tramadol 50 mg subcutáneos c/8 h y metoclopramida 10 mg. Así mismo se omitió PTU por su asociación a efectos secundarios relacionados a su uso prolongado como agranulocitosis y vasculitis.
Los exámenes de laboratorio mostraron hemograma hemoglobina: 13,6 g/dl hematocrito: 36,8% leucocitos: 4,340; neutrófilos: 59,0% linfocitos: 22,4%. Glicemia 94 mg/dl, nitrógeno ureico sanguíneo: 12 mg/dl, creatinina: 0,78 mg/dl, sodio: 133 mmol/l, potasio: 3,4 mmol/l, aspartato amino transferasa: 26 U/l, alanina amino transferasa: 32 U/l. El examen de orina evidenció color amarillo, aspecto ligeramente turbio, sangre 1+, proteínas 1+, nitritos negativo; hematíes: 10-12 xc, leucocitos: 8-9 xc, cilindros: 1-2, abundantes fosfatos de calcio. No se realizó proteinuria de 24h.
Las pruebas de función tiroidea mostraron: TSH 0,378 µIU/ml (0,4-4 µIU/ml); T4 libre: 1,69 ng/dl(0,89-1,76ng/dl). Velocidad de sedimentación globular 82 mm/h; proteína C reactiva 96 mg/dl, anticuerpos antinucleares (ANA) 0,347 U/ml (Valor Normal <0,9); anticuerpos anticitoplasma de neutrófilos mieloperoxidasa (ANCA MPO) 1,609 U/ml (Positivo >1,1); anticuerpos anticitoplasna de neutrófilos proteinasa 3 (ANCA PR3) 3,243 U/ml (Positivo >1,1),polimorfas, confluentes en muslos y piernas; pulsos no se determinó, C 18,63 mg/dl (Valor normal 9-36).
El ultrasonido de miembros inferiores no mostró hallazgos anormales. Así mismo, la radiografía de tórax y ultrasonido renal y de vías urinarias, fueron normales. La biopsia de las lesiones mostró vasculitis leucocitoclástica de pequeños vasos.
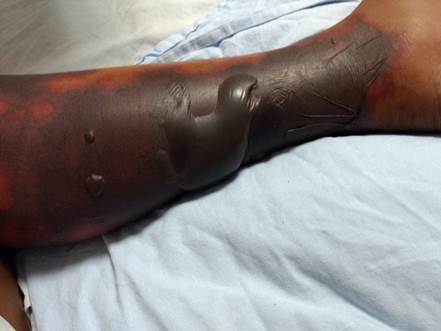
Posteriormente, la paciente presentó bulas en miembros inferiores, acompañadas de secreción purulenta y fétida por lo que recibió tratamiento antibiótico con clindamicina 600 mg intravenoso c/8h, por 7 días (figura 2). Permaneció hospitalizada en el servicio de medicina interna, al décimo día intrahospitalario se realizó tiroidectomía total como tratamiento definitivo de su hipertiroidismo y limpieza quirúrgica de miembros inferiores afectados; no hubo complicaciones en el post operatorio, la evolución fue adecuada. Salió de alta al tercer día post operada con tratamiento ambulatorio con levotiroxina 100 mg vía oral cada día.
DISCUSIÓN
La vasculitis inducida por drogas se ha definido como cualquier caso de vasculitis inflamatoria en el cual se ha establecido una droga específica como agente causal de la enfermedad luego de excluir otros causantes. La vasculitis de pequeños vasos es la que se asocia con mayor frecuencia a vasculitis inducida por drogas. En el 2012, se revisó el Consenso de la Conferencia de Chapel Hill de 1994, agregando una nueva categoría de “vasculitis asociada a probable etiología”, ésta incluye dos formas de vasculitis inducida por drogas: una variante asociada a inmuno- complejo y la otra asociada a ANCA. Así mismo, definieron la variante asociada a ANCA como una vasculitis necrozante, con poco o ningún depósito de inmuno-complejo, afectando predominantemente vasos de pequeño calibre en asociación con mieloperoxidasa (MPO)-ANCA y proteinasa-3 (PR-3)-ANCA y enfatizaron la importancia de indicar la especificidad de ANCA debido a que MPO-ANCA y PR3-ANCA sugieren diferencias entre la enfermedad 1,7.
La patogénesis de la vasculitis inducida por drogas no es clara. Se cree multifactorial y que en el caso de PTU, la MPO liberada desde neutrófilos activados puede convertir al PTU (y a la hidralazina) en metabolitos inmunogénicos que inducen la producción de ANCA. La incidencia de la vasculitis asociada al tratamiento anti tiroideo es de 0,53-0,79 casos por cada 10 000 pacientes con enfermedad de Graves. Estudios sugieren mayor relación entre PTU y la vasculitis asociada a ANCA y que el predominio de MPO-ANCA sobre PR3-ANCA tiene mejor pronóstico 1,8.
La vasculitis asociada a PTU y ANCA es una enfermedad rara con una incidencia de 0,47-0,71 casos por cada 10 000 pacientes y prevalece en mujeres (probablemente por el predomino de la enfermedad de Graves en este sexo) sobre hombres con 8,8:1, con un rango de edad entre 19-64 años. El tiempo entre el inicio de tratamiento con PTU hasta el desarrollo de vasculitis varía ampliamente desde una semana hasta 13 años (media 36 meses), asociado a la ingesta de 50-450 mg del medicamento 8,9,10,11,12, estos datos concuerdan con los de nuestra paciente, femenino de 45 años de edad, con dos años de tratamiento de PTU a una dosis de 450 mg/día.
La clínica puede variar, desde un cuadro inespecífico con malestar general, fiebre, mialgias y artralgias, hasta otros que pueden poner en riesgo la vida del paciente debido a que la inflamación de pequeños vasos puede ocurrir en todos los órganos. La piel, los riñones y pulmones son los órganos más afectados; sistema nervioso central, oído e hígado son otros afectados con menor frecuencia. El daño pulmonar se manifiesta con tos, expectoración, hemoptisis y hemorragia alveolar difusa en los casos graves. Hematuria y proteinuria son los datos más frecuentes encontrados en casos de vasculitis renal. La afectación cutánea reportada en estos casos consiste de lesiones acrales y placas purpúricas que pueden progresar hacia vesículas y bulas con necrosis central y pérdida de tejido secundarios; las cuales concuerdan con las lesiones en piel encontradas al examen físico de la paciente de nuestro caso. Cara, orejas y mamas también pueden presentar lesiones de piel 1,10,11,12.
Los estudios de laboratorio comúnmente reportan leucopenia y agranulocitosis como en nuestro caso y además, anemia, trombocitopenia. Elevación de las concentraciones de urea, creatinina y transaminasas, hipoalbuminemia, tiempos de coagulación prolongados, aumento del VES y PCR y serología positiva para ANCA; 15-64% de los pacientes con tratamiento con PTU presentan serología positiva para ANCA. La biopsia de piel es una herramienta útil para el diagnóstico. Habitualmente reporta vasculitis leucocitoclástica de vasos superficiales y profundos, oclusión de vasos sanguíneos con trombos de fibrina y necrosis. Los hallazgos histopatológicos y la serología positiva para ANCA, específicamente MPO-ANCA o PR3-ANCA respaldan el diagnóstico altamente sugestivo por clínica. Según la literatura encontrada, PTU induce con mayor frecuencia MPO- ANCA y es la variante asociada a mejor pronóstico; sin embargo, en la paciente en cuestión, se encontró mayor elevación de PR3-ANCA que MPO-ANCA, aunque ambos estaban elevados. Biopsias de pulmón y riñón podrían ser de utilidad. Hematuria y proteinuria, comunes indicativos de daño renal también estuvieron presente en el caso, sin otro indicativo aparte de daño de órganos. El diagnóstico diferencial de la vasculitis secundaria a fármacos incluye infecciones, patologías malignas y vasculitis idiopáticas 1,8,11,13.
Para el tratamiento, la sola suspensión del PTU suele bastar para el cese de la clínica. La inmunomodulación es la intervención más frecuente. Los medicamentos más utilizados son prednisona (como en este caso), prednisolona, ciclofosfamida y azatioprina. Luego de este, los títulos de ANCA decaen en algunos pacientes durante meses, aunque en otros, este permanece elevado, más no asociado a vasculitis 10.