INTRODUCCIÓN
Candidiasis o candidosis son términos sinónimos que se usan para referirse a una infección relativamente frecuente de la cavidad oral producida por el hongo de la especie Candida albicans. El sufijo iasis generalmente se usa para las infecciones por parásitos como por ejemplo teniasis y la terminación osis para referir a infecciones por hongos, ejemplo histoplasmosis. En Estomatología es más común usar el término candidiasis para la infección que es motivo de este artículo. El término moniliasis usado antiguamente no es correcto ya que la monilia o monilinea es un género de hongos de la familia Sclerotiniaceae que produce enfermedad en los árboles frutales como el cacao 1.
La candidiasis oral es producida principalmente por la especie Candida albicans, pero también se han reportado casos producidos por las especies C. glabrata, C. guillermondii, C.kruesi, C.lusitaniae, C.parapsilosis, C.pseudotropicalis, C. stellatoidea, y C. tropicalis 2.
La mayoría de personas albergan en su boca géneros de candida, habiéndose reconocido que del 30 al 60% son portadores sanos. Este microorganismo se considera un comensal más que un patógeno de la cavidad oral 2. La mayoría de estudios epidemiológicos sobre candida se han realizado cultivando el hongo en individuos que no tenían signos ni sintomatología de infección, de tal manera que, si se utiliza el cultivo como procedimiento de diagnóstico de la enfermedad, se obtendrán muchos falsos positivos, en consecuencia, es muy importante diferenciar entre la presencia de candida como comensal y candida como patógeno 2,3.
La transformación de un organismo comensal a patógeno depende de la presencia de factores que modifiquen el medio ambiente favoreciendo el desarrollo de la infección oportunista 3. Para candidiasis los factores implicados son: 1. Presencia de irritantes crónicos locales. 2. Falta de higiene de aparatos protésicos. 3. Aplicación tópica, en aerosol o ingesta de corticoesteroides. 4. Xerostomía. 5. Factores dietéticos. 6. Desórdenes inmunológicos. 7. Desórdenes endocrinos. 8. Enfermedades crónicas malignas y no malignas. 9. Discrasias sanguíneas severas. 10. Radiación de la cabeza y el cuello. 11. Nutrición deficiente. 12. Edad avanzada. 13. Hábito de fumar. 14. Displasia epitelial 3,4,5.
La C. albicans coloniza la superficie de la mucosa oral y causa daño debido a las siguientes características: adherencia a las células huésped, hidrofobicidad y secreción de enzimas hidrolíticas como: lipasas, fosfolipasas y proteinasas. Su virulencia radica en su capacidad de adaptarse a diferentes hábitats y a su integración a comunidades microbianas que se adhieren a la superficie de los tejidos conocidas como biopelículas 5.
La infección por candida produce varios cuadros clínicos. Holmstrup y Axel en el año 1990 6 propusieron la siguiente clasificación: 1. Candidiasis pseudomembranosa aguda y crónica. 2. Candidiasis eritematosa aguda y crónica 3. Candidiasis hiperplásica crónica y 4. Candidiasis asociada a otros factores: estomatitis protésica, queilitis angular y glositis romboidal media. Posteriormente se agregó al cuarto grupo el eritema gingival lineal asociado a infección por VIH.
Los cuadros mencionados corresponden a candidiasis primaria de la boca, en cambio se denomina candidiasis oral secundaria cuando está presente en entidades sistémicas que cursan con candidiasis mucocutánea, afectación de las uñas, de la región vulva vaginal y ocasionalmente con compromiso de la laringe, faringe y esófago. Ejemplo de estas entidades son la candidiasis mucocutánea crónica familiar, el síndrome de endocrinopatía con candidiasis, el síndrome de Di George, etc. 7.
La candidiasis pseudomembranosa se caracteriza por la aparición de placas blancas sobre la superficie de la mucosa oral que se desprenden al rasparlas con un instrumento de bordes romos dejando un área eritematosa. Mayormente afecta la lengua, paladar blando y carrillos, en algunos casos toda la boca puede estar comprometida. Este tipo de candidiasis está asociado al uso de corticoides tópicos o en aerosoles, ocurre con alta frecuencia en personas con inmunosupresión por VIH o a otro tipo de inmunosupresión 8.
La candidiasis eritematosa se manifiesta como un enrojecimiento localizado en la mucosa con o sin síntomas, afecta principalmente el dorso de la lengua y el paladar duro, está asociado con el uso de antibióticos de amplio espectro, corticoesteroides e inmunosupresión por el VIH. En el dorso de la lengua se presenta como una zona depapilada de color rojo. La demostración del hongo se hace mediante frotices tomados de las áreas eritematosas y teñidos con PAS 8-10.
La candidiasis asociada a uso de dentaduras se denomina estomatitis subplaca, se presenta como un área eritematosa puntiforme, lisa o granular, restringida a la zona de la mucosa del paladar cubierta por una dentadura de acrílico, con frecuencia va acompañada de queilitis angular y glositis romboidal media 8,9.
La queilitis angular por candida puede estar relacionada con pérdida de la dimensión vertical en portadores y no portadores de prótesis o asociada a la deficiencia de vitamina B12 y anemias ferropénicas. Es importante señalar que algunos casos de queilitis angular pueden estar asociados a infección por staphylococcus y streptococcus y no a candida 10. La glositis romboidal media asociada a candidiasis se presenta como una mácula eritematosa con forma de rombo o elíptica ubicada en la parte media del dorso de la lengua inmediatamente delante de las papilas caliciformes. Histológicamente se observa ausencia de papilas filiformes, epitelio con crestas epiteliales hiperplásicas y presencia de hifas de candida en la superficie del epitelio 9,10.
El eritema gingival lineal es una forma de candidiasis que ocurre mayormente en pacientes VIH positivos, originalmente fue denominado gingivitis marginal por VIH. Se presenta como una banda eritematosa de 2 a 3 mm de ancho ubicada en la encía marginal que se continúa con un eritema difuso en la encía adherida. En estos casos se ha identificado además de C. albicans a la C. dubliniensis 8.
La candidiasis hiperplásica crónica (CHC) denominada también leucoplasia por candida es una forma de candidiasis oral de aparición infrecuente que se puede confundir con la lesión potencialmente maligna denominada leucoplasia. Se presenta como placa blanquecina elevada, palpable, bien demarcada, que no desaparecen al raspado. Debido a estas características se puede confundir con la leucoplasia homogénea y cuando además del color blanco presenta pequeñas áreas eritematosas se asemeja a la leucoplasia moteada. Una característica relevante es que no desaparece con el raspado 11.
Generalmente se presenta en los carrillos, bordes de la lengua o en forma bilateral en las comisuras labiales, el paladar es la zona menos afectada. En este tipo de candidiasis la especie más frecuentemente encontrada es la C. albicans 11,12,13,14,15. Como agentes contribuyentes para el desarrollo de CHC se ha sugerido al trauma y a la fricción crónica por dientes en mala posición o prótesis dentales mal confeccionadas o deterioradas que al actuar sobre la mucosa oral producen áreas ásperas que constituyen sitios propicios para la adherencia y desarrollo de la candida 15.
También se ha propuesto que el hábito de fumar está directamente ligado al desarrollo de CHC debido a que el tabaco induce queratinización epitelial, reduce los niveles de inmunoglobulinas A en saliva y posiblemente deprime la función del leucocito polimorfonuclear 11, célula que tiene la capacidad de fagocitar a especies de candida para mantener el equilibrio de la flora oral.
En la CHC las hifas del hongo no sólo se encuentran en la superficie del epitelio, sino que invaden los estratos subyacentes induciendo cambios displásicos con el riesgo de transformación maligna (9, 11-15). Si bien la identificación del hongo se puede realizar mediante examen directo de frotices teñidos con hidróxido de potasio (KOH al 10%), PAS o mediante cultivo en medio de Sabouraud 16, es importante enfatizar que el diagnóstico definitivo de la CHC se establece mediante el estudio histopatológico de una biopsia tomada de la lesión, la cual es teñida con PAS u con otro colorante que permita la identificación de la forma filamentosa del hongo 11-15.
El tratamiento de todas las formas de candidiasis oral se basa en el control y corrección de factores locales o sistémicos que favorecen el desarrollo de la candida y simultáneamente administrar terapia antifúngica. Se puede usar polienos tópicos como la nistatina y anfotericina o agentes azoles como clotrimazol, miconazol, ketoconazol, fluconazol o itraconazol 8. En los casos de CHC además de la medicación antifúngica se debe indicar procedimientos mecánicos que permitan desprender al hongo que se encuentra fuertemente adherido a la superficie de la mucosa.
El propósito de este trabajo es reportar el caso de un paciente adulto inmunocompetente diagnosticado con candidiasis hiperplásica crónica del dorso de la lengua. Se presentan y analizan las características clínicas, la probable etiología y el tratamiento realizado. Asimismo, se discuten los cambios histopatológicos en relación con el fenómeno de proliferación y diferenciación celular del epitelio oral.
REPORTE DEL CASO
Paciente masculino de 54 años de edad, carpintero de profesión, natural de Cerro de Pasco, radicado en Lima desde hace muchos años, sin antecedentes de enfermedades sistémicas, ausencia de hábitos de fumar y abuso de alcohol. Acude al Servicio de Medicina y Cirugía Oral y Maxilofacial de la Facultad de Estomatología de la Universidad Peruana Cayetano Heredia por presentar ardor en el dorso de la lengua desde hace 10 años, menciona que, por indicación profesional, recientemente había tomado una cápsula diaria de fluconazol durante 4 semanas, sin resultados positivos.
La historia dental reveló que había perdido variosdientes superiores por enfermedad periodontal, luego usó una prótesis parcial superior cuyos retenedores metálicos le rosaban constantemente la lengua provocándole molestias y heridas cortantes, razón por lo que eliminó estos aditamentos. Actualmente siente que la prótesis parcial superior no está estable.
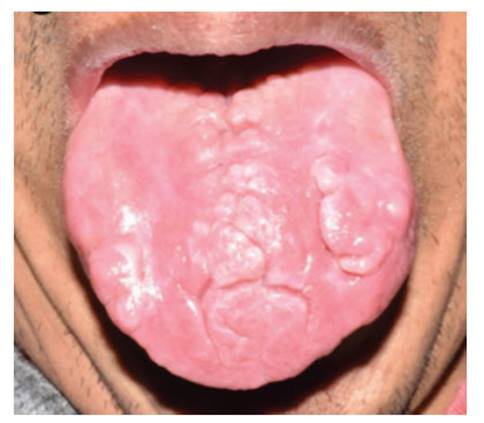
El examen ectoscópico reveló un paciente en buen estado general. En el examen intraoral se encontró edentulismo parcial superior e inferior, gingivitis marginal crónica en los dientes inferiores asociado a la presencia de placa bacteriana (Figura 1 (a)). En el paladar duro se detectó una lesión compatible con hiperplasia papilar inflamatoria (Figura 1 (b)). El flujo salival era normal y portaba una prótesis parcial superior de acrílico en mal estado.
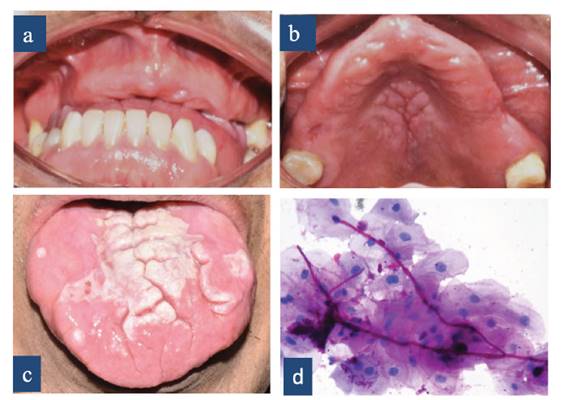
Figura 1 a) Edentulismo parcial superior e inferior y gingivitis marginal. b) Hiperplasia papilar inflamatoria en paladar duro. c) Placa blanca con fisuras que corresponden a CHC. d) Frotis con PAS que muestra hifas y blastosporas de candida y células epiteliales descamadas conteniendo bacterias en su citoplasma 40X.
En la zona central del dorso de la lengua se apreciaba una placa amplia, de color blanco, con fisuras que surgían de la línea media, dividiéndola en varias protuberancias (Figura 1 (c)). En las zonas laterales existían pequeñas pápulas blanquecinas. El resto del dorso lingual presentaba atrofia de papilas filiformes. Ninguna área blanca se desprendía al ser raspada con baja lengua.
Sobre la base de las características clínicas se plantearon los diagnósticos de leucoplasia homogénea y candidiasis hiperplásica crónica. Para establecer el diagnóstico definitivo se realizó un frotis y se tomó una biopsia de una protuberancia blanquecina. El frotis teñido con PAS demostró la presencia de hifas y blastosporas de candida (Figura 1 (d)).
El examen histopatológico mostraba marcado engrosamiento del epitelio, por incremento del número de las capas superficiales, las células mostraban vacuolización y no existían células queratinizadas ni paraqueratinizadas (Figura 2 (a y b)). Se distinguía marcada hiperplasia pseudoepiteliomatosa, las crestas epiteliales eran delgadas y profundas con hipercelularidad (Figura 2 (b y c)). En las capas basal y parabasal se observaban células con hipercromatismo nuclear y algunas mitosis anormales (Figura 2 (d)). La lámina propia presentaba severo infiltrado inflamatorio linfoplasmocitario.
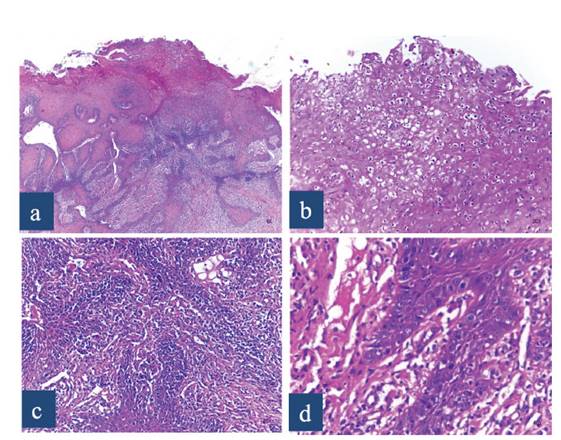
Figura 2 a) Epitelio engrosado donde se observa incremento de las capas superficiales e hiperplasia pseudoepiteliomatosa H&E/4X. b) Abundante cantidad de células epiteliales vacuoladas en la superficie epitelial, no se observa signos de queratinización, H&E/20X. c) Marcada hiperplasia pseudoepiteliomatosa cuyas células muestran hipercromatismo nuclear. H&E/ 20X. d) Capa basal y parabasal con células con núcleos grandes hipercromáticos y escasas mitosis. H&E 40X.
Los cortes histológicos teñidos con PAS demostraron la presencia de hifas y blastosporas de candida en los diferentes estratos del epitelio. La concentración del hongo fue mayor en el tercio superior, escaso en el tercio medio y mínima en el tercio inferior del epitelio (Figura 3 (a, b, c y d). No se observaron hifas en la capa basal ni parabasal. Los hallazgos histopatológicos establecieron el diagnóstico de CHC.
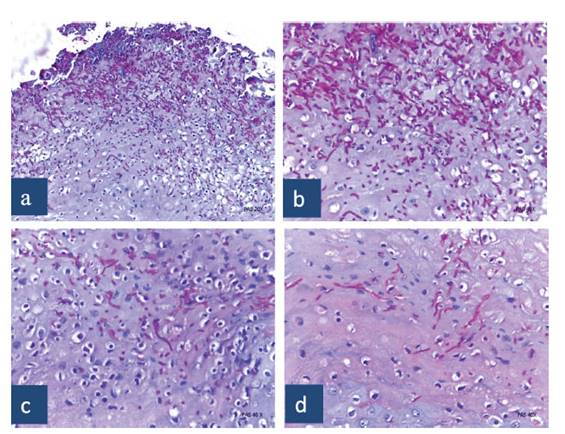
Figura 3 Cortes teñidos con PAS: muestran hifas y blastosporas de candida localizadas en la superficie del epitelio e invadiendo los estratos subyacentes. La mayor concentración del hongo está en el tercio superior del epitelio (a y b). En el tercio medio e inferior existe menor cantidad de hifas y blastosporas (c y d).
Como tratamiento se indicó una dosis interdiaria de fluconazol de 150 mg. por 2 semanas, acompañado de raspado de la lesión con un cepillo dental para niños y enjuagues con clorhexidina al 0,12% 3 veces al día. También se mejoró la higiene dental y se recomendó cambiar la prótesis parcial superior. Al cabo de 14 días los síntomas habían desaparecido y la placa blanca estaba en regresión (Figura 4). Para completar el tratamiento se prescribió colutorios de nistatina después del desayuno, almuerzo y antes de dormir hasta la desaparición de la lesión blanca.
DISCUSIÓN
La candidiasis es la infección micótica más frecuente de la cavidad oral. La candida se considera un comensal y se ha reportado en el 60 % de las bocas de la población sana 2. De las ciento cincuenta especies aislada de la cavidad oral el 80% corresponde a Candida albicans, en algunos casos puede encontrarse en combinación con C. glabrata o C. tropicalis u otra especie dependiendo del estado inmunológico del individuo 16.
Existen diferentes cuadros clínicos de candidiasis oral los cuales están íntimamente relacionados con el estado sistémico del paciente y con alteraciones del medio ambiente oral que por diversas causas puede ocurrir en la persona. El tratamiento depende del tipo de candidiasis diagnosticada.
La candidiasis hiperplásica crónica representa el 5% de todas las formas de candidiasis oral, por lo tanto, se considera que es la forma menos frecuente 13. Esta forma de candidiasis presenta dos rasgos sobresalientes: 1. No está asociada a enfermedad sistémica y 2. Se presenta como una placa blanca fuertemente adherida a la superficie de la mucosa que no se desprende al ser raspada o friccionada. Por esta última característica ha sido referida en la literatura como leucoplasia por candida 8, por lo tanto, puede ser confundida con la lesión potencialmente maligna denominada leucoplasia la cual está asociada al desarrollo del carcinoma escamoso de la mucosa oral. En la etiopatogenia de la CHC se considera el hábito de fumar, el trauma y la irritación crónica, de allí que se presente mayormente en zonas que están sometidas a constantes fricciones. El caso que reportamos se desarrolló en el centro del dorso de la lengua, una ubicación muy rara. Su presencia en esta zona podría explicarse porque el paciente manifestó qué durante mucho tiempo, quizás años, había usado una prótesis removible cuyos retenedores metálicos le rosaban el dorso de la lengua produciéndole molestias y leve sangrado, convirtiéndolos en un factor irritativo crónico.
Los cambios histológicos identificados en este estudio, demuestran que el hongo invade los diferentes estratos del epitelio, induciendo alteraciones en el fenómeno de proliferación y diferenciación celular de este tejido, ya que en la superficie no se encontraron células ortoqueratinizadas ni paraqueratinizadas sino células vacuoladas con núcleos grandes (Figura 2 (b)), por otro lado, las crestas epiteliales mostraban hiperplasia pseudoepiteliomatosa con hipercelularidad y en las capas basal y parabasal se distinguían células con núcleos grandes, hipercromáticos y algunas mitosis atípicas (Figura 2 (c y d)).
La mayor concentración de hifas y blastosporas se encontraron en el tercio superior y su cantidad disminuía en dirección hacia las capas más inferiores del epitelio (Figura 3 (a, b, c y d)). La presencia del hongo dentro de este tejido sugiere una estrecha relación con las alteraciones en el fenómeno de proliferación y diferenciación celular señaladas. Estos cambios considerados displásicos por algunos autores 11, no se han definido si representan alteraciones con potencial maligno o corresponden a un fenómeno reactivo asociado a la presencia del hongo.
El tratamiento propuesto se fundamentó en el reconocimiento que, en la CHC, la candida forma conjuntamente con las bacterias de la boca una biopelícula o biofilm 5 que se adhiere fuertemente a la superficie de la mucosa y que requiere ser eliminada. Por ello, además de prescribir medicación antifúngica se indicó raspar la placa blanca con un cepillo dental. Los resultados positivos del tratamiento fueron evidentes (Figura 4).
Se concluye que la CHC es una entidad de gran importancia debido a que clínicamente se parece a la leucoplasia asociada al cáncer oral. Su comportamiento biológico es muy particular. Para su diagnóstico es indispensable la toma de una biopsia cuyo estudio histológico permita la identificación de hifas y blastosporas de candida invadiendo el epitelio, así como descartar cambios displásicos con potencial de transformación maligna. El tratamiento se basa en la corrección de los factores identificados en la etiología, la eliminación mecánica de la biopelícula micótica y la prescripción de antifúngicos.