INTRODUCCIÓN
El estudio de Luna Abanto et al. (2017) refiere que el cáncer colorrectal (CCR) ocupa el primer lugar en morbilidad por cáncer a nivel mundial, además es el tercer y segundo lugar en cáncer más común en varones y mujeres, respectivamente. En Perú, el CCR es el octavo cáncer más diagnosticado en la población general 1. Por otro lado, el estudio de Bardou et al. (2022) menciona que el cáncer de colon y recto es la segunda causa de muerte por cáncer en el mundo 2.
En el estudio de Akimoto et al. (2021) se observó cambios porcentuales anuales promedio en la incidencia del CCR de inicio precoz (antes de los 50 años) del 7,9% en personas de 20 a 29 años, 4,9% entre los 30 a 39 años y del 1,6% entre los 40 a 49 años durante el período 2004-2016 3.
Durante el embarazo, las neoplasias más diagnosticadas son el cáncer de mama, el cáncer de cuello uterino, linfomas y leucemias. El CCR durante el embarazo es raro y a menudo se asocia con un mal pronóstico 4.
En gestantes, según la literatura, el estadio de Dukes más frecuente es el C; es probable que el CCR ya se encuentre previo al embarazo y que las altas concentraciones de estrógenos y progesterona lo hagan proliferar. Bajo las condiciones de la misma edad y de estadio tumoral, la sobrevida a los 5 años es la misma entre las gestantes y mujeres no embarazadas, aunque en las gestantes es más frecuente hallar metástasis ovárica (25% vs 3-8% de las no gestantes), lo que empobrece su pronóstico 5.
Para Akimoto et al.3 algunas asociaciones pronósticas del CCR sugieren peor supervivencia entre las pacientes con CCR de inicio temprano, mientras otras informan un pronóstico similar a las de inicio tardío. Además, menciona que entre los pacientes con CCR de inicio temprano reciben en promedio de 2 a 8 veces más ciclos de quimioterapia sistémica posoperatoria que los pacientes con CCR de inicio tardío en todos los estadios. No está claro si el tratamiento agresivo para CCR de aparición temprana puede mejorar la supervivencia o no.
La importancia sobre el diagnóstico CCR en estadios tempranos durante la gestación es de vital importancia, porque el pronóstico depende de la oportunidad de un tratamiento precoz. Se realizó una búsqueda de información sobre CCR durante el embarazo ya que se presentaron dos casos de CCR en gestantes de 27 y 31 años, diagnosticadas de adenocarcinoma colorrectales medianamente diferenciados a las 29 y 30 semanas de gestación, respectivamente.
REPORTES DE CASOS
Caso 1
Gestante de 31 años (G3P3003) con 29 semanas de embarazo tiene el antecedente de abuelo materno con cáncer de próstata, presento episodio de rectorragia de poca cuantía, por lo que no buscó ayuda médica. Semanas después volvió a presentar mismo episodio de rectorragia, pero esta vez con moco, por lo que acude a emergencia, pero la refieren a consulta externa. A las 29 semanas se hospitaliza por cuadro de rectorragia persistente y de mayor volumen, con anemia moderada (Hb de 8,5 gr) requiriendo trasfusión de 3 paquetes globulares. Durante el examen físico, se realiza un tacto rectal, se encuentran trazos de rectorragia, pero no se palpan masas. Se realiza una videoproctoscopia y se halla una lesión proliferativa irregular y friable a los 18 cm de margen anal. El resultado de la biopsia es compatible con adenocarcinoma invasivo moderadamente diferenciado de rectosigmoides (G2). Se procede a realizar una resonancia magnética abdomino pélvica, hallando un engrosamiento tumoral circunferencial y sub estenosante de tipo expansivo en colon sigmoides que mide 6 cm. de longitud con pared de hasta 1,5 cm de espesor con infiltración de la capa muscular en interfase con la serosa en toda su extensión, alteración de los planos grasos circundantes y adenopatías de hasta 1 cm sugestivo de compromiso ganglionar secundario, con todo ello se concluye en un estadio clínico (EC) IIA (pT3N0M0). Bajo el diagnóstico de CCR hecho a las 29 semanas de gestación, y bajo la decisión de la paciente por esperar la maduración fetal, se decide por junta médica terminar la gestación entre la semana 34 y 35. Realizan la cesárea a las 34 semanas de gestación, obteniéndose un recién nacido vivo sin complicaciones (durante acto operatorio no se evidencian nódulos hepáticos ni implantes peritoneales, y se palpa tumoración de 6x4 cm con retracción del meso y de la serosa de la unión rectosigmoidea. Móvil, no dilatación de asas delgadas ni gruesa). Posteriormente es evaluada por cirugía oncológica, quien la cataloga como candidata para resección anterior. A los 20 días de la cesárea, le realizan laparotomía exploratoria más resección anterior baja con colorectoanastomosis T-T más apendicetomía (mayo 2022). Durante el acto operatorio, hallan una tumoración dependiente de recto sigmoides de 8x8 cm que no sobrepasa la serosa y con adenopatía macroscópica a nivel de raíz de arteria mesentérica inferior, cirugía catalogada como R0.
La paciente recibió tratamiento con 8 sesiones de capecitabina hasta enero 2023 (EC II A operado). Actualmente en controles oncológicos.
Caso 2
Gestante de 27 años (G4 P2012) sin antecedentes de importancia, presenta una historia de rectorragia desde la segunda semana de gestación. A las 17 semanas acude a emergencia por presentar deposiciones con sangre de escaso volumen, tenesmo rectal y dolor abdominal, no se le llega a realizar tacto rectal y es enviada con sintomáticos a casa. A las 29 semanas de gestación vuelve acudir a la emergencia por dolor abdominal y rectorragia ocasional, le realizan un tacto vaginal describiendo: "se palpa tumoración de +/-5x4 cm, bordes irregulares en cara posterior de vagina, cérvix anterior." Pero al realizarle la eco transvaginal: "gestación única activa de 29 semanas y cérvix ecográficamente conservado al momento del examen", por lo que es enviada a casa con indicaciones de signos de alarma. A las 30 semanas de gestación nuevamente acude por emergencia por deposiciones con sangre, pujo, tenesmo rectal y dolor abdominal por lo que le realizan tacto vaginal: se palpa por detrás de cérvix masa endurada de +/- 4x 5cm, de consistencia dura y al tacto rectal describen: se palpa tumoración de 4x5 cm. Se hospitaliza con una anemia severa (Hb de 6,9 gr/dL). Durante el examen físico, se realiza un tacto rectal y se palpa una masa de superficie irregular y con dedo de guante con sangrado rojo rutilante. Se procede a realizar una videoproctoscopia, se ingresa equipo hasta la unión rectosigmoidea, observando desde los 5 cm de margen anal una lesión de aspecto proliferativo, ulcerado que se extiende de manera circunferencial hasta la unión recto sigmoide. El resultado de la biopsia arroja adenocarcinoma medianamente diferenciado. Posterior a ello se realiza una resonancia magnética pélvica con contraste hallando engrosamiento de aspecto neoformativo circunferencial estenosante de unión recto sigmoide con adenomegalia de 10 mm (Figura 1).
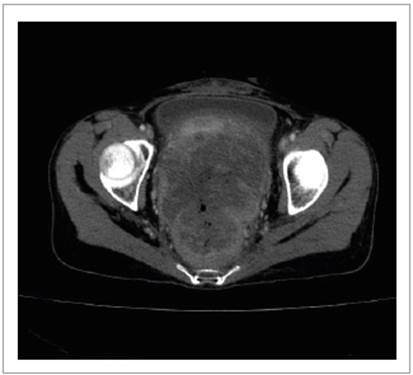
Figura 1 Lesión exofítica infiltrativa de unión recto sigmoide que infiltra tercio superior de recto, respeta vejiga, vagina y tercio medio inferior de recto.
A las 32 semanas de gestación se le realiza una cesárea, obteniendo un recién nacido vivo sin complicaciones (en informe operatorio sólo reporta tumoración rectal). Le realizan un control de resonancia magnética pélvica, hallando un engrosamiento en la unión recto sigmoide con signos de infiltración hacia peritoneo visceral posterior y extensión ganglionar. Se realiza una videoproctoscopia de control hallando que, a los 10cm de margen anal, se observa lesión proliferativa con área de necrosis y fibrina que estenosa el lumen, se toman biopsias, con resultado adenocarcinoma invasivo moderadamente diferenciado con características mucinosas, siendo estadiado hasta ese momento como cT4N2M0 EC IIIc irresecable por lesión adherida firmemente a hueso sacro y pelvis congelada. Inicia neoadyuvancia con CAPOX por 3 sesiones. Sin embargo, la paciente empieza a presentar cuadros obstructivos a repetición, por lo que la operan de emergencia y queda con colostomía. Posterior a ello continúa con radioterapia y quimioterapia.
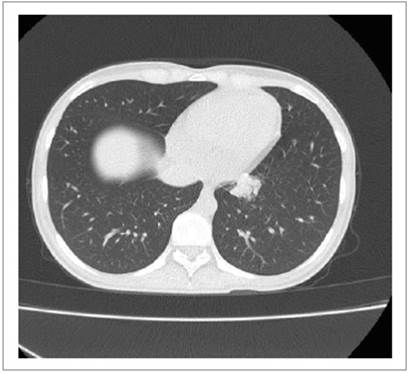
Dos meses después le realizan una colostomía por cuadros obstructivos a repetición, poco tiempo después deciden iniciar tratamiento con quimioterapia y radioterapia. Meses después del inicio del tratamiento oncológico se realiza control tomográfico y se halla un engrosamiento en recto con captación de contraste y nódulos en pulmón izquierdo a descartar metástasis, además de compromiso retroperitoneal, para aórticos e intercavo aórticos (Figura 2 y 3).
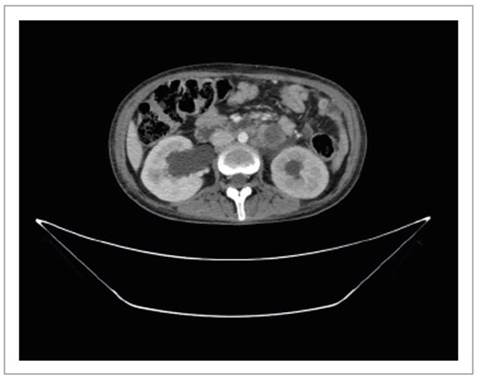
Figura 2 Gran lesión exofítica infiltrativa de unión recto sigmoide que infiltra tercio superior de recto, porción externa supero posterior de útero, mesorecto e invasión de vejiga.
Cinco meses después del último control, se realiza una nueva videoproctoscopia de control, hallando que, a los 8 cm. de margen anal, se observa lesión proliferativa mamelonada con áreas de necrosis, que estenosa la luz en un 90% no permitiendo paso del equipo; se realiza nuevo control tomográfico, hallando hidronefrosis bilateral y extensión regional de la enfermedad (Figuras 4 y 5).
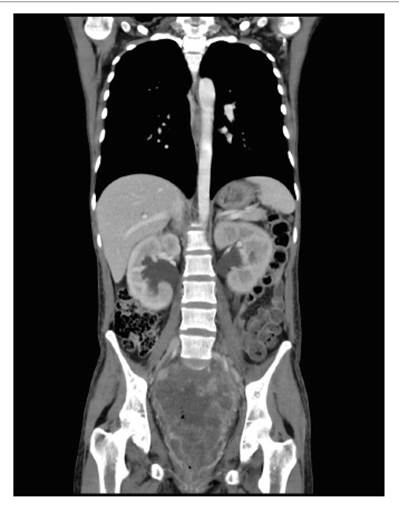
Figura 5 Hidronefrosis bilateral y signos de extensión regional de la enfermedad, tumoración exofítica de gran tamaño, con centro necrótico.
Por limitada funcionalidad, postración en cama y dolor oncológico intratable, oncología médica no la considera a continuar con tratamiento sistémico por lo que planteó manejo paliativo en casa. Paciente falleció.
DISCUSIÓN
Los tumores malignos que complican el embarazo son raros y afectan de 1 de cada 1000 -1500 embarazos 6. La asociación de neoplasias con embarazo es infrecuente, con una incidencia del 0,07- 0,1% 7.
El promedio de edad de presentación de CCR en gestantes es de 31 años (con un rango de 16 a 48 años). La mayoría de los tumores se ubican en el recto y en colon sigmoides. La causa del CCR en el embarazo aún no está clara, aunque el 23% de los pacientes tienen antecedentes familiares. Los factores predisponentes incluyen la no poliposis hereditaria CCR (como el síndrome de Lynch), adenoma de colon familiar, Síndrome de Gardner, síndrome de Peutz-Jeghers y síndrome de enfermedad inflamatoria intestinal. Sin embargo, los pacientes con alto los factores de riesgo representan solo una pequeña proporción de CCR pacientes durante el embarazo; Girard et al. han investigado 19 pacientes con CCR durante el embarazo, y solo 4 pacientes tenían fuertes factores de susceptibilidad. Por lo tanto, los clínicos deben prestar atención a los factores predisponentes y familiares historia de los pacientes sospechosos. Una de las pacientes en este caso no tenía antecedentes familiares o factores predisponentes, después de preguntas repetidas 7.
En promedio, la mayor cantidad de gestantes con CCR, son diagnosticadas después de las 20 semanas 8. Los síntomas son similares a los de la población general (mujeres sin embarazo), entre los más frecuentes se mencionan: rectorragia, cambios en el ritmo evacuatorio, constipación, tenesmo, pérdida de peso, diarrea y anemia crónica. La anemia durante el embarazo puede enmascarar los síntomas hemorrágicos causados por el tumor 9.
La fisura anal y las hemorroides son causas comunes de sangrado rectal durante el embarazo. El cáncer colorrectal a menudo se presenta con sangrado rectal encontrándose en cerca de la mitad de las pacientes, pero este síntoma es pasado por alto por una alta proporción de pacientes (17) . Un diagnóstico erróneo de hemorroides es comúnmente hecho. Sin embargo, los síntomas que lo acompañan y son observados a menudo son particularmente el tenesmo y diarrea o dolor, lo que debe levantar sospechas 7.
El CCR localmente avanzado o metastásico se diagnostica con más frecuencia en embarazadas que en las no embarazadas porque la presentación de los signos y síntomas del CCR muchas veces son atribuibles al embarazo y con ello se retrasa su búsqueda y diagnóstico 10. En un estudio de 42 gestantes con CCR, la mayoría de ellas (93%) fueron diagnosticados en un estadio avanzado (III o IV) y además se encontró que la mayor parte de ellas tenían tumores de cáncer colorrectal del lado izquierdo (81%) 11.
La colonoscopia y la biopsia son los estándares de oro para diagnosticar el CCR. Para pacientes con sospecha de CCR durante el embarazo, se puede considerar la sigmoidoscopia rectal, preferiblemente después del segundo trimestre 7,12.
Los riesgos de la colonoscopia incluyen: desprendimiento de placenta como consecuencia de insuflación enérgica con presión sobre el útero, lesiones fetales por hipotensión o hipoxia materna durante la sedación profunda, perforación del intestino por dificultad técnica, etc. En un estudio sobre 192 casos, para minimizar riesgos materno-fetales, recomiendan: administración de oxígeno al paciente durante la colonoscopia, minimización de la insuflación, posicionamiento de la gestante sobre decúbito lateral izquierdo y sedación con meperidina y no con diazepam/midazolam. La colonoscopia parcial es conveniente debido a la mayor tolerancia del paciente y menor riesgo de lesiones al feto. Sin embargo, el riesgo de tumores sincrónicos (5% de los casos), hace de la rectosigmoidoscopia sea una herramienta para utilizar siempre que no podamos realizar una colonoscopia. Por lo tanto, el examen colonoscópico no debe detenerse en la primera lesión encontrada, y debe progresar como tanto como sea posible 13.
El diagnóstico tardío le confiere un peor pronóstico, aunque el embarazo en sí mismo no afecta la evolución natural de la enfermedad. La patogenia del CCR en el embarazo no está del todo dilucidada. Algunos autores avalan la hipótesis de que los receptores de estrógenos y progesterona pueden estar involucrados en la carcinogénesis del CCR durante el embarazo. Los estudios confirman que muchos tumores de colon tienen receptores de estrógenos y progesterona; además, el aumento de los niveles de las hormonas sexuales en mujeres embarazadas podría estimular la proliferación de los cánceres de colon que presentan estos receptores 14.
El pronóstico perinatal no se ve afectado por la neoplasia misma, incluso en casos con metástasis múltiples, sino por el tratamiento indicado para la madre. El manejo dependerá fundamentalmente del estadio de la neoplasia y de la edad gestacional 14.
No existe un tratamiento estándar reconocido para el CCR. En el embarazo, los métodos de tratamiento incluyen cirugía, radioterapia y quimioterapia. Al formular un plan de tratamiento, la edad gestacional, ubicación del tumor, estadio, presencia de complicaciones, y los deseos del paciente necesitan ser tomados en consideración. En las primeras 20 semanas de embarazo, el retraso en el tratamiento puede conducir a la progresión de la enfermedad y comprometer la vida de la madre; por lo tanto, el embarazo sería interrumpido y el tratamiento no difiere de la no gestante (cirugía). La controversia es para los casos de más de 20 semanas de gestación; aunque la cirugía podría retrasarse para salvar al feto, también se vería comprometido el pronóstico de la madre. Se podría retrasar hasta las 32 semanas de gestación después del consentimiento informado, ya que los pulmones fetales se han desarrollado y madurado, lo que asegura que el feto pueda sobrevivir. Hay autores que opinan que con una exploración adecuada es posible extirpar la neoplasia sin afectar al útero y su contenido; otros, por el contrario, piensan que la cirugía debería realizarse dos semanas tras la cesárea o el parto, cuando la vascularización pélvica de la paciente se reestablezca 15.
La resección de la enfermedad ovárica micro metastásica no ha demostrado aumentar la supervivencia, por lo que algunos autores únicamente recomiendan la ooforectomía en los casos de presencia macroscópica de metástasis ováricas. Otros autores, por el contrario, recomiendan la ooforectomía de forma rutinaria 16.
La elección del parto se basa en la presencia o ausencia de obstrucción del canal de parto y las indicaciones obstétricas; el tumor en sí no es una indicación para cesárea. Cuando un paciente con CCR se somete a una cesárea, el tratamiento quirúrgico se puede realizar durante la cesárea, o puede ser realizada unas semanas después de que el útero se regenera y la congestión pélvica mejore, ya que, dada la congestión pélvica durante el puerperio, puede haber más pérdida de sangrado durante la cirugía de CRC. Por lo tanto, si el estado del paciente es estable, tal vez sea preferible realizar el tratamiento quirúrgico para el CCR después del puerperio. La mayoría de los investigadores recomiendan la quimioterapia posparto. Para CCR avanzado y metastásico, se recomienda régimen de quimioterapia basado en FOLFOX [oxaliplatino, leucovorina y 5-fluorouracilo (5-FU)] 16.
La sobrevida del feto se define por la presencia de metástasis a la placenta, la cual es rara, siendo la metástasis ovárica más frecuente en las embarazadas 23% vs 8% de las no embarazadas (sobrevida de 3-12 meses en gestantes). El CRC no tiene efectos conocidos sobre el feto (en el contexto de no metástasis a la placenta), salvo las derivadas de la prematuridad en los casos en los que la situación clínica haga necesaria la finalización de la gestación antes de las 37 semanas. En los presentes casos clínicos expuestos, los recién nacidos vivos no tuvieron ninguna complicación y tuvieron una evolución favorable.
En conclusión, debido al enmascaramiento de los síntomas propias del embarazo con los del CCR, el diagnóstico de éste se realiza tardíamente, afectando a la sobrevida de la gestante. Ante la mínima sospecha de pacientes con clínica sugestiva, no debemos perder tiempo y debemos realizar las pruebas pertinentes y oportunas para descartar esta patología. En el presente caso, la rectorragia asociada a la enfermedad hemorroidal durante el embrazo fue un confusor repetitivo que no permitió un diagnóstico oportuno, lo que subraya la importancia de realizar el tacto rectal durante la evaluación de la gestante, explicar a la paciente que es de suma importancia una evaluación completa ya que es un examen seguro; al igual que de ser una sospecha muy alta, la realización de una proctoscopia para confirmar el diagnóstico.
Finalmente, la decisión de la madre es un factor muy poderoso a la hora de la toma de decisiones y con ello exponerle los riesgos que corre sobre su pronóstico al retrasar el inicio del tratamiento, debe ser una prioridad de todo médico.