INTRODUCCIÓN
La enfermedad de Hirschsprung (EH) es una compleja afección genética en la que se produce una aganglionosis del sistema nervioso entérico en las capas musculares de porciones del intestino grueso. Esto provoca estreñimiento o bloqueo grave del intestino grueso 1,2. La EH ocurre en 1 de cada 5000 nacidos vivos y es la enfermedad neurointestinal congénita más común 3. La incidencia varía entre etnias, en hispanos es de 1 en 10 000 habitantes. En el 90% de los casos, la EH se presenta en el período de recién nacido, en el resto de los pacientes afectados se presentan más tarde en la vida, a veces durante la adolescencia o la edad adulta 2,5,4.
Las manifestaciones clínicas son más evidentes en la etapa neonatal cuando se presenta con síntomas de obstrucción intestinal distal. En la etapa posnatal la clínica puede manifestarse como períodos de estreñimiento crónico y retraso en el crecimiento. Mientras que las manifestaciones clínicas que se pueden presentar en adolescentes son la distensión abdominal, historia de estreñimiento crónico, lo que a su vez podría provocar una perforación del colon 6,1.
En Perú la prevalencia de EH es desconocida, además existen escasos reportes de casos en nuestro contexto 7. Sumado a ello, no existe reporte alguno que aborde algún caso con complicaciones como obstrucción intestinal a causa de la formación de un fecaloma gigante producto de la EH. La razón del presente reporte de caso fue discutir la importancia del examen físico y el uso de criterios diagnósticos para realizar el diagnóstico de enfermedad de Hirschsprung y sus complicaciones. Así como, reportar una presentación poco frecuente.
Para el presente reporte, todos los procedimientos realizados siguieron las normas éticas de los principios éticos para las investigaciones médicas en seres humanos, contenidos en la Declaración de Helsinki. En el presente estudio se obtuvo el consentimiento informado por escrito del paciente. Para preservar el anonimato del sujeto de estudio, se ha eliminado cualquier información que pudiera identificar al paciente, incluyendo su nombre y cualquier otro detalle que pueda revelar su identidad en este reporte de caso.
REPORTE DE CASO
Paciente varón de 16 años, natural y procedente de Puno, Perú. El paciente presentó un cuadro caracterizado por 15 días de ausencia de deposiciones y flatos, anorexia, vómitos posprandiales (último hace 2 días), episodios de disnea y cansancio; el paciente toleraba parcialmente el decúbito.
Existieron episodios similares en dos oportunidades; el primero dos años atrás, caracterizado por constipación que resuelve con enemas, y un segundo episodio, dos meses anteriores al cuadro actual, caracterizado por constipación, que cedió parcialmente con enemas de polietilenglicol y lactulosa.
Al examen físico se encontró en mal estado general, mal estado de nutrición e hidratación. Con una frecuencia cardiaca de 110, frecuencia respiratoria de 18, saturación de oxígeno de 86%, y una presión arterial de 110/70 mmHg. Se encontró un tiempo de llenado capilar menor de 2 segundos y conjuntivas húmedas. En tórax, el murmullo vesicular estaba disminuido en base derecha y los ruidos cardiacos eran rítmicos. El abdomen estuvo blando y muy distendido, a la percusión se encontró sonido mate y ruidos hidroaéreos alejados (Figura 1).
En la tomografía computarizada de abdomen y pelvis sin material de contraste tomada el día posterior del ingreso se evidenció colon marcadamente distendido con materia aerofecal en su interior en casi todo su trayecto. No se apreciaba neumoperitoneo ni líquido libre en cavidad peritoneal. Se planteó, entonces, la posibilidad diagnóstica de fecaloma. Se apreciaron órganos abdominales colapsados parcialmente, con asas delgadas colapsadas sin niveles hidroaéreos (Figura 2). La tomografía de tórax mostró parénquima pulmonar hipoventilados con atelectasia laminar basal izquierda con elevación del hemidiafragma izquierdo.
Los exámenes de laboratorio solicitados en el preoperatorio indicaron proteína C reactiva elevada, la prueba antigénica para SARS-CoV-2 fue negativa en toda la estadía hospitalaria. El resto de los exámenes resultó sin particularidades. La conclusión diagnóstica fue obstrucción intestinal.
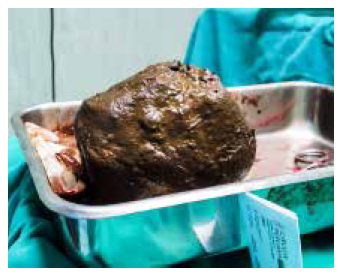
Se administró anestesia general inhalatoria y se realizó una laparotomía exploratoria con una hemicolectomía izquierda ampliada y una colostomía, más apendicectomía por obstrucción intestinal. Durante la cirugía se evidenció marcada distensión de marco colónico a predominio de sigmoides, conteniendo fecaloma de aproximadamente 25 kg de heces (Figura 3). El hígado, el estómago y el bazo se encontraron hipotróficos. Aún con el paciente sedado en sala de operaciones, se apreció la diferencia en la forma y volumen del abdomen, luciendo este ahora excavado (Figura 4).
El examen histopatológico se realizó con hematoxilina-eosina a 400 aumentos, en este se evidenció la ausencia de células ganglionares en plexos submucoso y mientérico, e hipertrofia de los elementos nerviosos de Schwann. Además, el estudio inmunohistoquímico para calretinina resultó negativo. Estos hallazgos fueron concordantes con la EH y con el cuadro del paciente. Posteriormente a la cirugía, se evidenció la mejoría clínica del paciente al cual se le dio de alta con antibioticoterapia. El paciente no acudió a los controles posteriores.
DISCUSIÓN
La EH es una patología congénita caracterizada por la disfunción neuromuscular del intestino, debido a la falla de migración cefalocaudal en el tracto gastrointestinal de células embrionarias de la cresta neural o de la falla de la diferenciación de dichas células 2,3.
La mayoría de los casos se presentan en recién nacidos a término (RNT), mientras que es poco común en prematuros y se han documentado alrededor de trescientos casos en adultos 1. El presente caso reporta el diagnóstico en un adolescente de 16 años. Al respecto es importante considerar la EH entre el diagnóstico diferencial de pacientes con antecedente de estreñimiento crónico y masa abdominal, a pesar de su baja incidencia en este grupo de edad.
En la fisiopatología de la EH hay una inervación anormal del intestino distal que comienza a nivel del esfínter interno, incluyéndolo, y se extiende en sentido proximal, en tramos variables 8. Estas anomalías anatómicas de la inervación alteran la motilidad coordinadora del colon y el acto de la defecación, produciendo diversos grados de obstrucción funcional intestinal; así como obstrucción intestinal estructural no intrínseca por la formación de fecalomas 9. Asimismo, la desnutrición y la falta del crecimiento pueden sumarse a la presentación en adolescentes con EH de segmento corto, diagnosticada más adelante en la vida 10.
En etapas avanzadas de la EH, se puede desarrollar enterocolitis, que se manifiesta con distensión abdominal, fiebre y diarrea, y representa una sepsis grave. En este caso, la fisiopatología involucra una obstrucción intestinal debido a la presencia de un fecaloma gigante relacionado con la EH. A pesar de episodios previos de estreñimiento, no se consideró la posibilidad de obstrucciones intestinales funcionales asociadas con la EH en este paciente.
La presentación clínica de EH varía según el grupo de edad. En los neonatos tendrán una presentación temprana con el retraso de eliminación de meconio > 48h y síntomas de obstrucción intestinal distal 11. El diagnóstico tardío incluye a niños mayores de tres años y adolescentes, en los cuales podría presentarse como una historia de estreñimiento crónico severo asociado a un abdomen con fecalomas palpables, esfínter hipertónico, ampolla rectal con heces duras y déficit nutricional 12.
Encontrar pacientes sin diagnóstico confirmatorio de la EH en la adolescencia es poco frecuente. La sospecha de la EH puede darse con la clínica y con el apoyo de un enema de contraste o manometría anorrectal que está indicada en casos de adolescentes donde podemos encontrar ausencia de relajación del esfínter anal interno con distensión rectal con globo; sin embargo, siempre debe realizarse una biopsia para confirmar el diagnóstico de la EH. Este método es considerado el estándar de referencia con una sensibilidad del 94% y un 98% de especificidad 13.
En nuestro caso, debido al diagnóstico tardío y las complicaciones intestinales, se formó un fecaloma gigante que provocó una obstrucción intestinal, lo que resultó en un empeoramiento del estado clínico del paciente. Además, a pesar de que el paciente había experimentado episodios previos de estreñimiento en edades más tempranas, no se realizó una biopsia rectal para descartar la EH.
Otras patologías pueden presentar ciertas semejanzas que la EH, estas varían de acuerdo con el grupo de edad 14. En el caso presentado también podría haberse sospechado de una displasia neuronal que clínicamente se caracteriza por diarrea o estreñimiento, en la cual se puede evidenciar secreción sanguinolenta, a diferencia de una EH, al realizar una biopsia encontraríamos hiperaganglionosis. Además, se debe considerar infección por COVID-19 debido a los síntomas respiratorios presentados cuando ingresó el paciente.
El pilar del tratamiento es la cirugía. Los objetivos son resecar por completo las zonas agangliónicas, llevar el intestino ganglionar normal hasta una anastomosis con el recto distal cerca del ano y preservar la función del esfínter anal interno. El límite caudal de la anastomosis tiene como objetivo dividir la mitad craneal del esfínter anal interno espástico preservando el esfínter anal externo en su totalidad 2,15,16.
Después de la cirugía de extracción, los pacientes, finalmente logran una función defecatoria funcional. Algunos experimentan una variedad de problemas, los más comunes incluyen: ensuciar las prendas íntimas o “soiling”, síntomas obstructivos, enterocolitis y falta de crecimiento. La gravedad de estos problemas varía significativamente de un paciente a otro, e inclusive un solo paciente puede tener más de uno de estos problemas 4,17.