Introducción
Los disrafismos espinales cerrados (DEC) tienen una prevalencia aún desconocida e involucran una gran variedad de formas. La clasificación clinicoradiológica más aceptada los divide según la presencia o ausencia de masa subcutánea1. El origen embriológico de los DEC está en el cierre del tubo neural distal o neurulación secundaria, y ello también explica su asociación a las diversas formas de estigmas cutáneos2. La importancia del diagnóstico de DEC radica en la búsqueda posnatal precoz de alteraciones medulares, tumoraciones intraespinales o médula anclada que afecten el pronóstico de vida. La sospecha prenatal se basa en la búsqueda de tumoraciones lumbosacras cubiertas con piel, estigmas cutáneos o alteraciones en la forma o posición del cono medular fetal3. En el presente artículo discutiremos un caso de diagnóstico prenatal de apéndice cutáneo sacro (cola humana) con sospecha de médula anclada, en el cual se confirmó posnatalmente lipoma del filum terminal (LFT) con médula anclada.
Caso clínico
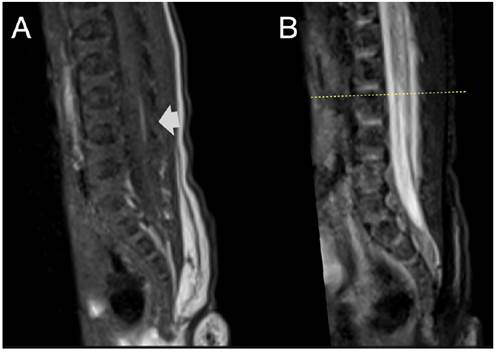
Durante la ecografía de segundo trimestre de una gestante de 20 semanas de gestación se encontró a nivel de la línea media del sacro fetal un apéndice cutáneo alargado sin evidencia de conexión entre la tumoración y el canal medular (Figura 1). En la evaluación de la cabeza y cerebro fetal no se halló alteraciones, la columna impresionó como normal en todos sus segmentos (Figura 1). En la semana 24 de gestación se visualizó cono medular a nivel del cuerpo de la cuarta vértebra lumbar (L4) y apéndice cutáneo alargado y pediculado de características similares a tejido graso cubierto con piel en cercanía a S5 (Figura 2). En los siguientes controles se observó ascenso del cono medular hasta L3 en la semana 28, con sospecha de disrafismo espinal cerrado y médula anclada. En el recién nacido (RN) se encontró en la línea media de la región sacra un apéndice cutáneo alargado (cola) de base delgada y globulosa hacia el extremo y surco interglúteo con deformación y asimetría en su porción superior (Figura 3). No se halló otras malformaciones en el recién nacido. Se realizó resonancia magnética, encontrando el cono medular a nivel del platillo inferior de L3. En el filum terminal se observó área hiperintensa en la secuencia T1, de 1,5 mm de grosor por 14 mm de longitud, que correspondió a LFT. A nivel del sacro se vio un apéndice cutáneo de tejido graso de 20 mm de longitud y 16 mm de grosor que no mostraba continuidad con el canal medular (Figura 4). El RN fue evaluado por neurocirugía; los especialistas consideraron que por el momento no era tributario de cirugía de liberación del cono medular y propusieron control en 6 meses.
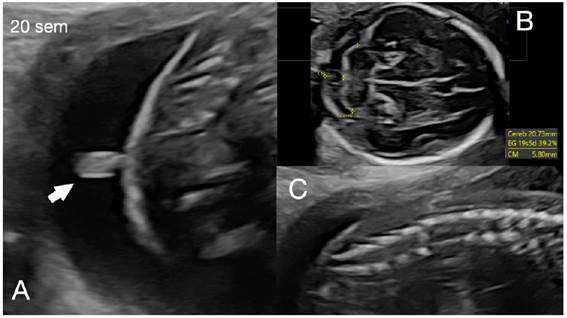
Figura 1 A: Se visualiza apéndice cutáneo (cola) a nivel sacro en feto de 20 semanas de gestación. B: Corte transcerebeloso, que muestra fosa posterior normal. C: Visión sagital de la columna a nivel del sacro mostrando la integridad ósea.
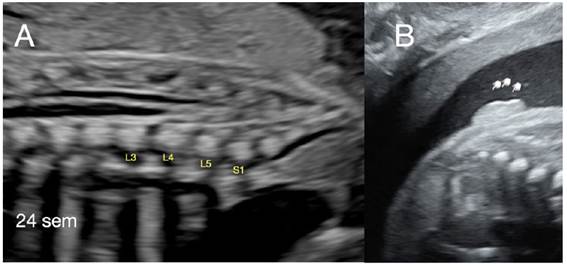
Figura 2 A: Corte sagital de la columna a nivel del sacro que permite visualizar cono medular y su posición respecto a los cuerpos vertebrales. B: Apéndice cutáneo (cola) visible a nivel de las ultimas vértebras sacras.
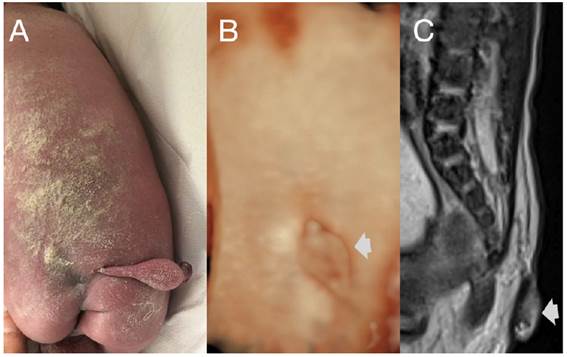
Figura 3 A: Imagen del apéndice cutáneo y de la asimetría de la línea interglútea del recién nacido. B: Imagen del apéndice cutáneo en el feto, por reconstrucción 3D. C: Apéndice cutáneo visible en la resonancia, que no muestra conexión con el canal medular.
Discusión
El LFT es definido como la presencia de tejido graso en el filum terminal, lo que se traduce en su engrosamiento. La infiltración grasa del filum terminal compromete su flexibilidad y produce la médula anclada. Esta tracción generaría alteraciones en la microcirculación, electrofisiología y metabolismo de los nervios, lo cual explica los síntomas neurológicos2. La prevalencia de LFT no está bien determinada, pero se informa en algunas series retrospectivas hallarlo en el 0,2% a 5% de la población 4-7. El LFT constituye un tipo de DEC dentro de los lipomas espinales, como son el lipomielocele o lipomeningocele (84%), lipoma del filum terminal (12%) y lipoma intradural (4%)8,9. El diagnóstico de LFT se realiza idealmente por resonancia magnética, observando a nivel del filum terminal un área hiperintensa en secuencia T1 que varía en su extensión y grosor, tal como se evidenció en el caso presentado (Figura 4)6,7. El ultrasonido de columna de los recién nacidos puede aportar en la sospecha si se encuentra un grosor del filum terminal mayor de 1,6 a 2 mm o una zona hiperecogénica2.
Los estigmas cutáneos lumbosacros (hoyuelo, sino dermal, lipoma, masa subcutánea, hipertricosis, hemangioma, aplasia cutis o apéndice cutáneo) se pueden presentar entre 2% y 7% de los recién nacidos y su presencia no siempre es indicador de DEC10,11. En una revisión sistemática se encontró que solo el 3,1% de casos de recién nacidos con un estigma cutáneo tenían DEC; sin embargo, si presentaban más de un estigma cutáneo, la prevalencia se elevó hasta el 10%10. Usami, en una serie de 174 casos de niños con LFT halló que el 54% estaba asociado a algún estigma cutáneo, como desviación de la línea interglútea 19%, sinus dermal 15%, hemangioma 14%, aplasia cutánea 5%, hipertricosis 3% y apéndice cutáneo sacro (cola) 1%. En el presente caso los estigmas cutáneos fueron dos: el apéndice cutáneo o cola y la asimetría de la línea interglútea (figura 3). En la serie de Oh de 337 recién nacidos con hoyuelo sacro, se encontró el LFT en 40 casos (12%), sin evidenciar ninguno de ellos la presencia de médula anclada en la resonancia magnética12.
La cola humana o apéndice sacrocutáneo se puede clasificar por la presencia (cola verdadera) o ausencia (pseudocola) de tejido vertebral óseo o cartilaginoso, como propusieron Dao y Netsky en 198413. El caso presentado sería calificado como una pseudocola, al ser tejido graso y piel (Figuras 2 y 3). Tojima, en una nueva clasificación, considera también la terminología de cola verdadera y pseudocola, pero prioriza la localización, con la intención de correlacionarlo con el pronóstico. En 195 casos posnatales publicados encuentra que la asociación con DEC (44 de 92 casos) se dio principalmente con la presencia de pseudocola en la línea media del sacro14. Los casos publicados de diagnóstico prenatal de apéndice sacro son escasos, reportes únicos y asociados a otras malformaciones. Dobson15 publicó la serie más grande de diagnóstico fetal, con 7 casos encontrados en 10 años, 6 con múltiples malformaciones que terminaron en óbitos fetales o muerte perinatal y solo un caso llegó a termino con cono medular bajo (vértebra L3). También comunicó que la presencia del apéndice sacro puede ya no ser visible en los controles posteriores, en especial los de pequeño tamaño. Nosotros publicamos uno de los pocos casos de apéndice sacro asociados a LFT con diagnóstico prenatal.
El diagnóstico de médula anclada está en relación con el nivel del cono medular. En los recién nacidos la posición es habitualmente en L2, con rangos desde el platillo inferior de L1 hasta el platillo inferior L2, dependiendo de la serie que se revise9,16. En el caso de los fetos, la posición del cono medular se visualiza en un paulatino ascenso desde L4 en la semana 16, L3 en la semana 24 hasta la posición similar de los recién nacidos en el tercer trimestre17,18. Nuestro caso mostró el ascenso del cono medular, pero en posiciones más bajas de lo habitual, por lo que se sospechó de DEC (figura 2). Se han desarrollado muchos métodos para valorar la posición del cono medular fetal, tales como posición del cono, distancias del cono al final del sacro o distancia hasta el final del espacio intradural17-19.
El LFT es una condición mayoritariamente asintomática, como se puede ver en varias series publicadas en niños y adultos4-6, y no necesariamente está asociada a médula anclada. Los casos sintomáticos se asocian a problemas urológicos (disfunción esfinteriana, disuria o infección urinaria a repetición), dolor lumbar y síntomas neuro-ortopédicos de los miembros inferiores1-3. Los casos sintomáticos de LFT están principalmente en relación con la posición baja del cono medular como principal factor asociado5. La necesidad de cirugía de LFT se relaciona a la sintomatología asociada; el nivel bajo del cono medular sin síntomas es un punto en discusión para ser considerado como indicación quirúrgica, al existir datos contradictorios4,5. De la misma forma, está en discusión si se debe ofrecer cirugía profiláctica de LFT para casos asintomáticos con cono medular en posición normal. En general, los resultados de la cirugía son buenos para la resolución o estabilización de los síntomas4,5.
En conclusión, la asociación de estigmas cutáneos y disrafismo espinales cerrados amerita una búsqueda exhaustiva en el recién nacido. La pesquisa prenatal de anormalidades medulares, estigmas cutáneos y alteraciones de la columna sacra debería ser de uso rutinario, dado el impacto para la vida de las malformaciones.











 texto en
texto en