INTRODUCCIÓN
La meningitis tuberculosa (MT) es una de las presentaciones más inusuales de la tuberculosis extrapulmonar, sin embargo, es la manifestación con mayor letalidad y secuelas a largo plazo 1. Según datos de la Organización Mundial de la Salud (OMS) se estima una incidencia de 10,4 millones de casos de tuberculosis anualmente, de los cuales aproximadamente 100 mil personas desarrollan meningitis, lo que equivale a menos del 1% de casos de tuberculosis2,3.
La MT se puede presentar con un amplio rango de manifestaciones clínicas y complicaciones, como, por ejemplo, la hiponatremia que se asocia a un incremento de mortalidad y que puede ser causada principalmente por dos mecanismos: cerebro perdedor de sal (CSW) o el síndrome de secreción inadecuada de hormona antidiurética (SIADH) 3. Una revisión sistemática de 42 estudios encontró una prevalencia de hiponatremia en pacientes con meningitis tuberculosa de 52% 4.
Nuestro paciente presentó hiponatremia severa por SIADH secundario a meningitis tuberculosa. El objetivo del presente reporte es resaltar la importancia del tamizaje de hiponatremia en todos los pacientes con meningitis por tuberculosis por ser un fenómeno común pero infradiagnosticado, con implicación directa en la sobrevida del paciente y tratamiento variable según su etiología. Para la publicación del presente reporte, se obtuvo el consentimiento informado del paciente.
REPORTE DE CASO
Se presenta el caso de un paciente varón de 55 años, natural y procedente 120 de Huancayo, Junín. Fue ingresado por emergencia por presentar alteración del 115 estado de conciencia de menos de 12 horas de evolución.
Se realizó un análisis de gases arteriales y se encontró un valor de sodio de 119 mEq/L, realizándose el diagnóstico de una hiponatremia severa, por lo cual, se inició tratamiento con solución salina hipertónica al 3%, con mejoría parcial de la sintomatología. Se amplió la anamnesis con familiares y se descubrió que el paciente venía padeciendo cefalea aproximadamente 3 semanas. La familia negó antecedentes de importancia y uso de medicamentos de manera rutinaria. Había recibido atención médica 1 semana previa por cefalea y fiebre que fueron tratados con sintomáticos.
Al examen físico ingresó con funciones vitales estables, se encontró un valor de Glasgow de 11/15, rigidez de nuca y alteración de III par craneal, no tenía signos de focalización, signo de Kernig negativo, signo de Brudzinski negativo. Por la sintomatología neurológica, se realizó una tomografía cerebral con contraste, la cual no evidenció lesiones isquémicas ni hemorrágicas, no hubo presencia de proceso expansivo intracraneal, ni hidrocefalia.
Por el tiempo de enfermedad subagudo y la presencia de hiponatremia se planteó la posibilidad de una alteración hidroelectrolítica secundaria a un proceso infeccioso, realizándose una punción lumbar para el estudio de líquido cefalorraquídeo (LCR). Se encontró una presión de apertura de 15 cm H2O, pleocitosis a predominio mononuclear (380 cel/mm3), razón de glucosa LCR/sangre de 0,3, proteínas de 780 mg/dL, adenosina deaminasa (ADA) de 12 U/L, y tinta china negativo.
Con la interpretación de dichos resultados se concluyó el diagnóstico de una probable meningitis tuberculosa con un score de Thwaites igual a -3 puntos y se inició tratamiento con isoniazida, rifampicina, pirazinamida y etambutol (HRZE), además de dexametasona a dosis recomendada según las guías internacionales para meningitis tuberculosa. No recibió antibióticos ni antivirales durante la hospitalización.
Durante la evolución se continuó monitorizando los valores de sodio sérico, no se evidenció mejoría de la hiponatremia con el uso de soluciones salinas, por lo cual se planteó la posibilidad de SIADH. Se encontró valores elevados de sodio y osmolaridad urinarios. Además, el paciente presentó balance hídrico positivo, lo cual alejó el diagnóstico de CSW debido a que este se asocia a un estado de depleción de volumen. Se suspendió la infusión de solución salina y se estableció una restricción hídrica con lo cual se evidenció la mejoría del sodio sérico hasta alcanzar un valor dentro del rango normal. Además, se excluyeron otras causas de hiponatremia como hipotiroidismo e insuficiencia adrenal. El paciente fue dado de alta tras 2 semanas con recuperación completa del estado de conciencia (Glasgow 15/15) y un valor de sodio de 137 mEq/L (Figura 1).
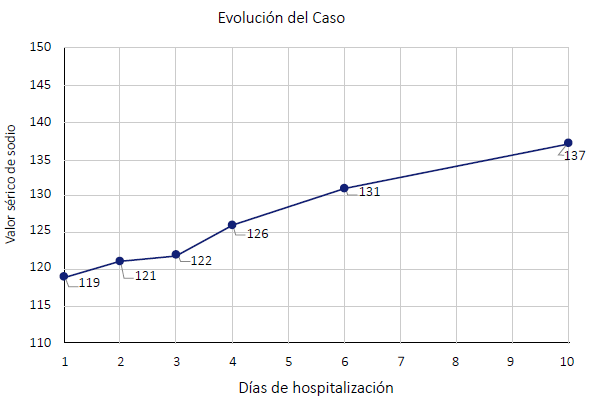
Día 1. Se inició tratamiento con solución hipertónica. Glasgow 11/15. Día 2. Al no evidenciar mejoría se consideró posibilidad de SIADH y se inició restricción hídrica, además de solicitarle estudio diagnóstico para confirmar y excluir otras posibilidades. Día 5. Se evidencio mejoría de valor de sodio y del estado neurológico. Día 10. Alta de paciente con sodio dentro de rangos normales. Glasgow 15/15.
Figura 1. Evolución clínica y de hiponatremia en paciente con SIADH secundario a meningitis tuberculosa.
DISCUSIÓN
La hiponatremia es una de las alteraciones hidroelectrolíticas que amenazan la vida y se presentan con frecuencia en los pacientes críticos con enfermedades neurológicas, como por ejemplo meningitis, encefalitis, traumatismos, hemorragias, entre otros1,3,5. Se puede clasificar según la severidad y fisiopatología, en nuestro caso se presentó como una forma grave debido a que tenía un valor menor de 120 mEq/L, y según su fisiopatología como una hiponatremia euvolémica por la ausencia de signos de depleción de volumen ni sobrecarga hídrica al ingreso. Es importante mencionar que un valor de sodio inferior a 125 mEq/L es considerado un predictor de mortalidad3.
El hipotiroidismo y la insuficiencia adrenal son condiciones que deben considerar-se en un paciente con hiponatremia euvolémica3,6, las cuales fueron descartadas en nuestro paciente. Dentro de los diagnósticos diferenciales más importantes de hiponatremia en un paciente con diagnóstico de meningitis tuberculosa, se tiene al CSW y al SIADH, ambos con manifestaciones clínicas similares, pero con importantes diferencias en la fisiopatología lo cual implica un tratamiento diferenciado5.
Sobre la frecuencia de estás 2 etiologías existe una controversia debido a que no todos los estudios han reportado de manera correcta los criterios diagnósticos para identificar adecuadamente la enfermedad, teniendo reportes que indican que el SIADH es más frecuente 7, así como otros estudios que encontraron que la causa más frecuente es el CSW 3,8.
El CSW se produce por una natriuresis excesiva secundaria a la liberación de péptidos natriuréticos, el péptido natriurético cerebral (BNP) es el más importante. Esto va a producir un estado de depleción del volumen extracelular dando como consecuencia una hiponatremia hipovolémica. El SIADH se produce por una secreción no regulada de la hormona antidiurética (ADH) desde la pituitaria posterior. La ADH realiza su acción a nivel de los túbulos renales, a través de sus receptores V2R produciendo una reabsorción de agua sin reabsorción de sodio, lo que condiciona una retención hídrica y como consecuencia una hiponatremia dilucional con un estado de volumen extracelular normal o euvolémico, ya que la reabsorción de agua es principalmente a nivel intracelular (3,6,10.
El CSW y el SIADH comparten características en común: disminución del sodio sé-rico, sodio urinario elevado y osmolaridad urinaria elevada. Una manera de realizar la diferenciación es con la evaluación del volumen extracelular, utilizando parámetros clínicos y de laboratorio. Dentro de los parámetros clínicos se puede utilizar los signos de depleción de volumen como la hipotensión postural, mucosas secas, pérdida de peso, incremento en el tiempo de llenado capilar, balance hídrico negativo o una baja presión venosa central (PVC) 3,8,9. El CSW va a presentar signos de hipovolemia y el SIADH no los va a presentar, siendo una de las diferencias más importantes para el diagnóstico (3,10.
Bartter y Schwartz establecieron unos criterios para el diagnóstico de SIADH: sodio sérico menor de 135 mEq/L; osmolaridad sérica menor de 275 mOsm/kg; natriuresis mayor de 40 mEq/L; osmolaridad urinaria mayor de 100 mOsm/kg; euvolemia; evidencia de una adecuada función adrenal, tiroidea, pituitaria, cardiaca, hepática, renal; ausencia de uso de drogas; y finalmente la resolución de la hiponatremia con la restricción hídrica (10.
El diagnóstico definitivo puede tomar tiempo, debido a la incertidumbre que se puede presentar al intentar realizar la diferenciación de la etiología en base al volumen extracelular. Es por ello por lo que el manejo empírico debe iniciarse asumiendo que el CSW es más frecuente, así como considerando el riesgo de realizar restricción hídrica en este escenario 3,6.
La mayoría de los pacientes suelen presentar una hiponatremia asintomática que se puede corregir con la respuesta al tratamiento para tuberculosis. La presencia de manifestaciones clínicas se relaciona con la severidad de la hiponatremia. En las formas severas como en nuestro caso, se puede presentar un cuadro clínico que varía desde cefalea, mareos, calambres hasta manifestaciones más severas como alteración del estado de conciencia, convulsiones, coma y muerte 3.
En los pacientes con hiponatremia severa sintomática, se debe iniciar el tratamiento de manera urgente con solución salina hipertónica al 3%, tal cual se realizó en nuestro caso debido al valor de sodio menor a 120 mEq/L. La guía europea de manejo indica que se debe iniciar con una administración de 150 ml de solución salina hipertónica al 3% en 20 minutos con una evaluación continua del nivel de sodio, y con bolos posteriores cada 20 minutos hasta alcanzar un incremento de 5 mEq/L en comparación al nivel inicial de sodio sérico 11. Se debe tener cuidado con la velocidad de corrección del sodio. No se debe incrementar más de 10 mEq/L en las primeras 24 horas por el riesgo de desarrollar mielinolisis pontina 3.
Es importante considerar que los síntomas podrían no resolverse incluso con la corrección adecuada del sodio, en caso el paciente presente otras complicaciones neurológicas asociadas a la meningitis tuberculosa como infartos o hidrocefalia 2,3. En nuestro caso, debido a la ausencia de estas complicaciones, la resolución de los síntomas fue completa con la corrección del sodio y la instauración del tratamiento antituberculoso.
Dentro de las limitaciones en el manejo del caso se tuvo la falta de pruebas moleculares para la identificación del agente etiológico ante la sospecha de una meningitis. Sin embargo, con el uso de reglas de predicción clínicas y finalmente con la respuesta clínica al tratamiento se confirmó el diagnóstico de meningitis tuberculosa. Dentro de esas reglas de predicción clínica en nuestro caso utilizamos el puntaje de Thwaites que consiste en 5 criterios: edad, tiempo de enfermedad, recuento de leucocitos en sangre, recuento de leucocitos en LCR y razón de neutrófilos en LCR. Todos los datos lo obtuvimos durante la evaluación del caso, un resultado menor o igual a 4 puntos tiene una sensibilidad de 86% y una especificidad de 79% 12. Este puntaje ha sido validado en múltiples estudios con valores significativos de sensibilidad y especificidad 13,14.
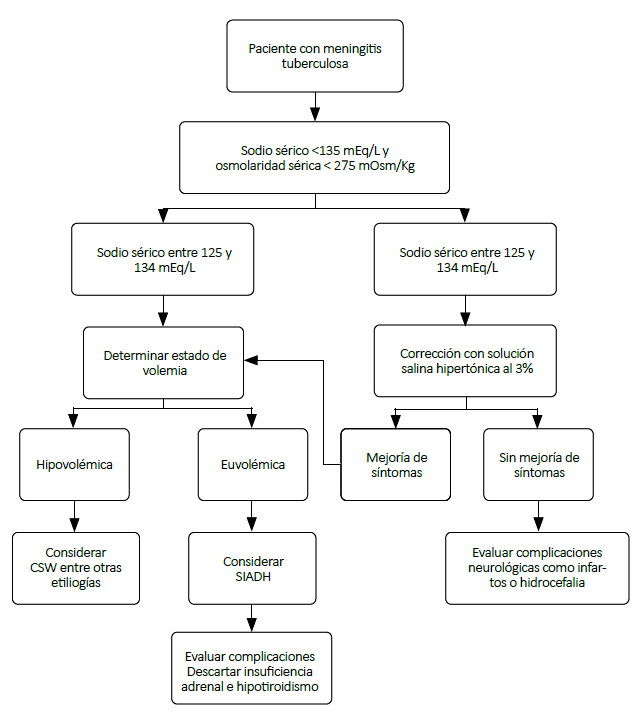
*Síntomas atribuibles a hiponatremia severa (convulsiones, trastorno de consciencia, coma): Sospechar ante paciente con meningitis tuberculosa con progresión de deterioro neurológico o como explicación a falta de respuesta al tratamiento antituberculoso.
Criterios diagnósticos de SIADH y CSW se encuentran descritos en el texto.
Figura 2. Algoritmo diagnóstico y terapéutico de hiponatremia en meningitis tuberculosa propuesto por los autores. 3,10,11
Recomendamos la realización de un tamizaje de hiponatremia en todos los pacientes con meningitis tuberculosa. Para ello se debe realizar un dosaje de sodio sérico en la evaluación inicial al ingreso, así como una adecuada evaluación del estado del volumen extracelular. Proponemos un algoritmo de abordaje inicial ante un paciente con hiponatremia (Figura 2), lo que permitirá identificar la etiología tempranamente e iniciar el tratamiento específico. La hiponatremia con un estado de volumen extracelular normal debe hacernos sospechar del diagnóstico de un probable SIADH.















