INTRODUCCIÓN
La neutropenia es uno de los factores más importantes de riesgo de infección en el paciente oncológico. Se le define como un conteo absoluto de neutrófilos menor de 1.000 neutrófilos/mcL; un conteo de 500 neutrófilos/mcL, o menos, y puede elevar el riesgo de desarrollo de infecciones(1,3). La neutropenia severa, definida como el conteo absoluto de neutrófilos de 100 neutrófilos/mcL o menos aumenta aún más el riesgo de infección. La rapidez con que descienden los neutrófilos y la duración de la neutropenia son también factores críticos. Comúnmente el primer y único síntoma de infección es la fiebre lo cual lleva en oncología a pensar en neutropenia febril(4,5,6,7).
Las guías de la Sociedad Americana de Enfermedades Infecciosas (IDSA) definen fiebre como una temperatura oral aislada mayor que 38,3ºC, o 38,0ºC mantenida al menos durante una hora. La temperatura axilar es una media de 0,6ºC menor que la temperatura oral. Aproximadamente 30% a 60% de los pacientes neutropénicos que presentan fiebre se les detecta una infección establecida u oculta. Entre 10% a 20% o más de los pacientes con recuento de neutrófilos menor a 100 elementos/mcL desarrollarán una bacteriemia. Así, la fiebre es la principal y, algunas veces, la única manifestación de infecciones severas los pacientes oncohematológicos con neutropenia que están desarrollando un proceso infeccioso(8).
La fiebre en el paciente con neutropenia no debería solamente ser atribuida a reacciones a hemoderivados, a fármacos o a la propia enfermedad, porque puede postergar el inicio del tratamiento necesario con consecuencias potencialmente desastrosas. La infección puede ocurrir en un paciente con neutropenia y sin que haya fiebre, y la ausencia de fiebre no debe retardar el tratamiento si se sospecha infección. La fiebre también puede estar suprimida o disminuida por agentes inmunosupresores que sean parte del régimen terapéutico, especialmente los corticoides y los fármacos antiinflamatorios no esteroideos. Sin embargo, los pacientes con infección usualmente tienen fiebre a pesar del uso de estos agentes(2,3,7).
Por ello, el presente documento busca consolidar un conjunto de recomendaciones analizadas y consensuales por un equipo multidisciplinario de médicos de la Red AUNA para guiar el manejo de los pacientes oncológicos con neutropenia febril a nivel institucional.
METODOLOGÍA
El proceso de elaboración del protocolo fue desarrollado mediante una metodología de consenso tomando en cuenta la literatura revisada y reuniones de panel del grupo elaborador (GE). Las reuniones fueron llevadas a cabo por un espacio de 03 meses y se contó con un GE multidisciplinario que discutió durante este periodo las recomendaciones encontradas, así como la evidencias que sustentaba dichas recomendaciones y su utilidad en nuestro contexto.
Conformación del GE
La elaboración de la GPC fue llevada a cabo por el Grupo Elaborador (GE). El GEG estuvo conformado por un equipo multidisciplinario de médicos expertos en oncología clínica, oncología pediátrica, hematología, enfermedades infecciosas y tropicales, infectología pediátrica y medicina basada en evidencias.
Estrategia, Búsqueda Sistemática y Evaluación AGREE II
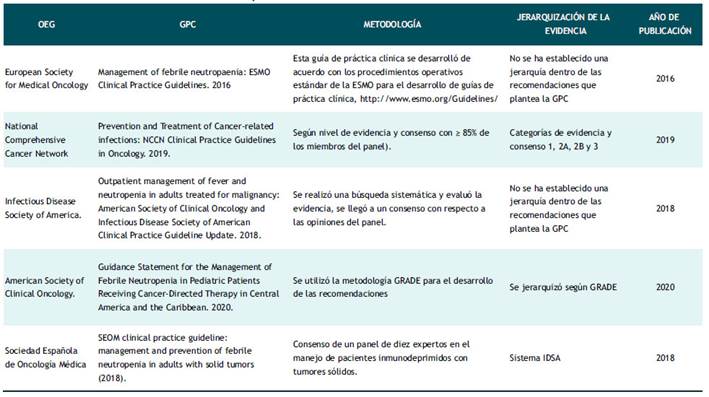
Se realizó una búsqueda sistemática en bases de datos científicas: PubMed a través Medline, Trip database, y repositorios de instituciones elaboradores de Guías de Práctica Clínica (GPC). Los términos de búsqueda empleados fueron: (((protocol[Title]) OR (guidance[Title])) OR (clinical practice guideline[Title])) AND (febrile neutropenia[Title]) Filtros: "in the last 10 years". La selección se realizó en base a un consenso formal considerando el año de publicación y de actualización, así como el contar con un proceso metodológico que describa la jerarquización de la evidencia empleada(8,9,10,11,12). (Ver tabla 1).
La evaluación de la calidad metodológica de las GPCs se realizó utilizando el instrumento AGREE II (The Appraisal of Guidelines for Research and Evaluation), este proceso de evaluación fue realizado por dos miembros del Equipo GPC. Se consideró a una GPC adecuada para adaptar su recomendación, cuando obtuvo una calificación global del 1 al 7 > 4 y un puntaje > 60% en al menos uno de los siguientes dominios del AGREE II: AGREE II: alcance y objetivos (dominio 1), rigor metodológico (dominio 3) o aplicabilidad (dominio 5). Finalmente, 05 GPCs alcanzaron una calificación satisfactoria, de las cuales se tomaron recomendaciones de manejo, y se mantuvo el nivel de evidencia mencionada en cada guía. La evaluación AGREE II se realizó mediante la plataforma My AGREE plus (https://www.agreetrust.org ). (ver tabla 2).
Revisión, síntesis y discusión de la evidencia
Se realizó la revisión de los temas y recomendaciones que abordan las GPC evaluadas. Se establecieron durante las sesiones de panel por plataformas virtuales los mecanismos de adopción, contextualización o exclusión de los temas o recomendaciones de las GPC dependiendo del alcance que iba a tener el consenso institucional. En los casos donde hubo dudas sobre la inclusión o contextualización de la recomendación o no se llegaba a un consenso durante las discusiones de panel se recurrió a la revisión de los artículos primarios que sustenten la recomendación.
Formulación y Graduación de las Recomendaciones
La formulación de las recomendaciones se llevó a cabo durante las sesiones de panel del GEG luego de la revisión y análisis de la evidencia encontrada. Para la graduación de la recomendación (fuerza y dirección) se utilizó el sistema GRADE que brinda 4 criterios para graduarlas recomendaciones basado en la calidad de la evidencia, balance entre beneficios y riesgos, valores y preferencias así como costes y uso de recursos: Fuerte a favor (Las consecuencias deseables claramente sobrepasan las consecuencias indeseables. Se recomienda hacerlo), Débil a favor (Las consecuencias deseables probablemente sobrepasan las consecuencias indeseables. Se sugiere hacerlo), Fuerte en contra (Las consecuencias indeseables claramente sobrepasan las consecuencias deseables. No se recomienda hacerlo), Débil en contra (Las consecuencias indeseables probablemente sobrepasan las consecuencias deseables. No se sugiere hacerlo)
Indicadores de adherencia y actualización del Consenso Institucional
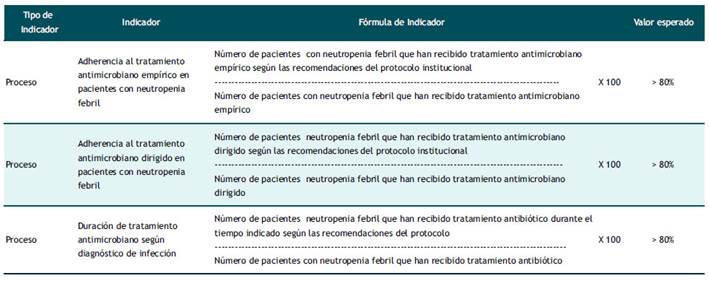
Con respecto a adherencia el GE decidió construir 03 indicadores factibles de medir y que permitan evaluar la adherencia al Consenso institucional (Ver tabla 3 ). La actualización del documento técnico se realizará cada 2 años. La actualización se realizará en un período menor cuando existan: Nuevas intervenciones diagnósticas y/o de manejo avalada por guías internacionales, reciente aprobación de drogas por la agencia regulatoria nacional DIGEMID o agencias regulatorias internacionales de alta vigilancia como FDA y/o EMA, indicaciones consideradas en el documento técnico que hayan perdido vigencia o hayan sido reemplazadas por otras.
Entidad Financiadora
Financiado por el grupo AUNA. Los puntos de vista o intereses de la entidad financiadora no han influenciado en el contenido de la guía ni en las recomendaciones finales.
RECOMENDACIONESTabla 4
1. Diagnóstico
D1.1. Datos en la Historia Clínica: anamnesis, Examen Físico
Revisión de la Evidencia y consenso del GE
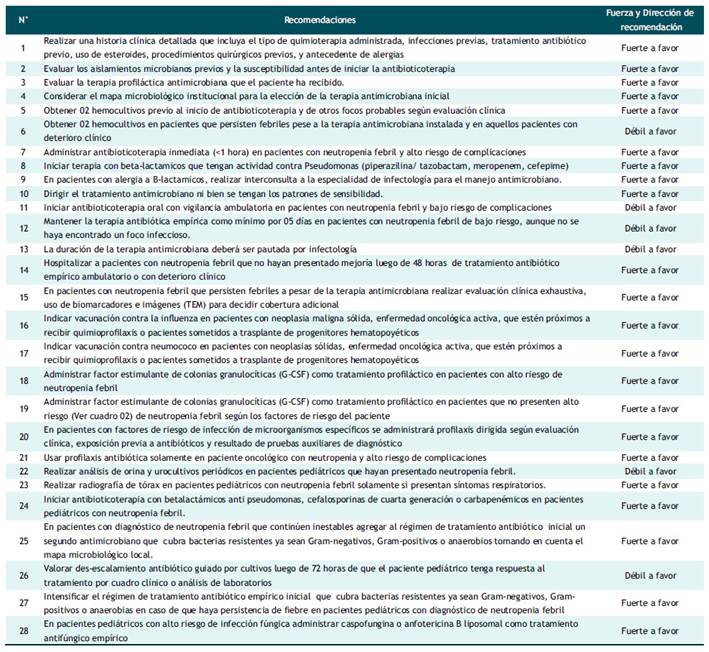
El GEG discutió las recomendaciones establecidas en las GPC de SEOMS, NCC, IDSA, ESMO y ASCO y se incluyeron las 04 primeras recomendaciones de la GPC por considerarse importantes para basar el diagnóstico y posterior estrategia terapéutica a seguir. Su vez se resalta la importancia de incluir el mapa microbiológico institucional que permite establecer una antibioticoterapia siguiendo un perfil microbiológico y antibiograma propio. Además, tomando en cuenta que las recomendaciones deben ser seguidas por la mayoría de los médicos a nivel institucional se estableció que la fortaleza y la dirección de la recomendación sean "Fuerte a favor".
1.2 Obtención de Hemocultivos
Revisión de la Evidencia y consenso del GE
En el caso de hemocultivos el GE incluyó 02 recomendaciones (recomendación 05 y recomendación 06) basadas en las GPC de SEOMS, NCC, IDSA, ESMO sobre la obtención de dos hemocultivos antes de inicio de antibioticoterapia como en el seguimiento de la paciente de no responder al tratamiento inicial. El GE pudo constatar que ambas recomendaciones están protocolizadas tanto por los médicos especialistas que realizan las solicitudes de exámenes de apoyo al diagnóstico como por el equipo de laboratorio clínico que toma las muestras; sin embargo, debido a que la sensibilidad de los hemocultivos disminuye después de la administración de antibióticos se consideró: fortaleza y la dirección de la recomendación sea "Fuerte a favor" en la primera recomendación y "Débil a favor" en la segunda recomendación.
2. Tratamiento y terapias profilácticas
2.1. Antibioterapia
Revisión de la Evidencia y consenso del GE
Con respecto a la antibioticoterapia se incluyeron 09 recomendaciones (recomendaciones del 7 al 15) extraídas de las GPC de SEOMS, NCC, IDSA, ESMO. Las recomendaciones estuvieron dirigidas al inicio de la terapia antibiótica, la terapia empírica a seguir, la terapia dirigida según los patrones de sensibilidad, la duración y la vigilancia intrahospitalaria o domiciliaria. Durante las discusiones con respecto a la duración de la antibioticoterapia no se consideró establecer un periodo estándar debido a que ello depende de muchos factores como son el órgano infectado, el antibiótico que vaya a ser usado, la recuperación del paciente. Además, se precisó conveniente la inclusión de que haya participación del servicio de infectología para guiar la terapia antimicrobiana que va a prescribir el médico tratante(13,14,15,16,17,18,19,20). Por ello, las recomendaciones 7, 8, 9,10, 14, 15 fueron pautadas como "Fuerte a favor" y las recomendaciones 11, 12, 13 fueron establecidas como "Débil a favor".
2.2 Terapias profilácticas
Revisión de la Evidencia y consenso del GE
Con respecto a las terapias profilácticas, luego de la revisión de las GPC de SEOMS, NCC, IDSA, ESMO se decidió incluir 02 recomendaciones (recomendación 16 y 17) con respecto a la vacunación contra la influenza y el neumococo; se incluyó también 02 recomendaciones (recomendación 18 y 19) relacionadas a la administración del factor estimulante de colonias por su eficacia demostrada como profiláctico en pacientes con neutropenia febril y su disponibilidad a nivel nacional; además, se incluyeron 02 recomendaciones (recomendación 20 y 21) con respecto a la administración de antimicrobianos como profilaxis . Las 06 recomendaciones fueron planteadas como "Fuertes a favor".(21,22,23)
3. En casos de pacientes pediátricos
En el caso de pacientes pediátricos se discutió las recomendaciones de la GPC de ASCO y la evidencia primaria que sustenta a la GPC.
3.1. Exámenes de apoyo al diagnóstico
Revisión de la Evidencia y consenso del GE
El GE decidió incluir 02 recomendaciones (Recomendación 22 y 23) correspondientes a la realización de análisis de orina y de radiografía de tórax. Estas recomendaciones fueron discutidas y se recurrió a la evidencia primaria para poder incluirlas ante lo difícil que puede resultar la implementación de solicitar urocultivos periódicos o los riesgos de realizar radiografías de tórax en pacientes pediátricos con enfermedades oncohematológicas(24, 25). Por ello, se estableció que la primera recomendación mencionada fuera débil a favor y la segunda fuerte a favor.
3.2 Terapia antimicrobiana
Revisión de la Evidencia y consenso del GE
Se incluyeron 05 recomendaciones con respecto al tipo de antimicrobianos a utilizar, al des-escalamiento de los mismos o intensificación de los mismos de acuerdo al cuadro clínico o análisis de laboratorios y al uso de antifúngicos (que son infecciosas frecuencias en pacientes pediátricos oncológicos). Cuatro de estas recomendaciones fueron establecidas como "fuerte a favor" a excepción de la recomendación 26 que brinda lineamientos con respecto al desescalamiento antibiótico debido a que luego de revisada la evidencia primaria, experiencias locales y de los integrantes del panel de expertos es difícil realizar una valoración en la mayoría de casos que vaya acorde a la recomendación(26, 27).