Introducción
La equinococosis esplénica (EE) es una enfermedad zoonótica adquirida de forma accidental por el humano como huésped intermediario, es causada por las larvas del parásito que pertenece a la clase: Cestoda, al género: Echinococcus, especie: granulosus1. Esta enfermedad es endémica en ciertas áreas geográficas, especialmente en América del Sur (Argentina, Uruguay, Chile, Brasil, Perú), Australia, Nueva Zelanda, Asia, Norte de África y Sur de Europa 2. Puede afectar a cualquier órgano, aunque las localizaciones más frecuentes son: el hígado (70 al 80% de los quistes) seguido de los pulmones (15 al 20% de los quistes) y, en tercer lugar, el bazo (0,5 al 8%), otras localizaciones como la ósea, cutánea, renal, mediastínica, cerebral son excepcionales 3. La EE puede presentarse como lesión única (equinococosis primaria o primitiva) o con afectación simultánea del hígado y otras vísceras internas (equinococosis secundaria) 4; la presentación primaria y ubicación en el bazo es una rara entidad, representa solo el 1-2% de todas las formas 5. Considerar que la equinococosis es llamada también hidatidosis, hidatosis, quiste hidatídico, enfermedad hidatídica, equinococosis quística, entre otros 1. Se reporta el siguiente caso para conocimiento:
Reporte del caso
Paciente mujer de 26 años de edad, que ingresa en reiteradas oportunidades a la emergencia del hospital IV “Augusto Hernández Mendoza” EsSalud Ica, por el tópico de medicina, con 2 horas de enfermedad, por presentar dolor abdominal, tipo cólico, localizado en hipocondrio izquierdo, sin irradiación, de 7/10 según escala del dolor, que no calmaba con tratamiento vía oral de clorhidrato de Pargeverina 10 mg más clonixinato de lisina 125 mg (plidan compuesto NF) pero si al tratamiento endovenoso con metamizol 1 gr más escopolamina butil bromuro 20 mg (Buscapina compositum), sin nauseas, sin vómitos, sin fiebre; sin antecedente de enfermedad crónica, ni operación quirúrgica, solo dolor abdominal de larga data (sin estudios). Al examen clínico: presión arterial (PA): 90/60 mmhg, frecuencia cardiaca (FC): 90 latidos/minutos, frecuencia respiratoria (FR): 18 respiraciones/minuto, temperatura (T°): 36,7°c, sato2: 98% con Fio2: 21%; con piel sudorosa, fría; murmullo respiratorio: bueno en ambos hemitórax; ruidos cardiacos, rítmicos, con tendencia a la taquicardia; ruidos hidroaéreos: presentes; simétrico, no circulación colateral, blando, depresible, doloroso a la palpación en hipocondrio izquierdo, impresiona esplenomegalia, timpanismo conservado; puño percusión lumbar (-) bilateral; despierta, quejumbrosa, Glasgow: ao:4 rv:5 rm:6 15/15, no signos meníngeos. Se amplían estudios solicitando paraclínicos, hemograma: leucocitos 8,75/mm3 (VN: 5 10/mm3); hemoglobina: 13,3 g/dl (VN: 13 16 g/dl); hematocrito: 40,1% (VN: 36 45 %); eosinófilos: 8,3% (VN: 0 4%); plaquetas: 276/mm3 (VN: 150 450/mm3); amilasa: 72 U/l (VN: 30 125 U/l); glucosa: 89,3 mg/dl (VN: 70 110 mg/dl); urea: 25,7 mg/dl (VN: 5 45 mg/dl); creatinina: 0,71 mg/dl (VN: 0,3 1,4 mg/dl); sodio: 142 mmol/L (VN: 136 -,145 mmol/L); potasio: 4,04 mmol/L (VN: 3,5 -,5,1 mmol/L); grupo sanguíneo: O y factor Rh: positivo; tiempo de coagulación: 8 minutos (VN: 5 10 minutos); tiempo de sangría: 2 minutos (VN: 2 7 minutos); sedimento urinario: leucocitos: 1 3 por campo, hematíes: 0 1 por campo, bacterias: escasos; prueba antigénica para SARS-CoV-2: no reactiva; el informe de la ecografía abdominal completa, indica: que a nivel del bazo se observa imagen quística, que mide 67 mm x 60 mm, de contenido heterogéneo, concluyendo: quiste hidatídico a nivel del bazo Gharbi IV, se indica hospitalizar en sala de observación adultos para completar estudios y calmar el dolor abdominal; paralelamente se amplía historia clínica con esposo, manifestando que migraron hace 6 años del departamento de Huancavelica y que tienen varios años laborando en agro-exportadora de esta ciudad; luego se solicita tomografía abdominopélvica con contraste indicando: bazo con lesión quística heterogénea, de pared parcialmente calcificada y áreas de densidad grasa que se extiende hasta ligamento gastroesplénico, con diámetro de 73 mm x 54 mm; concluyendo: equinococosis extrahepática (equinococosis esplénica) (Figura 1), así mismo el informe de la tomografía torácica con contraste indica: órganos tomográficamente de características normales; y la prueba de Western Blot para equinococosis da como resultado que es: reactivo; se inicia tratamiento con antiparasitario vía oral: albendazol 10 mg/kg/día, dos veces al día, luego del almuerzo y la cena (rico en grasas); al mismo tiempo es evaluada por cirujano de turno, quien indica completar prequirúrgicos y programación electiva; en sala de operaciones le realizaron esplenectomía total, sin complicaciones; y después del alta médica continuo con tratamiento antiparasitario por dos meses más; al control semanal, luego quincenal y posteriormente mensual, con buena evolución; el informe de anatomía patológica confirmó el diagnóstico de equinococosis esplénica, actualmente con seguimiento en el consultorio externo de infectología, donde se le realizan exámenes serológico e imagenológicos con resultados favorables; además de realizarle prevención de otras patologías similares con énfasis en cambios de estilo de vida.
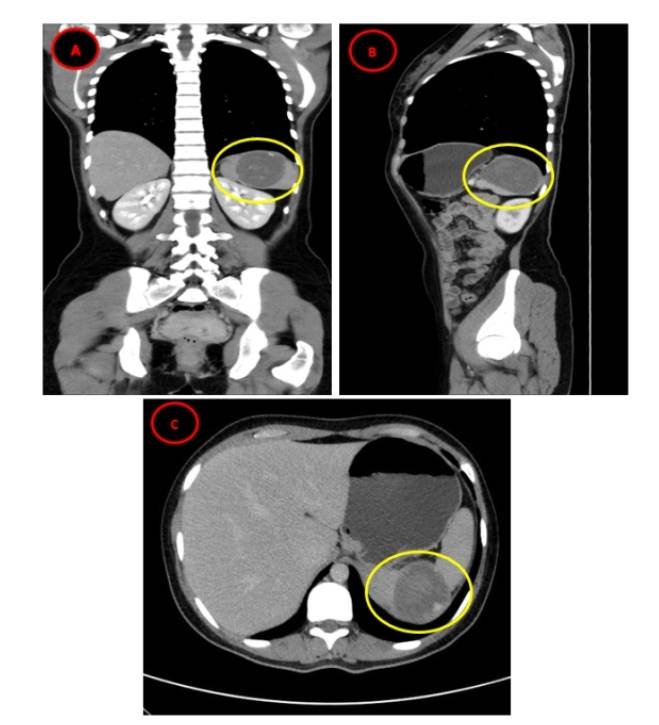
Figura 1 Vistas de tomografía axial computarizada de Equinococosis esplénica. Los círculos en amarillo encierran la lesión quística heterogénea, de pared parcialmente calcificada y áreas de densidad grasa que se extiende hasta ligamento gastroesplénico, compatible con: Equinococosis Esplénica; en tomografía axial computarizada abdominopélvica s contraste, (A) vista coronal; (B) vista sagital; (C) vista horizontal.
Discusión
La equinococosis esplénica primaria (EEP), es una zoonosis mundial conocida desde la época de Hipócrates de Cos (460 380 a. C.) quien observó que los quistes hidáticos podían irrumpir en la cavidad abdominal de los seres humanos, tras la observación post mortem de bovinos y cerdos, los comparó con “tumores de agua”; ya que los términos Echinococcus e Hidatídico provienen del griego y significan "erizo" y "gota de agua" 6. El primer caso reportado de equinococosis esplénica fue descrito por Bartelot en el año de 1790, después de practicar una necropsia. 7. En Latinoamérica, los países más afectados son Uruguay, Argentina, Brasil, Perú, Bolivia y Chile, donde representan un grave problema de salud pública 8.
El Perú tiene alta incidencia, en ciertos departamentos con Junín, Cerro de Pasco y Huancavelica, con 14 a 34 casos por cada 100 000 habitantes, pero no reportan la localización esplénica, sino la hepática y pulmonar por ser las más frecuentes 9. En referencia a nuestro caso coincide la procedencia de la paciente: Huancavelica, Perú.
La localización esplénica de la equinococosis, es poco frecuente debido a que el embrión hexacanto del parasito, se abre paso a través de la pared intestinal hasta los vasos tributarios de la vena porta, llegando al hígado (75%) y pulmón (15%) por vía venosa, a diferencia del resto de órganos (10%) que lo hacen por vía arterial, entre ellos el bazo 10,11. En relación a nuestro caso se entiende como llego a la víscera en mención.
La EE representa del 0,5 al 8% de todos los casos de equinococosis, mientras que la EEP representa del 1,5 al 3,5% de los casos de equinococosis abdominal y casi siempre se descubren de manera incidental 12,13. A diferencia de nuestro caso que fue por dolor abdominal crónico.
La sintomatología es vaga por largos periodos (de 5 a 20 años), pero cuando la EEP alcanza un tamaño considerable, puede presentar dolor tipo inespecífico en el hipocondrio izquierdo; lo que nos puede ayudar a establecer el diagnóstico 14. Lo que sucedió en nuestro caso.
El diagnóstico se basa en la historia clínica, el examen físico, las imágenes (la ecografía abdominal se utiliza como tamizaje de esta patología, ya que presenta una sensibilidad del 90% al 95% y una especificidad del 93% al 100%; la tomografía axial computarizada abdominal tiene mayor sensibilidad y potencia para el número, tamaño, topografía, detección y evaluación de las complicaciones de la EEP) y, en algunos casos, la serología de apoyo 15. En relación a nuestro caso se hizo con imágenes y serología.
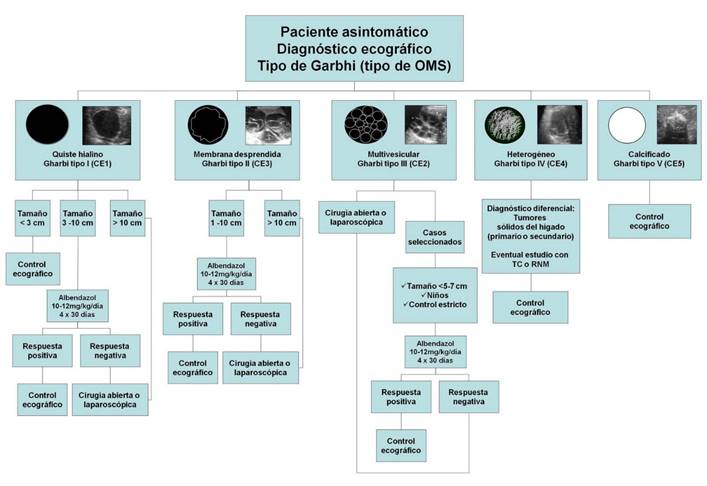
Las opciones de tratamiento incluyen: cirugía, terapia percutánea, terapia con medicamentos y monitoreo (16,17). La planificación del tratamiento se lleva a cabo de acuerdo con la clasificación diagnóstica de la OMS. El albendazol solo puede ser suficiente para los quistes CE1 y CE3a < 5 cm de diámetro. Mientras que la terapia percutánea más albendazol se prefieren para los quistes mayores de 5 cm. Los quistes de tipo CE2 y CE3b se tratan con cateterismo o cirugía 18. El monitoreo suele ser suficiente para los tipos de quistes inactivos CE4 y CE5 19,20. Sin embargo, la terapia con medicamentos y percutánea tienen un alto índice de recidivas 3. Con respecto a nuestro caso se decide por la cirugía, para evitar las recaídas.
En conclusión, la EEP es una enfermedad rara, incluso en áreas endémicas, lo que plantea desafíos para su diagnóstico y tratamiento. La mayoría de los casos son asintomáticos, y se confirman mediante estudios de imagen. Se recomienda la cirugía, ya que es un medio que resuelve por completo esta patología, pues previene las recidivas. Debe incluirse en el diagnóstico diferencial de las patologías quísticas del bazo. (Figura 2)