INTRODUCCIÓN
El canal vaginal tiene un complejo origen embriológico procedente de los conductos paramesonéfricos de Müller y del seno urogenital. Ambas estructuras, al entrar en contacto, forman la placa vaginal sólida que debe pasar por un proceso de canalización mediante apoptosis cefalocaudal que se completa a las 20 semanas de gestación 1. Una falla en cualquiera de estas etapas resulta en una anomalía congénita cuya incidencia varía entre 3 a 6% en la población en general 2.
El tabique vaginal congénito (TVC) es un defecto en el desarrollo de la vagina, que puede ser longitudinal o transversal y generalmente se encuentra asociado a útero didelfo o agenesia renal. El TVC longitudinal aislado es una patología rara 3) y generalmente persiste asintomática hasta la pubertad donde pueden aparecer síntomas como dificultad en el uso de tampones, dispareunia o, eventualmente, pueden producir distocia durante el parto 4,5.
Estos defectos congénitos pueden ser completos o parciales, limitados a alguna porción de la vagina. Se consideran TVC longitudinales parciales altos, medios o bajos dependiendo de la relación directa con el cuello uterino y el himen. Los TVC longitudinales parciales altos o medios tienen mayor asociación con anomalías uterinas como útero septado o didelfo 6,7.
Al examen físico, un TVC longitudinal se visualiza como una estructura fibrosa que divide la vagina en dos espacios, por lo que un tacto vaginal podría ser suficiente para hacer el diagnóstico. Una evaluación completa debe incluir exámenes auxiliares de imagen del tracto genital (ultrasonografía, resonancia magnética e histerosalpingografía) para especificar las características de la anomalía vaginal y/o evidenciar anomalías uterinas e incluso nefrológicas 4,6.
El tratamiento implica la resección completa del TVC, teniendo cuidado de no comprometer la vejiga y el recto. El tejido septal se debe extirpar en su totalidad ya que los fragmentos retenidos del septo podrían causar dispareunia. El tejido del tabique se reseca al remover el tabique fibroso y luego se sutura la mucosa normal de cada pared de la vagina sobre el defecto creado por la resección. La cirugía no es necesaria en mujeres asintomáticas con un tabique vaginal longitudinal, pero facilitará el parto vaginal 5,8.
Reportamos el manejo intraparto de una gestante con un tabique vaginal longitudinal en el en el Hospital Luis Negreiros Vega del Seguro Social de Salud del Perú EsSalud.
REPORTE DE CASO
Paciente mujer secundigesta nulípara de 20 años, ingresó al Hospital Luis Negreiros Vega EsSalud el 22 de marzo de 2019, a las 40 1/7 semanas de gestación según su fecha de última menstruación y con antecedente de sífilis con tratamiento completo a los 2 meses de gestación. La paciente refirió dolor abdominal tipo contracción intermitente durante las 12 horas previas. Se encontraba lúcida, en buen estado de salud general, afebril y con edema leve a nivel de los miembros inferiores. La presión arterial fue de 110/80 mmHg, frecuencia cardíaca 72 latidos por minuto, frecuencia respiratoria 16 respiraciones por minuto y auscultación cardiopulmonar normal.
Al examen físico se halló abdomen grávido con altura uterina de 34 cm y feto longitudinal cefálico izquierdo. La frecuencia cardíaca fetal fue de 142 lpm, monitoreada en el cuadrante inferior izquierdo, con tres contracciones de duración e intensidad variables cada una en diez minutos. El tacto vaginal reveló un cérvix dilatado a 4 cm, una incorporación del 85%, presentación cefálica, estadio -3 de Lee, posición occipito iliaco izquierdo anterior y membranas integras; además, se palpó una estructura elástica de aproximadamente 2 cm por detrás del introito vaginal, indolora al tacto, con extensión desde la pared anterior hasta la pared posterior de la vagina con una longitud de 4,5 cm y un grosor de 1 cm. No se palpo tabique vaginal longitudinal en el tercio distal de la vagina (Figura 1).
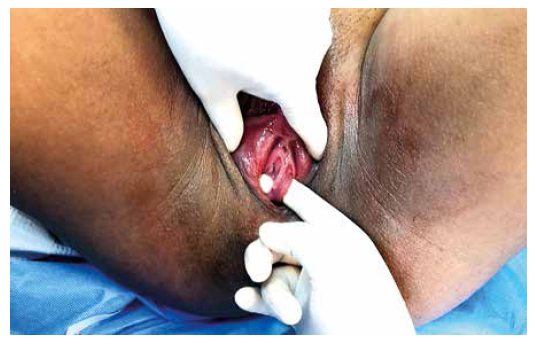
Figura 1. Tabique vaginal congénito longitudinal indoloro en la fase activa del trabajo de parto que se extendía desde la pared anterior hasta la pared posterior de la vagina con una longitud de 4,5 cm y un grosor de 1 cm.
Se prefirió el manejo expectante en vista de las buenas condiciones obstétricas de la paciente. El parto progresó satisfactoriamente y la segunda etapa ocurrió aproximadamente 9 horas después del ingreso. Durante la segunda etapa del parto, con la mujer en posición de litotomía y la cabeza fetal ya en el canal vaginal, se sujetó ambas bases del tabique con pinzas Kelly y se seccionó, ligando ambos extremos con sutura catgut crómico (Figuras 2 y 3).
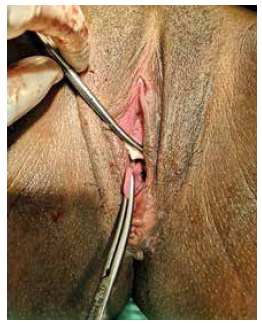
Figura 2. Segunda etapa del trabajo de parto. Con la cabeza del feto en el canal vagina, se sujetó el tabique en ambas bases con pinzas Kelly y se realizó una sección medial.
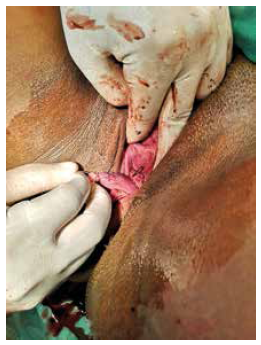
Figura 3 En expulsivo y luego de la sección medial, se realizó una ligadura con catgut crómico en ambos extremos del tabique para permitir el pasaje del producto.
Se realizó una episiotomía medio lateral de 4 cm permitiendo el nacimiento de un bebé de sexo femenino, 3580 gramos de peso, 50 cm de talla y Apgar 9/9. No se observaron deformidades ni malformaciones. El parto ocurrió sin complicaciones. Se administró oxitocina 10 UI intramuscular para prevenir la hemorragia posparto. Después del alumbramiento, ambas bases se suturaron con suturas continuas simples utilizando catgut simple 2-0 y se reseco el tejido excedente, restaurando completamente la anatomía del tracto genital (Figura 4).
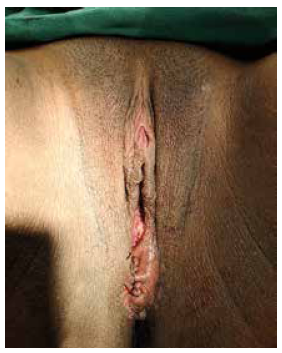
Figura 4. Luego del alumbramiento, ambas bases del tabique vaginal se suturaron con suturas continuas simples utilizando catgut simple 2-0 y se reseco el tejido excedente, restaurando completamente la anatomía del tracto genital.
El posparto no tuvo complicaciones y se le realizó una ecografía bidimensional donde no se encontraron anomalías asociadas. La paciente fue dada de alta el 23 de marzo de 2019 sin reportar molestias en sus controles posteriores.
DISCUSIÓN
A pesar de que se considera una condición rara y muchas veces asintomática, un diagnóstico oportuno del TVC es necesario para evitar posibles complicaciones durante el trabajo de parto 5. Un examen físico exhaustivo debería ser suficiente para evidenciar la presencia de un tabique ya sea con tacto vaginal o espéculo. En el caso presentado, es importante resaltar que la mujer no reportaba síntomas previos y tenía controles obstétricos suficientes en número (más de 6) en los cuales no se evidenció su condición hasta el momento del parto.
El manejo tradicional descrito, en mujeres no gestantes, involucra sujetar el tabique con pinzas Allis y aplicar una ligera tracción. Luego se procede a seccionar las uniones anteriores y posteriores del tabique con tijeras o cauterización para finalmente aproximar la mucosa con suturas simples 8. En nuestro caso, y debido a que no se ha reportado un manejo intraparto con el producto coronando, se realizó una sección medial con sujeción de las uniones anteriores y posteriores hasta la finalización del alumbramiento para luego ser resecadas por completo. Se optó por un manejo expectante hasta la segunda fase del trabajo de parto por la buena evolución de la paciente. Se ha reportado que, en un caso con fase activa lenta o prolongada, la resección del tabique vaginal longitudinal durante la primera fase del trabajo de parto mejoró dramáticamente la dilatación cervical y permitió un parto vaginal normal 8. Luego del alumbramiento, se seccionó todo el tejido septal y luego ambas bases se suturaron reestableciendo la anatomía de la vagina. Esto importante ya que un manejo inadecuado puede predisponer a la mujer a leucorrea crónica o dispareunia 5,9.
Las complicaciones del TVCL pueden incluir distocia del trabajo de parto y ruptura del tabique causando sangrado y laceración de la vagina. El manejo depende de las características del tabique, en casos de tabiques delgados se puede producir el trabajo de parto sin alteraciones; sin embargo, en tabiques demasiado gruesos se podría indicar cesárea de emergencia 4.
En la ultrasonografía posterior no se evidenció alguna malformación uterina asociada en nuestro caso. Además, existe mayor frecuencia de malformaciones uterinas en aquellas pacientes con tabique parcial alto (99,4%) en comparación con aquellas reportadas como media o baja (30,3%) que fue explicada por el origen embrionario mixto del canal vaginal debido a que la parte superior del canal vaginal procede de los conductos paramesonéfricos de Muller que, a su vez, dan origen al útero 8. Debido a las características descritas, nuestro caso es considerado un tabique vaginal longitudinal medio ya que se encontraba a 2cm del introito vaginal y no tenía continuidad en el tercio superior, por tanto, la probabilidad de encontrar una anomalía uterina asociada sería menor.
Es importante resaltar que debido a las características asintomáticas de esta patología, existe la probabilidad de afrontar un diagnóstico intraparto de TVC longitudinal; por tanto, los médicos gineco-obstetras, y aquellos facultativos que atiendan un trabajo de parto, deben tener conocimiento del manejo recomendado y los cuidados necesarios frente a esta anomalía congénita.















