INTRODUCCIÓN
La enfermedad COVID-19, causada por el nuevo coronavirus SARS-CoV-2, puede tener una evolución tórpida y afectar la calidad de vida en personas de riesgo (enfermedad cardiovascular, hipertensión, diabetes mellitus, obesidad, etc). En ese sentido, los pacientes con cáncer al tener comprometido su sistema inmune por la enfermedad y/o por el tratamiento, representan un grupo poblacional de riesgo para una evolución y desenlace fatal de la enfermedad 1. Sin embargo, se observa que la predisposición y la evolución de la enfermedad en pacientes portadores de neoplasias oncohematológicas puede variar ampliamente dependiendo de factores propios de la enfermedad de fondo (estadio clínico, compromiso pulmonar, entre otros), tratamiento y comorbilidades asociadas 2.
Por otro lado, la transmisión comunitaria del nuevo coronavirus ha sobresaturado la mayor parte del sistema de salud nacional e internacional, comprometiendo el cuidado y la administración de tratamiento oncológico; situación que ha llevado al desarrollo de consensos por diferentes organizaciones de salud, líderes en oncología a nivel internacional 3.
Por tal motivo, el grupo de estudio de neoplasias oncohematológicas de la Sociedad Peruana de Oncología Médica (SPOM) ha elaborado este documento consenso para brindar recomendaciones para el manejo especializado y seguro de pacientes con neoplasias oncohematológicas ante una coyuntura de pandemia.
Las presentes recomendaciones son aplicables a todos los pacientes con diagnóstico de neoplasias oncohematológicas tratados en los centros hospitalarios e institutos a nivel nacional peruano. Las presentes recomendaciones no deben de ser utilizadas para temas legales y no tiene carácter impositivo al juicio médico individual.
MÉTODOS
La metodología que se empleó fue de conferencia de consenso modificado, ya que esta técnica tiene por objeto resolver un problema o una posición controversial en medicina para mejorar la practica clinica, y permite una participación amplia de un panel de expertos 4. Bajo la coordinación del área académica de la SPOM, se realizaron reuniones virtuales con participación de oncólogos y patólogos del grupo de estudio de neoplasias oncohematológicas, contando con la representación del Instituto Nacional de Enfermedades Neoplásicas, hospitales nacionales y una entidad privada.
En una primera fase se realizó la revisión de la evidencia científica no sistemática hasta el 17 de junio 2020 tanto en idioma inglés y español (Material Suplementario). Ello incluyó la búsqueda de guías de práctica clínica (GPC), consensos y se revisaron las website de organismos elaboradores y recopiladores de guías de práctica clínica nacionales e internacionales. Esta fase la realizó el grupo elaborador (GE).
En la segunda fase se realizó una primera reunión para exponer las recomendaciones encontradas en la revisión. En una segunda reunión los participantes del grupo elaborador presentaron la evidencia disponible al panel de expertos, para que en una reunión final se puedan priorizar las recomendaciones basadas en variabilidad clínica, carga de enfermedad, enfermedades de alto costo, factibilidad de su implementación en el país.
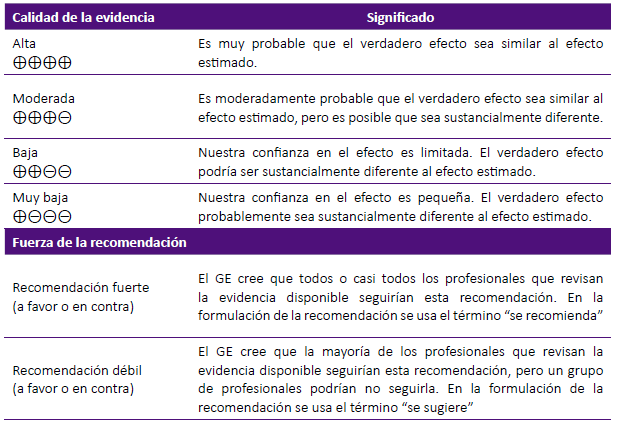
La formulación de recomendaciones se efectuó aplicando el enfoque GRADE, que permitió integrar la mejor evidencia y la experiencia clínica de los miembros del GE y el panel de expertos. La dirección y fuerza de la recomendación se presentó en la estructura redactada de cada recomendación, siguiendo las pautas del sistema GRADE 5 que se presentan en la tabla 1.
RESULTADOS
Luego de la selección de los documentos técnicos científicos, se revisaron 27 documentos entre guías de práctica clínica (n=6), estudios (n=1), y documentos de organismos elaboradores y recopiladores (n=20) sobre recomendaciones de manejo de COVID-19 y neoplasias oncohematológicas, que se muestran en la tabla 2, y cuya estrategia de búsqueda se describe en el Material Suplementario anexo al presente artículo.
Tabla 2 Evidencia revisada para las recomendaciones en neoplasias oncohematológicas y COVID-19.

Siglas: ABHH: Asociación Brasileira de hematologia y hemoterapia; ASTCT: American Society for Transplantation and Cellular Therapy (de sus siglas en inglés) ;ASCO: American Society Clinical Oncology (de sus siglas en inglés); ASH: American Society of Hematology (de sus siglas en inglés); CDC: Center for Disease Control and Prevention (de sus siglas en inglés); EBMT: European Bone Marrow Transplantation (de sus siglas en inglés); EHA: European Hematology Association (de sus siglas en inglés); EMN: European Myeloma Network (de sus siglas en inglés); ESMO: European society medical oncology (de sus siglas en inglés); GELAMM: Grupo de Estudio Latinoamericano de Mieloma Múltiple; GELL: Grupo de Estudio Latinoamericano de Linfoproliferativos; IMS: International Myeloma Society (de sus siglas en inglés); NCCN: National Cancer Center Network (de sus siglas en inglés), NCRI: National Cancer Research Institute (de sus siglas en inglés); NICE: National Institute of Health and Cancer Excellence (de sus siglas en inglés); SCCA: Seattle Cancer Care Alliance (de sus siglas en inglés); SEHH: Sociedad Española de Hematología y Hemoterapia, OMS: Organización Mundial de Salud.
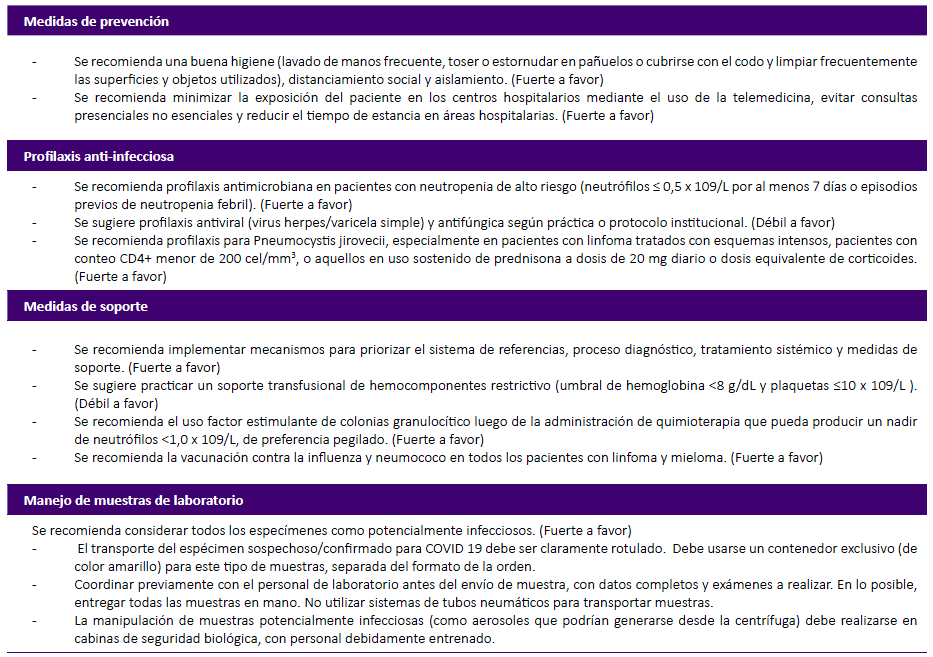
Tabla 3 Recomendaciones sobre medidas de prevención, profilaxis antiinfecciosa, medidas de soporte y para el manejo de muestras de laboratorio.
Recomendaciones generales
En suma, todos los pacientes deben ser informados de su mayor vulnerabilidad a la infección COVID-19, debido al compromiso de su sistema inmune. En la tabla 3 se presentan las siguientes recomendaciones generales sobre medidas de prevención, profilaxis anti infecciosa, medidas de soporte y para el manejo de muestras de laboratorio 26,27,28,31:
Recomendaciones para realizar pruebas para SARS-CoV-2
No se recomienda realizar la prueba molecular para SARS CoV-2 en pacientes con tratamiento oncológico ambulatorio asintomáticos y sin contacto positivo. (Fuerte en contra)
Se recomienda realizar la prueba molecular para SARS CoV-2 en (Fuerte a favor):
Pacientes asintomáticos que estén recibiendo regímenes de tratamiento con riesgo de neutropenia profunda o prolongada y/o en tratamiento con fármacos que produzcan linfopenia (V.g. Bendamustine, análogos de purina, corticosteroides altas dosis, interferón, etc).
Pacientes asintomáticos receptores de trasplante de progenitores hematopoyéticos (TPH) autólogo o alogénico y a todo donante de células progenitoras hematopoyéticas (CPH), previo a colecta.
Paciente candidato a recibir tratamiento sistémico que presenta síntomas o contacto positivo para COVID-19.
Recomendaciones de manejo por tipo de neoplasia oncohematológica
A. Leucemia Linfoblástica Aguda (LLA)
No se recomienda retrasar el inicio del tratamiento sistémico en pacientes con debut de enfermedad. (Fuerte en contra)
Se recomienda determinar en forma rápida y obligatoria la presencia del cromosoma filadelfia (BCR/ABL o t(9;22)) para guiar la intensidad del tratamiento inicial. (Fuerte a favor)
Se recomienda regímenes de inducción de baja intensidad principalmente basados en inhibidores tirosin kinasa (ITK), corticoides y quimioterapia intratecal en pacientes con LLA cromosoma filadelfia positivo. (Fuerte a favor)
Se recomienda suspender el uso de vincristina, corticoides y quimioterapia intratecal en pacientes en terapia de mantenimiento durante el pico de la pandemia. (Fuerte a favor)
Se recomienda mantener una adecuada continuidad y adherencia a la mercaptopurina y metotrexato oral con niveles de leucocitos en sangre periférica entre 3000-4000 x 109/L durante el tratamiento de mantenimiento. (Fuerte a favor)
B. Leucemia Mieloide Aguda
Se recomienda administrar tratamiento de inducción estándar en pacientes jóvenes asintomáticos con COVID-19. (Fuerte a favor)
Se recomienda posponer la inducción por 7 a 14 días en pacientes jóvenes con COVID-19 sintomáticos. Si se requiere un tratamiento inmediato se debe iniciar en un ambiente de aislado. (Fuerte a favor)
No se sugiere reemplazar la terapia estándar intensa por hipometilantes/ venotoclax en pacientes con edad avanzada aptos para tratamiento. De tener dudas sobre la intensidad del tratamiento y contar con baja carga tumoral la inducción puede ser pospuesta por 7 a 14 días en caso contrario se puede iniciar hidroxiurea. (Débil en contra)
Se sugiere posponer la consolidación hasta prueba molecular negativa en pacientes en remisión completa luego de la inducción con COVID-19. (Débil a favor)
Se recomienda dosis de citarabina de 1,5 g/m2 y el esquema 1, 2, 3 en lugar del esquema 1, 3 y 5; así como la reducción del número de ciclos a 3. (Fuerte a favor)
Se sugiere posponer el tratamiento de rescate hasta contar con prueba molecular negativa en pacientes con COVID-19; el tratamiento debe ser el propuesto en cada centro y las estrategias pueden incluir anti-FLT3. (Débil a favor)
C. Leucemia Mieloide Crónica (LMC)
No se recomienda retrasar el inicio de la terapia con inhibidores de tirosina kinasa (ITK) (la hiperleucocitosis puede empeorar el daño pulmonar y mayor riesgo de progresión a fases avanzadas). (Fuerte en contra)
No se recomienda la interrupción del tratamiento con ITKs; especialmente si el acceso a un monitoreo regular es defectuoso en el contexto de la pandemia. (Fuerte en contra)
Se sugiere la interrupción del ITK en pacientes que desarrollan síntomas consistentes con SARS-CoV-2 y/o tengan prueba positiva. (Débil a favor)
No se recomienda retrasar el cambio de terapia en pacientes que muestran resistencia o intolerancia al ITK recibido. (Fuerte en contra)
Se recomienda administrar terapia basado en ITK asociado a quimioterapia en pacientes con LMC en fase blástica. (Fuerte a favor)
Se sugiere el uso de ITK como agente único en pacientes con LMC en fase blástica con alto riesgo de infección por SARS-CoV-2 y de complicaciones (edad avanzada y/o comorbilidades significativas). (Débil a favor)
Se sugiere retomar el uso de ITK en pacientes con remisión libre de tratamiento cuando el monitoreo frecuente o la evaluación remota no esté disponible. (Débil a favor)
D. Leucemia Linfocítica Crónica (LLC)
Se recomienda posponer en la medida de lo posible el inicio del tratamiento en pacientes con LLC. (Fuerte a favor)
Se recomienda preferir a los tratamientos que puedan ser administrados en forma ambulatoria como ibrutinib; ya que requiere menos consultas médicas y menos exámenes de laboratorio. (Fuerte a favor)
No se recomienda la administración de anticuerpos monoclonales (rituximab u obinutuzumab) especialmente cuando se dan en combinación con terapia target. (Fuerte en contra)
No se sugiere el inicio de venetoclax debido a que requiere múltiples visitas médicas y exámenes de laboratorio en la fase inicial del tratamiento. (Débil en contra)
En los pacientes ambulatorios con infección por SARS-CoV-2 con síntomas leves no se recomienda modificar el tratamiento. En pacientes con síntomas más severos, se debe hacer un balance entre la agresividad de la LLC y el riesgo de complicaciones severas por COVID-19. (Fuerte en contra)
En los pacientes con LLC e infección por COVID-19 se recomienda continuar con los inhibidores de BCR o BCL2 (ibrutinib, venetoclax) y suspender el tratamiento con anticuerpos monoclonales (rituximab u obinutuzumab). (Fuerte a favor)
Se recomienda continuar con infusiones profilácticas de gammaglobulinas EV o SC en pacientes con hipogammaglobulinemia e historia de infecciones recurrentes que requieran antibióticos idealmente con un intervalo de cada 6-8 semanas. (Fuerte a favor)
E. Linfoma de Hodgkin
Se recomienda administrar 2-3 ciclos de ABVD seguido de radioterapia (RT) en pacientes con enfermedad temprana de riesgo favorable. (Fuerte a favor)
Se recomienda administrar 4 - 6 ciclos de ABVD o 4 cursos de ABVD y RT. De contar con PET/CT interino negativo considerar omitir bleomicina en pacientes con enfermedad temprana de riesgo desfavorable. (Fuerte a favor)
Se recomienda 6 cursos de ABVD en pacientes con enfermedad avanzada, si PET/CT interino es negativo considerar omitir bleomicina. (Fuerte a favor)
Se sugiere quimioterapia a dosis reducida en pacientes adultos mayores con enfermedad avanzada en primera línea. (Débil a favor)
Se sugiere el uso de brentuximab vedotin como reemplazo a la bleomicina, cuando se pueda contar con el acceso en pacientes con enfermedad avanzada en primera línea. (Débil a favor)
Se sugiere esquemas de quimioterapia basados en gemcitabina en pacientes con enfermedad recurrente o refractaria. (Débil a favor)
F. Linfoma de Alto Grado
Se recomienda no retrasar el tratamiento con R-CHOP en pacientes con Linfoma de células B grandes difuso con intención curativa. (Fuerte a favor)
Se sugiere administrar rituximab subcutáneo para minimizar el tiempo del paciente en el establecimiento de salud. (Débil a favor)
Se recomienda R-DA-EPOCH como el tratamiento de elección para el Linfoma de células B primario mediastinal y los Linfomas asociados a VIH. En los pacientes con Linfomas doble/triple hit puede ser considerado el esquema R-CHOP seguido de trasplante autólogo de consolidación. (Fuerte a favor)
Se recomienda en pacientes con alto riesgo de recurrencia al sistema nervioso central, recibir metotrexato endovenoso a altas dosis como profilaxis, al menos 2 cursos después de los 6 ciclos de quimioterapia. (Fuerte a favor)
Se recomienda regímenes de rescate ambulatorios en el escenario de Linfoma recurrente/refractario (R-GDP sobre R-DHAP o R-ICE). (Fuerte a favor)
Se recomienda el uso de técnicas cortas aceleradas de RT con miras a limitar la exposición de los pacientes con linfomas y el personal de salud. Omitir RT luego de 4 ciclos de R-CHOP en enfermedad estadio limitado. (Fuerte a favor)
Se recomienda regímenes basados en citarabina en pacientes con linfoma del manto agresivo, jóvenes con buen ECOG. En ancianos y ECOG no adecuado, se recomienda R-CHOP/R-CVP y no considerar bendamustina dado el riesgo de infecciones con este último. (Fuerte a favor)
Se sugiere emplear regímenes secuenciales mas no concomitantes en pacientes con linfomas T/NK tipo nasal localizados. (Débil a favor)
G. Linfoma de Bajo Grado
Se recomienda adoptar una conducta expectante y se debe diferir los tratamientos sistémicos durante el periodo de la pandemia COVID-19 si el paciente no muestra sintomatología significativa como síntomas B o presencia de masa Bulky (Linfoma marginal y Linfoma folicular) o no cumple criterios de GELF (Linfoma folicular). (Fuerte a favor)
Se sugiere manejo expectante o watch & wait en pacientes con enfermedad avanzada asintomáticos o sin criterios para inicio de tratamiento sistémico. (Débil a favor)
Se recomienda el retraso en el inicio del tratamiento en pacientes con enfermedad localizada asintomática. (Fuerte a favor)
Se recomienda el inicio de RT con hipofraccionamiento en pacientes con enfermedad localizada donde la RT no puede ser omitida o retrasada. (Fuerte a favor)
Se recomienda utilizar esquemas de menor intensidad como R-bendamustina o R-CVP en pacientes que requieran tratamiento sistémico. (Fuerte a favor)
Se sugiere suspender o retrasar el tratamiento de mantenimiento en pacientes con linfoma folicular que tengan respuesta completa luego de tratamiento de inducción; en aquellos con respuesta parcial y linfoma de células del manto indolente en respuesta completa considerar continuar valorando riesgo beneficio. (Débil a favor)
H. Mieloma Múltiple
No se recomienda postergar el tratamiento de inducción en los casos de emergencia oncológica o mieloma múltiple sintomático. (Fuerte en contra)
Se recomienda esquemas de inducción basados en tripletas, principalmente de administración oral (preferido en no candidatos a TPH) y por un periodo de 6 a 12 ciclos. (Fuerte a favor)
Se recomienda administrar bortezomib semanalmente y reducir la dosis de dexametasona a 20 mg semanales. (Fuerte a favor)
No se recomienda tratar las recaídas bioquímicas; sin embargo, deben tener un seguimiento cercano. (Fuerte en contra)
Se recomienda suspender temporalmente el fármaco de administración endovenosa y continuar con los de administración oral en pacientes con enfermedad recurrente o refractaria que hayan alcanzado respuesta parcial. (Fuerte a favor)
Se recomienda espaciar la administración de bifosfonato (cada 3 meses). (Fuerte a favor)
I. Síndrome Mielodisplásico
Se recomienda terapia transfusional de paquete globular o plaquetas por aféresis restrictivo en los pacientes de bajo riesgo (puntuación IPSS-R <3,5). (Fuerte a favor)
Se recomienda el uso de agentes estimulantes de la eritropoyesis (eritropoyetina EPO). (Fuerte a favor)
Se recomienda continuar la terapia con un agente hipometilantes (azacitidina o decitabina) sin demora y sin ajuste de dosis, en los pacientes de alto riesgo (puntuación IPSS-R de >3,5). (Fuerte a favor)
Se sugiere continuar recibiendo lenalidomida, de preferencia cada 56 días en vez de cada 28 días con controles hematológicos mensuales por telemedicina en pacientes con SMD del (5q). (Débil a favor)
Recomendaciones de manejo en trasplante de médula ósea
Respecto a la decisión de brindar tratamiento de trasplante de médula ósea, este debe realizar priorizando el riesgo beneficio de administrar el procedimiento.
Se recomienda evaluar los niveles de prioridad para realizar TPH, propuestos por la guía NICE (Material suplementario). (Fuerte a favor)
Se recomienda el muestreo de SARS- COV-2 en pacientes asintomáticos antes del inicio del acondicionamiento/ ingreso hospitalario. (Fuerte a favor)
Se recomienda a los pacientes que por al menos 2 semanas previas al procedimiento de TPH, guardar las medidas extremas de aislamiento y cuarentena. (Fuerte a favor)
En pacientes que serán sometidos a TPH y que presenten síntomas respiratorios con o sin fiebre asociada debe tener prueba SARS-COV-2 y de ser positivo se recomienda posponer el procedimiento hasta su negativización (3 pruebas moleculares negativos separados por al menos 1 semana) en aquellos que requieran trasplante urgente o posponerse hasta 3 meses en pacientes con enfermedad oncológica de bajo riesgo. (Fuerte a favor)
Se recomienda uso de factor estimulante de colonias y plerixafor para la movilización de células progenitoras hematopoyéticas en caso de TPH autólogo. (Fuerte a favor)
Recomendaciones para reinicio de tratamiento oncológico en pacientes previamente infectados
Se recomienda que para el reinicio del tratamiento oncológico no urgente en pacientes con COVID-19, estos deben encontrarse asintomáticos por 72 horas (sin fiebre y sin requerimiento de medicamentos), debiendo haber pasado al menos 14 dias desde el inicio de los mismos y contar dos pruebas negativas sucesivas de SARS-CoV-2 (prueba molecular) separadas por 1 semana. (Fuerte a favor)
Se recomienda que para el reinicio del tratamiento oncológico urgente en pacientes con COVID-19, estos deben encontrarse asintomáticos, debiendo haber pasado al menos 14 dias desde el inicio de los mismos y contar con una prueba negativa SARS-CoV-2 (prueba molecular). (Fuerte a favor)
Si no hubiera disponibilidad de pruebas, el tratamiento debe reanudarse a discreción del médico tratante y/o las políticas de control de infecciones del centro de atención/establecimiento hospitalario.
CONCLUSIONES
El manejo de las neoplasias oncohematológicas en el contexto de la pandemia COVID-19 resulta un desafío. Por ello, es importante que los profesionales de salud trabajen en forma cautelosa con el objetivo de reducir el riesgo de transmisión viral, a través de estrategias que limiten el contacto hospitalario; sin dejar de administrar el tratamiento requerido de forma que se trate de disminuir los efectos secundarios y complicaciones por la enfermedad, sin que esto comprometa la eficacia del tratamiento. Debe tomarse en cuenta siempre el consentimiento informado del paciente y el enfoque de manejo multidisciplinario.