INTRODUCCIÓN
La multirresistencia bacteriana es un problema de salud, debido a la alta mortalidad relacionada a su exposición y a la falta de opciones terapéuticas 1. Estudios previos han demostrado que los efluentes hospitalarios contienen antibióticos y bacterias multirresistentes 2 , 3, especialmente las enterobacterias que son productoras de betalactamasas con capacidad de hidrolizar penicilinas, cefalosporinas, monobactámicos, carbapenemes e inhibidores de betalactamasas 4. En ese sentido, los efluentes hospitalarios son un gran reservorio de bacterias con resistencia a los antimicrobianos.
A diferencia de otros países, donde los efluentes hospitalarios tienen un tratamiento especializado 5, en el Perú solo cinco centros hospitalarios tienen tratamiento de sus residuos sólidos, mas no de líquidos 6. Por lo general, los efluentes hospitalarios desembocan directamente en ríos cercanos en donde las personas se contaminan al utilizar estas aguas para lavar su ropa o para su aseo personal 7.
Por tal motivo, el objetivo de esta investigación fue determinar la presencia de bacterias productoras de betalactamasas de espectro extendido (BLEE) y carbapenemasas en los efluentes hospitalarios de dos hospitales de Lima y caracterizar su perfil de resistencia, a fin de generar evidencia que sirva para tomar medidas de control y bioseguridad.
MENSAJES CLAVE
Motivación para realizar el estudio: La falta de tratamiento de los efluentes hospitalarios con antibióticos y con bacterias multirresistentes podría ser un problema de salud pública.
Principales hallazgos: Las enterobacterias y bacterias gramnegativas aisladas presentaron multirresistencia. Se halló la presencia de genes BLEE (bla TEM) y carbapenemasas (bla KPC e bla IMP) en los efluentes de hospitales de nivel II y III de Lima.
Implicancias: La alta presencia de enterobacterias y bacterias gramnegativas multirresistentes productoras de genes bla TEM, bla KPC y bla IMP en los efluentes hospitalarios es alarmante y debe llevar a implementar sistemas de tratamiento de las aguas residuales antes de ser vertidas al sistema de alcantarillado.
EL ESTUDIO
El estudio fue de tipo transversal descriptivo y se realizó en el Laboratorio de Investigación en Biología Molecular de la Universidad Peruana Unión (LIBM−UPeU). Las muestras de los efluentes hospitalarios se obtuvieron de dos hospitales de Lima. El Hospital de Huaycán de nivel II, ubicado en el distrito de Ate cuenta con servicios de emergencia y hospitalización y atiende alrededor de 647 000 personas 8. El Hospital Hipólito Unanue de nivel III ubicado en el distrito de El Agustino cuenta con los servicios de consulta externa, emergencia, hospitalización y centro quirúrgico; y durante el 2018 se han realizado alrededor de 200 000 atenciones médicas 9.
Se recolectaron muestras de efluentes de aguas residuales antes de su vertimiento al sistema de alcantarillado, durante los meses de junio y julio del 2019. Se obtuvieron dos muestras en frascos estériles de 100 ml por cada hospital con una diferencia de 30 minutos entre ambas tomas en un mismo punto. Posteriormente, fueron transportadas en cadena fría (2-8 °C) hasta el laboratorio. Las muestras recolectadas fueron diluidas con agua destilada (dilución 1:50) y se inoculó 1 ml por triplicado en medios selectivos para bacterias con fenotipo resistentes a penicilinas, cefalosporinas de amplio espectro de tercera generación y monobactámicos (medio, CHROMagar ESBL) y en medios selectivos para bacterias con fenotipo resistentes a carbapenemasas (medio, CHROMagar mSupercarba), según las instrucciones del fabricante 10. Luego, se resembraron las colonias en agar MacConkey, cuatro cepas por placa y se dejó incubar a 37 °C por 24 horas. Esto se realizó con la finalidad de aislar las colonias y realizar su respectiva identificación.
La identificación y perfil de susceptibilidad se realizó mediante el uso del sistema automatizado MicroScan® (AutoScan-4) y el uso de paneles para bacterias gramnegativas (Dade MicroScan®) , siguiendo indicaciones del fabricante 10. Se utilizaron 18 antimicrobianos para cada cepa. Los valores de la concentración mínima inhibitoria (CMI) fueron utilizados para interpretar el perfil de resistencia antibiótica según los puntos de corte recomendados por la Clinical and Laboratory Standards Institute 2020 11. La multirresistencia fue definida según la detección de un fenotipo resistente, al menos, a un antimicrobiano en tres o más familias 12.
La extracción del ADN se realizó por el método basado en columnas de silicagel específico para bacterias con el kit innuPREP Bacteria DNA (Analytikjena, Alemania), siguiendo el protocolo de fabricante 13. El ADN aislado se almacenó a -20 °C hasta la amplificación de cada gen por PCR convencional. Para la detección de genes BLEE (bla CTX-M, bla SHV, bla TEM, bla PER) y carbapenemasas (bla KPC, bla NDM, bla VIM, bla IMP) se utilizó la PCR convencional, en un termociclador de punto final (Bio-Rad, EUA) 14 , 15. Los cebadores utilizados para este fin se detallan en el Tabla 1. Los productos de amplificación se visualizaron por electroforesis en geles de agarosa al 2% a 120v por 55 minutos, según protocolo estandarizado en el LIBM−UPeU.
Tabla 1 Cebadores utilizados para la detección de genes de resistencia BLEE y carbapenemasas.
| Genes | Amplicón (pb) | Cebador | Secuencia |
|---|---|---|---|
| bla CTX-M (14) | 544 | CTX/F CTX/R | TTTGCGATGTGCAGTACCAGTAA CGATATCGTTGGTGGTGCCAT |
| bla TEM (14) | 931 | TEM/F TEM/R | TCCGCTCATGAGACAATAACC TTGGTCTGACAGTTACCAATGC |
| bla SHV (14) | 868 | SHV/F SHV/R | TGGTTATGCGTTATATTCGCC GGTTAGCGTTGCCAGTGCT |
| bla PER (14) | 927 | PER/F PER/R | ATGAATGTCATCACAAAATG TCAATCCGGACTCACT |
| bla KPC (15) | 916 | KPC/F KPC/R | AACAAGGAATATCGTTGATG AGATGATTTTCAGAGCCTTA |
| bla NDM (15) | 512 | NDM/F NDM/R | AGCACACTTCCTATCTCGAC GGCGTAGTGCTCAGTGTC |
| bla VIM (15) | 261 | VIM/F VIM/R | AGTGGTGAGTATCCGACAG ATGAAAGTGCGTGGAGAC |
| bla IMP (15) | 404 | IMP/F IMP/R | GGYGTTTWTGTTCATACWTCKTTYGA GGYARCCAAACCACTASGTTATCT |
F: Forward, R: Reverse; CTX-M: cefotaximasas; TEM: temoniera; SHV: sulfhidrilo variable; KPC: Klebsiella pneumoniae carbapenemasa; NDM: New Delhi metalo β-lactamasa; IMP: Imipenemasa metalo β-lactamasa; VIM: codificado-integrón Verona metalo β-lactamasa; pb: pares de bases; bla: genes beta-lactamasas.
Los resultados se procesaron con el software Labpro y se exportaron al programa Microsoft Excel en donde posteriormente se analizaron. Se obtuvo el número de aislados identificados según hospital. Se elaboró un mapa de calor con el perfil de resistencia antibiótica de las bacterias aisladas para cada hospital y el perfil de genes bla 11.
El estudio se clasificó como una investigación sin riesgo y no requirió consentimiento informado. El manejo de los datos se realizó con estrictos parámetros de confidencialidad. Esta investigación fue evaluada y aprobada por el Comité de Ética de la Universidad Peruana Unión.
HALLAZGOS
Se aislaron 32 cepas del filo Proteobacteria; en el hospital de nivel II y III se aislaron 14 (43,8%) y 18 (56,2%), respectivamente. En el hospital de nivel II, fueron identificadas 8 (57,1%) enterobacterias y 6 (42,9%) bacterias gramnegativas; y en el hospital de nivel III fueron identificadas 12 (66,7%) enterobacterias y 6 (33,3%) bacterias gramnegativas (Tabla 2). En total se identificaron 20 (62,5%) enterobacterias; las más frecuentes fueron Enterobacter cloacae (6/20; 30%), Escherichia coli (5/20; 25%) y Citrobacter freundii complex (4/20; 20%).
Tabla 2 Número y frecuencia de especies aisladas en efluentes de dos hospitales de Lima, según nivel de atención.
| Especies bacterianas (n=32) | Hospital de nivel II | Hospital de nivel III | ||
|---|---|---|---|---|
| n=14 | % | n=18 | % | |
| Enterobacterias | 8 | 57,1 | 12 | 66,7 |
| Citrobacter freundii complex | 3 | 21,4 | 1 | 5,6 |
| Enterobacter cloacae | SA | 0,0 | 6 | 33,3 |
| Enterobacter asburiae | 1 | 7,1 | SA | 0,0 |
| Escherichia coli | 3 | 21,4 | 2 | 11,1 |
| Escherichia vulneris | SA | 0,0 | 1 | 5,6 |
| Klebsiella oxytoca | 1 | 7,1 | 2 | 11,1 |
| Gramnegativos | 6 | 42,9 | 6 | 33,3 |
| Achromobacter xylosoxidans | SA | 0,0 | 1 | 5,6 |
| Aeromonas hydrophila | 1 | 7,1 | SA | 0,0 |
| Pseudomonas aeruginosa | 1 | 7,1 | 1 | 5,6 |
| Pseudomonas spp. | 1 | 7,1 | SA | 0,0 |
| Vibrio fluvialis | 2 | 14,3 | 3 | 16,7 |
| Yersinia enterocolitica | 1 | 7,1 | 1 | 5,6 |
SA: sin aislado bacteriano.
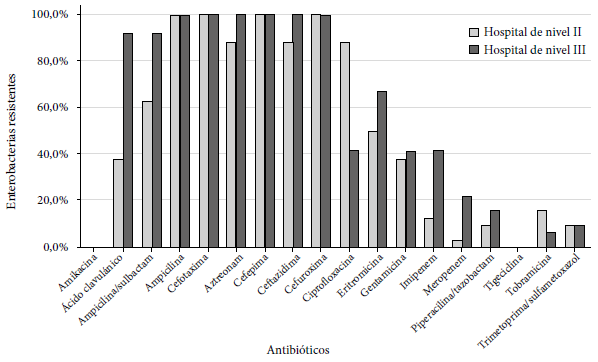
Con respecto al fenotipo de resistencia, el 100% de los aislados de ambos hospitales presentó multirresistencia, incluyendo resistencia a betalactámicos, ciprofloxacino, trimetoprima/sulfametoxazol, eritromicina, tigeciclina y una Pseudomonas aeruginosa resistente a la amikacina (Figura 1). El perfil de resistencia antibiótica en enterobacterias (8/20) aisladas del hospital de nivel II fue amikacina (0,0%), ácido clavulánico (37,5%), ampicilina/sulbactam (62,5%), ampicilina (100,0%), aztreonam (100,0%), cefepima (87,5%), cefotaxima (100,0%), ceftazidima (87,5%), cefuroxima (100,0%), ciprofloxacina (87,5%), eritromicina (50,0%), gentamicina (37,5%), imipenem (12,5%), meropenem (3,1%), piperacilina/tazobactam (9,4%), tigeciclina (0,0%), tobramicina (15,6%), trimetoprima/sulfametoxazol (9,4%).
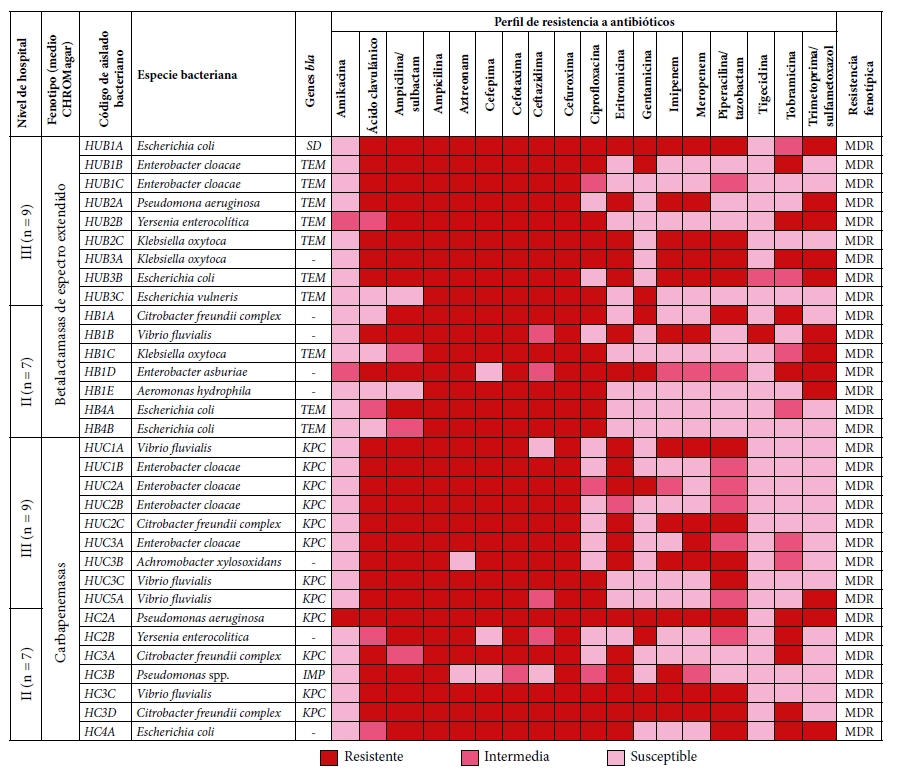
Figura 1 Perfil de resistencia a antibióticos según fenotipo, resistencia fenotípica y genes betalactamasas (BLEE y carbapenemasas) en enterobacterias y bacterias gramnegativas, de dos hospitales de Lima.
Mientras que el perfil de resistencia antibiótica en enterobacterias (12/20) del hospital de nivel III fue: amikacina (0,0%), ácido clavulánico (91,7%), ampicilina/sulbactam (91,7%), ampicilina (100,0%), aztreonam (100,0%), cefepima (100,0%), cefotaxima (100,0%), ceftazidima (100,0%), cefuroxima (100,0%), ciprofloxacina (41,7%), eritromicina (66,7%), gentamicina (41,7%), imipenem (41,7%), meropenem (21,9%), piperacilina/tazobactam (15,6%), tigeciclina (0,0%), tobramicina (6,3%), trimetoprima/sulfametoxazol (9,4%) (Figura 2).
Los genes detectados en el hospital de nivel II fueron en un 21,4% (3/14, aislados) para bla TEM: Escherichia coli (n = 2) y Klebsiella oxytoca (n = 1); para el gen bla KPC en un 28,6% (4/14, aislados): Citrobacter freundii complex (n = 2), Pseudomonas aeruginosa (n=1) y Vibrio fluvialis (n = 1); y un 7,1% (1/14, aislados) para el gen bla IMP: Pseudomonas spp. Mientras que los genes identificados en el hospital de nivel III fueron en un 38,9% (7/18, aislados) para bla TEM: Enterobacter cloacae (n = 2), Pseudomonas aeruginosa (n = 1), Yersinia enterocolitica (n = 1), Klebsiella oxytoca (n = 1), Escherichia coli (n = 1) y Escherichia vulneris (n=1); para el gen bla KPC en un 44,4% (8/18, aislados): Enterobacter cloacae (n = 4), Vibrio fluvialis (n = 3) y Citrobacter freundii complex (n = 1). Del total de aislados productores de BLEE no se detectó la presencia de genes bla CTX-M, bla SHV y bla PER; asimismo, de todos los aislados productores de carbapenemasas tampoco se detectaron los genes bla NDM ni bla VIM (Figura 1).
DISCUSIÓN
En el presente estudio, se observó que todas las enterobacterias y bacterias gramnegativas aisladas son multirresistentes. La amikacina y la tigeciclina fueron los antibióticos más sensibles, mientras que el 70% a 100% de los aislados fueron resistentes a las ampicilinas, cefalosporinas, monobactámicos y carbapenémicos. Se encontraron genes BLEE (bla TEM) y carbapenemasas (bla KPC y bla IMP) en los hospitales nivel II y nivel III, siendo mayor la frecuencia en este último.
Con respecto al perfil de resistencia, todas las enterobacterias y bacterias gramnegativas presentaron resistencia a los antibióticos betalactámicos, con multirresistencia en el 100% de los aislados. Esto difiere de lo descrito en un hospital de Brasil, en donde la multirresistencia fue del 33,3%, con un 38,0% de resistencia a la cefoxitina; 27,0% a la ceftazidima; 22,0% a cefepima, 13,0% al imipenem, 11,0% al meropenem y 44,0% al aztreonam 16. También difiere de otro estudio en China, donde se registró un 85,5% de multirresistencia, con un 77,4% de resistencia a la trimetoprima/sulfametoxazol; 66,1% a la amoxicilina/ácido clavulánico; 61,3% a la cefoxitina y 61,3% a la ciprofloxacina 17. Los resultados del presente estudio muestran resistencias mayores, con la excepción de que en el hospital de nivel II se halló solo un 3,1% de resistencia al meropenem. Una posible explicación sería la carencia de un sistema de tratamiento de residuos líquidos en los hospitales evaluados. Este problema se podría presentar en otros hospitales del Perú, en donde no se tratan los residuos líquidos, lo que podría ser perjudicial para la salud de la población que utiliza las aguas de los ríos para su aseo y para la agricultura.
Por otro lado, se detectaron genes resistentes a BLEE en un 21,4% y 38,9% para los hospitales de nivel II y III, respectivamente, predominando en ambos el gen bla TEM en bacterias como Escherichia coli y Klebsiella oxytoca. Asimismo, en un estudio realizado en Brasil se detectó la presencia de genes BLEE en un 35%, sin embargo, el gen bla CTX predominó en bacterias como Escherichia coli, Klebsiella pneumoniae y Hafnia alvei. Esta diferencia podría deberse a que los perfiles de susceptibilidad encontrados son distintos cuando hay predominancia del gen bla CTX, ya que existe resistencia elevada a la gentamicina, trimetoprima/sulfametoxazol y ciprofloxacina, lo que ocurre principalmente por el mecanismo de transmisión de plásmidos en estas bacterias 16. En cuanto a los aislados de genes asociados a carbapenémicos, se detectaron casi en un 28,6% y 44,4% para los hospitales de nivel II y III, respectivamente, predominando en ambos el gen bla KPC. En el estudio reportado en Brasil se detectó también la presencia del gen bla KPC asociado a BLEE 16. Por otro lado, en un hospital universitario de Suiza se encontró la presencia del gen OXA-48 asociado a Escherichia coli y Citrobacter freundii 18. Sin embargo, en nuestro estudio se resalta la presencia del gen bla IMP asociado a Pseudomonas spp.
Se encontró una mayor cantidad de enterobacterias multirresistentes en el hospital de nivel III, lo que podría deberse a la alta demanda de atenciones para una población de más de dos millones de habitantes de los distritos del centro y este de Lima 19. En cambio, el hospital de nivel II que ofrece sus servicios a una población de aproximadamente 200 000 habitantes 20, y que tiene menos especialidades, presentó una menor carga de enterobacterias.
Como limitación del estudio se debe mencionar que solo se tuvo acceso a un punto de muestreo de los efluentes hospitalarios, se debió considerar dos puntos de muestreo más, correspondientes a puntos donde las aguas residuales urbanas se mezclan con el efluente hospitalario y las aguas residuales urbanas ya mezcladas con los efluentes hospitalarios del alcantarillado público 17. Asimismo, los resultados no podrían ser extrapolables a hospitales de otros niveles de atención y de otras provincias del Perú. Sin embargo, según la revisión realizada, este sería el primer estudio que identifica el fenotipo y los genes de resistencia de enterobacterias provenientes de efluentes de dos hospitales peruanos.
En conclusión, se halló multirresistencia fenotípica en todos los aislados. Asimismo, se encontró una resistencia genotípica a genes BLEE (bla TEM) y carbapenemasas (bla KPC y bla IMP), con mayor presencia en el hospital de nivel III. Se recomienda realizar más estudios sobre multirresistencia bacteriana en aguas residuales de efluentes hospitalarios en hospitales de diferentes niveles (I, II, III y IV) del Perú para revelar la calidad microbiológica de los efluentes hospitalarios. Asimismo, se recomienda implementar sistemas de tratamiento de las aguas residuales hospitalarias.











 texto en
texto en