Señor editor,
En el Perú, la infección por COVID-19 ha evolucionado rápidamente, reportándose hasta la fecha más de 507 mil casos confirmados y más de 25 mil fallecidos. El departamento de Loreto es uno de los departamentos con más casos 1. A los 100 días del estado de emergencia 1867 médicos han sido infectados por el SARS-CoV-2 y la cifra de médicos fallecidos en todo el país aumenta cada día, siendo Loreto el segundo departamento con más alta mortalidad médica (19 fallecidos) 2.
Desde el inicio de la pandemia, el personal del Hospital Regional de Loreto «Felipe Arriola Iglesias» (HRL) ha laborado arduamente por su población. Con el objetivo de medir la seroprevalencia de infección a través de pruebas serológicas rápidas para COVID-19, se realizó un estudio transversal en 1147 (95% del total) trabajadores del HRL. Se contó con el consentimiento informado para la toma de las pruebas y no se obtuvo la aprobación de un comité de ética ya que fue una necesidad laboral brindar esta intervención a los trabajadores en vista del aumento de casos y atenciones a pacientes con COVID-19. El estudio inició el 19 de mayo y terminó el 6 de junio, incluyendo a médicos (154), enfermeras (241), obstetras (56), técnicos en enfermería (238), entre otros. Se encontró un total de 669 (58,3%) trabajadores positivos; el administrativo, auxiliar en farmacia y servicios generales fueron los que más alta tasa de ataque presentaron; el personal administrativo (98,9%) fue el grupo laboral más desprotegido probablemente por la falta de equipos de protección personal (EPP) y la sobresaturación de pacientes infectados con COVID-19 en todos los servicios y ambientes del HRL (Tabla 1). Los pacientes hospitalizados con manifestaciones respiratorias producen aerosoles que propagan al SARS-CoV-2 de 2 a 4,8 metros de distancia, por lo cual, los ambientes hospitalarios de pacientes con COVID-19 se convierten en áreas de alta carga viral 3. Otra de las áreas que reporta un alto porcentaje de infectados es la de diagnóstico por imágenes (81,2%); teniendo en cuenta que las pruebas de laboratorio para COVID-19 en el HRL fueron escasas una de las herramientas para plantear el diagnóstico presuntivo fue la tomografía de tórax, esto contribuyó al alto flujo de pacientes sintomáticos sospechoso de COVID-19 en dicho servicio que aunado a la poca ventilación e insuficientes EPP, incrementó el número de infectados. Comentario aparte merecen los estudiantes de ciencias de la salud por su alta tasa infectados (54,5%) y tasa de letalidad (16,6%), fueron la población más desprotegida por no contar con un contrato, sueldo y ni un seguro de salud ante cualquier complicación.
Tabla 1 Trabajadores según grupo laboral y área de trabajo incluidos en el estudio de seroprevalencia entre el 19 de mayo y 6 de junio de 2020 en el Hospital Regional de Loreto, Iquitos, Perú.
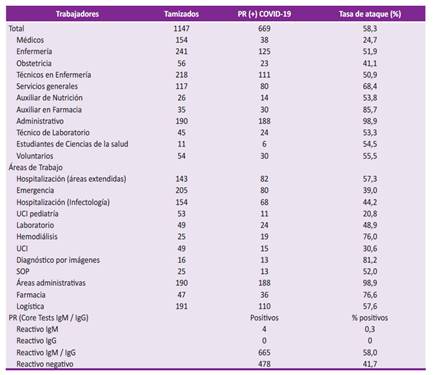
PR: prueba rápida; UCI: unidad de cuidados intensivos; SOP: sala de operaciones; Ig: inmunoglobulinas.
Cabe indicar que el estudio fue realizado en trabajadores con más de tres semanas de inicio de síntomas o contacto positivo (asintomáticos), por lo que presumimos una alta sensibilidad de la prueba serológica para evaluar prevalencia COVID-19 (entre 69,9% y 98,9%). Además, otras pruebas o exámenes que no se incluyeron en este reporte como la prueba molecular para COVID-19 y tomografía de tórax compatible con infección por COVID-19, podrían haber aumentado el porcentaje de detectados; todo ello hace alta la sospecha que el porcentaje de infectados por COVID-19 en trabajadores fue mucho mayor que el descrito 4,5.
La prevalencia de este estudio corresponde a la más alta encontrada a nivel mundial (58,3%) en trabajadores de salud a diferencia de otros hospitales como en Alemania (1,6%), Estados Unidos (1,5%) y Holanda (6%); que a pesar de haber reportado altas tasas de prevalencia poblacional a nivel mundial por infección por COVID-19 han tenido a lo largo de los años un sistema de salud con mayor inversión en todos los niveles de atención e implementación adecuada de bioseguridad en áreas críticas; en contraste con hospitales en países de América Latina como Brasil (16,1%)o nuestro reporte que informan mayor prevalencia presumiblemente por la menor inversión en salud que ha existido en nuestra región especialmente en nuestro país por décadas 6,7.
El grado de exposición de cada trabajador al SARS-CoV-2 es determinante en su evolución, la alta carga viral a la cual son expuestos podría explicar su alta infectividad, la morbilidad y mortalidad. Existe una diferencia significativa en la probabilidad de supervivencia entre aquellos con alta carga viral y aquellos con baja carga viral 8. Debido a ello los médicos y enfermeras del HRL fueron los grupos de profesionales de salud que más se hospitalizaron y fallecieron según los registros del hospital (fallecieron siete médicos y tres enfermeras, tasa de letalidad de 18,4% y 2,4% respectivamente hasta el cierre de este estudio). Utilizar los EPP en todos los trabajadores de salud tiene un impacto directo en su transmisión, pero su uso es vital e indispensable en zonas de muy alta exposición como en médicos y enfermeras en áreas COVID-19, unidades de cuidados intensivos o trauma shock.
Otra observación importante es que 403 trabajadores (60,2% de los reactivos a COVID-19) tuvieron síntomas compatibles con COVID-19 hace más de un mes del estudio, por ello la negativización del IgM no debe ser criterio requerido para reinserción laboral, por la demora de su descenso (665/669). Es así que el criterio clínico desde el inicio de síntomas debe primar para su evolución y alta epidemiológica. No se recomienda realizar pruebas rápidas serológicas de rutina para seguimiento de pacientes luego del diagnóstico confirmado de COVID-19, salvo para estudios de prevalencia poblacional, útiles para entender el comportamiento epidemiológico de la enfermedad en la población aun susceptible 9.
Es importante crear o activar al equipo de seguridad y salud en el trabajo COVID-19 en los hospitales con evaluaciones clínicas periódicas como estrategia principal de búsqueda de casos, búsqueda de sintomáticos por grupos de exposición laboral y en personal con COVID-19 positivo se debe realizar un seguimiento clínico desde el inicio de síntomas (énfasis en el control de saturación de oxígeno) y cuarentena efectiva 10. Los EPP son un punto muy importante e indispensable para los trabajadores de salud, su déficit desencadenaría en un contagio masivo y una afectación de los recursos humanos como sucedió en el HRL. Se espera profundizar este estudio en una siguiente publicación detallando el espectro clínico, prueba molecular, estudios de imágenes y posibilidad de evaluar la reacción cruzada en la prueba serológica por otras patologías o condiciones propias.















