INTRODUCCIÓN
La enfermedad de Kawasaki (EK) es una vasculitis sistémica de vasos de pequeño-mediano calibre y afecta frecuentemente a los niños menores de cincos años. La EK es considerada la principal causa de cardiopatía adquirida en los niños 1, se caracteriza por ser un síndrome febril autolimitado de al menos cinco días de duración que incluyen cuatro de cinco características clínicas como cambios en la mucosa oral (eritema de labios, lengua papilada o en fresa), inyección conjuntival, rash maculopapular, eritema y edema de manos y pies (fase aguda) o descamación periungueal (fase subaguda) y linfoadenopatía cervical unilateral 1.
La EK es más frecuente en países asiáticos como Japón (incidencia de 371 casos/100 000 niños menores de cinco años) 2; mientras que, en el resto de países la incidencia es menor como Inglaterra, Australia y Estados Unidos con 8,4, 14,3 y 22 casos/100 000 niños menores de cinco años 3-5. Estas diferencias se deberían a una posible predisposición genética en japoneses y sus descendientes 1. En Latinoamérica, existen pocos reportes epidemiológicos de esta enfermedad 6. En Panamá la incidencia fue de 2 casos/100 000 niños menores de 15 años 7, y en Chile, 8,5 casos/100 000 niños menores de cinco años 8.
En Perú, la EK está incluida dentro de las enfermedades raras o huérfanas por su baja frecuencia; la etiología aún no está definida y tiene un alto riesgo de complicaciones cardiovasculares 9. Durante la pandemia esta enfermedad tuvo mayor importancia debido a su similitud clínica con el síndrome inflamatorio multisistémico asociado a COVID-19 10, en esta última condición el tratamiento más utilizado en Perú es la inmunoglobulina, similar que en la EK.
Se ha reportado un incremento de atenciones de pacientes con esta enfermedad entre los años 2010 al 2019 en Perú 11; sin embargo, no se ha descrito su comportamiento epidemiológico ni estacionalidad, por lo que el objetivo del estudio fue describir las características, estacionalidad y tendencia de las hospitalizaciones por EK en niños de Perú, entre los años 2015 al 2019.
MÉTODOS
Diseño y población
Realizamos un estudio de análisis secundario con datos de pacientes hospitalizados en instituciones de salud de Perú, entre los años 2015 al 2019. Obtuvimos datos del registro de hospitalizaciones por EK (CIE 10: M30.3) de la Superintendencia Nacional de Salud (SUSALUD) 12. La SUSALUD registra información general del sistema de salud peruano que incluye el Ministerio de Salud de Perú (MINSA), Direcciones Regionales de Salud (DIRESA), Seguridad Social (EsSalud), Fuerzas Armadas, Servicios de Salud de la Policía y el sector privado 12. Fueron seleccionados los datos de los años 2015 al 2019, debido a que a partir del 2020 apareció una nueva enfermedad denominada síndrome inflamatorio multisistémico asociada a la pandemia por COVID-19 10; cuyos casos podrían haber sido registrados con el mismo CIE 10, por su similitud clínica y de tratamiento. Esta decisión buscó no sobreestimar el registro de la EK a partir de ese año.
Variables de estudio
Describimos las variables edad, sexo, procedencia, estaciones, institución de salud y año de registro. El sexo y grupo de edad fue distribuido en menores de 1 año, 1 a 4 años, 5 a 9 años y 10 a 14 años, debido a la distribución establecida en la base de datos de SUSALUD. Asimismo, se calculó la incidencia acumulada como el cociente entre el número de hospitalizaciones registrados por año y la población de niños menores de cinco años por cada año para Perú y Lima 13. Se consideró el número de hospitalizaciones como una aproximación al número de casos incidentes, porque la EK requiere hospitalización para recibir el tratamiento (inmunoglobulina) y es poco probable una re-hospitalización por esta enfermedad.
Análisis estadístico
Dos investigadores se encargaron de extraer los datos de SUSALUD en el programa Microsoft Excel(r) (Versión 2016, para Windows). Posteriormente ingresamos los datos en el programa STATA v.14 (College Station, TX: StataCorp LLC) para su análisis. Las variables categóricas se describieron en frecuencias absolutas y relativas.
Aspectos éticos
El presente estudio fue un análisis secundario de datos de una base de acceso público y disponible en el portal web de SUSALUD 12, debido a que fueron base sin datos personales no hubo riesgo de identificar a los participantes.
RESULTADOS
De 2015 al 2019, registramos 297 hospitalizaciones por la EK en instituciones de salud de Perú. El 59,9% fueron varones. Hubo mayor registro en menores de cinco años y el 16,2% fue en menores de un año. Según el lugar del registro, la región de la costa tuvo mayor hospitalización con 268 (90,3%) casos, 202 en los departamentos de Lima, 21 en Lambayeque, 17 en Piura, 12 en Callao, 11 en La Libertad, tres en Ica y dos casos en Tacna. La sierra tuvo 20 (6,7%) casos, nueve en Arequipa, cinco en Junín, tres en Cusco, y Apurímac, Cajamarca y Puno, con un caso respectivamente. De la región de la selva, solo dos departamentos registraron hospitalizaciones, Loreto y San Martin, con ocho y un caso respectivamente (Tabla 1).
Tabla 1 Características de las hospitalizaciones por enfermedad de Kawasaki en niños de Perú, 2015-2019.
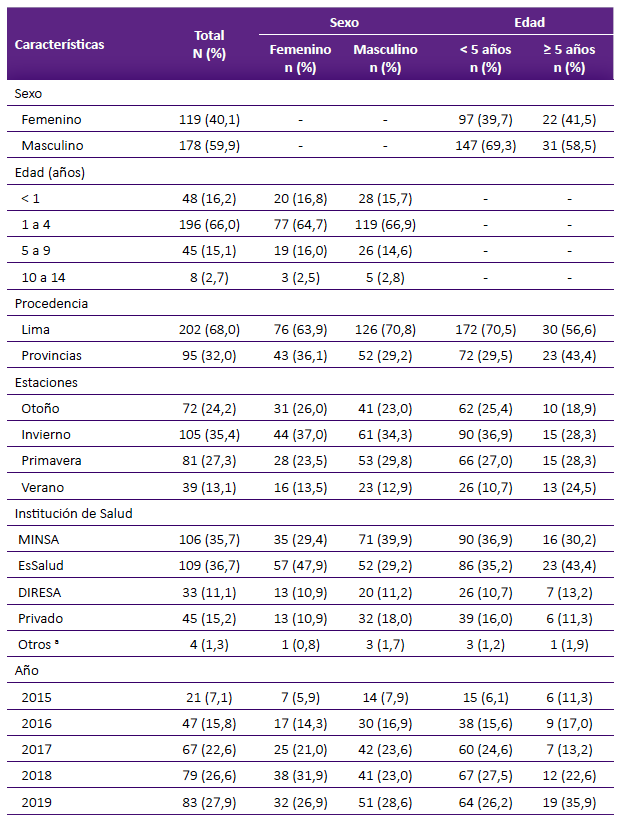
a Sanidad de la Policía Nacional del Perú; Sanidad de la Marina de Guerra del Perú. MINSA: Ministerio de Salud de Perú. DIRESA: Direcciones Regionales de Salud. EsSalud: Seguridad Social de Perú.
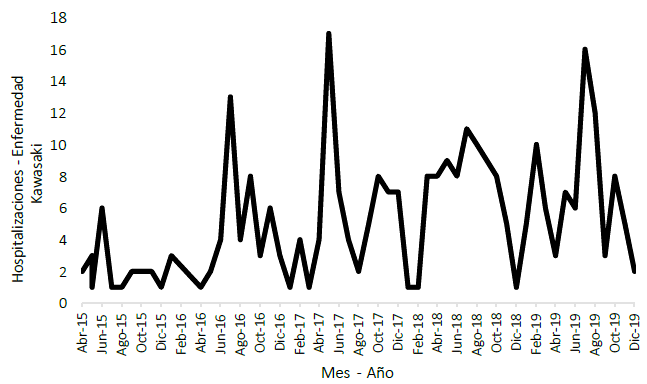
La estación donde se registró más hospitalizaciones fue invierno y primavera. Los meses con mayor registro por año fueron junio (seis casos, 2015), julio (13 casos, 2016), mayo (17 casos, 2017), julio-agosto (11 y 10 casos, 2018) y julio-agosto (16 y 12 casos, 2019) (Figura 1). EsSalud registró 109 (36,7%) hospitalizaciones, con mayor frecuencia en el Hospital Nacional Edgardo Rebagliati Martins (Lima, 33 casos, 11,1%), Hospital Nacional Guillermo Almenara Irigoyen (Lima, 14 casos, 4,7%) y Hospital Nacional Almanzor Aguinaga Asenjo (Lambayeque, 12 casos, 4%). Del MINSA, las instituciones con mayor cantidad de hospitalizaciones fueron el Instituto Nacional de Salud del Niño-Breña (Lima, 88 casos, 29,6%), Hospital Nacional Cayetano Heredia (Lima, siete casos, 2,4%) e Instituto Nacional de Salud del Niño-San Borja (Lima, cuatro casos, 1,4%) (Tabla 1).
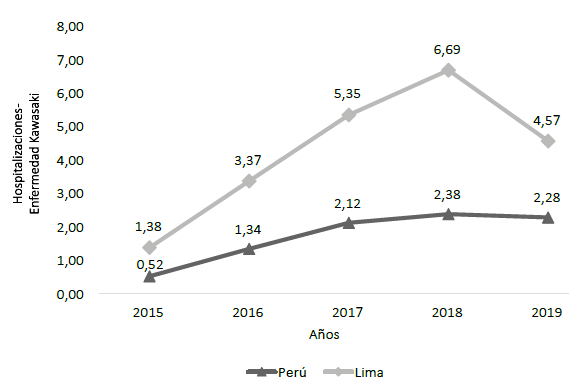
Figura 1 Tendencia del número de hospitalizaciones por enfermedad de Kawasaki en niños de Perú, según fecha de registro (periodo 2015-2019).
La incidencia de la EK en niños menores de cinco años se incrementó de 0,52 a 2,28 casos por 100 000 habitantes en Perú, y de 1,38 a 4,57 casos por 100 000 habitantes en Lima, en el periodo 20152019 (Figura 2).
DISCUSIÓN
En nuestro estudio se encontró que las hospitalizaciones por la EK en niños de Perú se han incrementado en el periodo 2015-2019, y fueron más frecuentes en niños menores de cinco años, en los departamentos de la costa, y en las estaciones de invierno y primavera.
Encontramos que el 82,2% fueron menores de cinco años, similar a reportes previos 2,3,4,5) y el 16,2% fue menor de un año, similar a reportes de Argentina (16,6%) 14, y Chile (25%) 15. El grupo con mayor dificultad en el diagnóstico es el menor de un año, especialmente, los menores de seis meses pues tienen mayor riesgo de presentar aneurismas coronarios 1,16. La incidencia por 100 000 niños menores de cinco años para el año 2019 fue de 2,28 casos para Perú y de 4,57 casos para Lima, similar a lo reportado en Panamá (2 casos/ 100 000 habitantes menores de 15 años) 7, o Chile (8,5 casos/100 000 habitantes menores de cinco años) 8. Los países asiáticos tienen mayor incidencia 2,17, a comparación de países de Europa y Norteamérica 3,4,5, posiblemente por la predisposición genética y mayor exposición a agentes del ambiente, virus entre otros 1. El incremento en las hospitalizaciones en Perú puede explicarse por un mejor reconocimiento de la enfermedad por el personal de salud como lo reportado en Chile 15.
La relación varón/mujer fue de 1,49 con tendencia similar para todos los grupos de edad, similar a reportes de Argentina con 1,76 14, Chile con 1,56 15 y Japón con 1,32 2. No está definido porque la EK afecta más a los varones; sin embargo, el sexo no parece influir en los resultados clínicos a comparación de la edad 1.
Los departamentos de la costa, como Lima y Lambayeque, tuvieron mayor registro en comparación con departamentos de la sierra o selva. Esto podría explicarse porque existe diferentes patrones estacionales en Perú, especialmente en la costa durante la estación de invierno; además, existen vientos troposféricos del desierto que podrían llevar algún agente en común (viral o ambiental) que favorecen el desarrollo de la enfermedad en esa región, como lo reportado en Chile 18.
Los meses de invierno y primavera fueron donde más hospitalizaciones se registraron. Se conoce que la EK es más frecuente en estas estaciones 1, por lo que se postula que estaría desencadenada por cuadros virales 1. En Chile, entre 2010 al 2017, se encontró una correlación ecológica entre la circulación de virus respiratorios como el virus sincitial respiratorio (VSR), influenza y metapneumovirus con las hospitalizaciones por EK 15. En Perú, no se ha determinado ello; sin embargo, un estudio epidemiológico de hospitalizaciones por VSR e influenza, en el periodo 2015-2021 encontró una mayor hospitalización en invierno, especialmente en la costa y en menores de cincos años 19. Estos hallazgos tendrían relación con nuestros resultados; sin embargo, se necesitan de más estudios para confirmarlo. También se reportaron casos en otras estaciones, similar a lo reportado en Argentina entre 2010 y 2013, donde las hospitalizaciones se dieron durante todo el año, aunque fueron más frecuentes en primavera e invierno 14. Por la pandemia por COVID-19, es probable que afrontemos otro nuevo escenario epidemiológico de circulación de virus, donde el corona-virus podría tener mayor implicancia en esta enfermedad 20, por lo que la vigilancia epidemiológica de la EK y la circulación de virus debería ser estudiada.
El Hospital Nacional Edgardo Rebagliati Martins (EsSalud) y el Instituto Nacional de Salud del Niño de Breña (MINSA) fueron las instituciones que más casos registraron. Esto se puede explicar porque el tratamiento de primera línea como la inmunoglobulina no está disponible en todas las instituciones de salud por ser un medicamento de costo elevado; a pesar de ello, su adquisición es factible pues es recomendado por guías internacionales 1, y porque está dentro del catálogo de medicamentos al ser una enfermedad rara en Perú 9.
El estudio de la EK es importante por las complicaciones cardiovasculares en caso no tratarse en los primeros días de la enfermedad, por ejemplo, aneurismas coronarios 1, por lo que la sospecha diagnóstica es fundamental para poder coordinar la adquisición del medicamento o referencia a estas instituciones de tercer nivel con experiencia en el manejo, especialmente en aquellos pacientes que no cumplen con todos los criterios diagnósticos, como los casos de EK incompletos, en los cuales se puede retrasar el inicio del tratamiento 1,16.
Son limitados los datos de países latinoamericanos sobre esta enfermedad, por eso nació la red de colaboración denominada REKAMLATINA (Red de Enfermedad de Kawasaki en América Latina) que integró a 20 países con el objetivo de caracterizar mejor esta enfermedad 6,16. Dentro de esa red, se encuentra el Perú; sin embargo, los resultados que brindan son generales para Latinoamérica y no explican el comportamiento epidemiológico para nuestro contexto.
Las principales limitaciones de nuestro estudio se deben a la base de datos utilizada, pues la unidad de análisis fueron las hospitalizaciones y no las características clínicas como la duración de la fiebre, inyección conjuntival, rash maculopapular, edema de manos y pies y la linfoadenopatía cervical unilateral, que serían relevantes para diferenciar entre la EK clásica, incompleta y atípica. Además, no se pudo obtener datos de las complicaciones como los aneurismas coronarios que se presentan en el 5% de pacientes tratados 1. Existe la posibilidad de un subregistro y sobrediagnóstico principalmente en los casos de EK incompleto y atípico; a pesar de ello, este reporte aporta a la epidemiología de esta enfermedad en nuestro país y Latinoamérica, donde la información es aún escaza 6.
En conclusión, entre el 2015 y 2019 la EK en Perú fue más frecuente en varones y en niños menores de cinco años, y con mayor registro de hospitalizaciones entre las estaciones de invierno y primavera. Se recomienda la realización de estudios con mayor detalle clínico y de tratamiento para un mejor conocimiento de esta enfermedad en la población peruana.