INTRODUCCIÓN
La incidencia de la meningitis neonatal (MN) en países desarrollados es reportada entre 0,2 y 0,5 por 1000 nacidos vivos; y varía entre 0,8 y 6,1 por 1000 nacidos vivos en países en desarrollo (1, 2). A través de los años, esta enfermedad persiste con una alta tasa de morbimortalidad, cuyo pronóstico dependerá del tipo de patógeno y del tratamiento oportuno 3). La meningitis presenta su mayor pico de incidencia durante la etapa neonatal, y suele originarse como consecuencia de una bacteriemia 4).
La etiología bacteriana es la más frecuente. No obstante, la prevalencia de estos gérmenes difiere del lugar de procedencia. En países desarrollados, las bacterias más frecuentes son el Streptococcus grupo B, la Escherichia coli y la Listeria monocytogenes; en países en desarrollo, como el Perú, varían según las regiones e incluso por centros hospitalarios 3-5).
Entre la variedad de otros gérmenes bacterianos, se describen los Streptococcus pneumoniae, Haemophilus influenzae, Neisseria meningitidis, Klebsiella spp., Enterobacter spp., Pseudomonas aeruginosa, Citrobacter spp. (en abscesos cerebrales), Serratia spp., Staphylococcus coagulasa-negativo y Staphylococcus aureus (en prematuros y neonatos de alto riesgo) (6, 7). En algunos países predominan las bacterias grampositivas; y en otros, las gramnegativas (8, 9).
La MN viral ocupa el segundo lugar en frecuencia, dentro de la cual destaca la familia Picornaviridae (enterovirus y parechovirus), meningitis que suele presentar evolución favorable y cuyas secuelas neurológicas a largo plazo son infrecuentes. Lo contrario sucede con la familia Herpesviridae, cuyos efectos son generalmente deletéreos 10).
Por otro lado, la MN fúngica se limita a infecciones por Candida albicans, Candida parapsilosis y Cryptococcus neoformans 11). Suele estar asociada a intervenciones invasivas en el neonato, como intubación y uso de catéteres, así como a estados de inmunosupresión neonatal. Si es tratada de manera oportuna, la mortalidad suele ser baja; sin embargo, el riesgo de morbilidad neurológica permanece elevado 12).
La MN se denomina temprana cuando se desarrolla en los primeros tres días de edad, y tardía cuando se desarrolla en mayores de tres días. En la forma temprana, la transmisión resulta ser vertical por los patógenos del tracto genitourinario materno; mientras que en la tardía se da por gérmenes del ambiente hospitalario o de la comunidad 7).
El presente estudio tiene como motivación revisar la bibliografía disponible sobre los microorganismos causantes de MN en nuestro país y describir sus hallazgos.
MATERIAL Y MÉTODOS
Se realizó una búsqueda bibliográfica en las bases de datos PubMed y SciELO, y en los repositorios virtuales de las facultades de Medicina Humana del Perú. Además, se consultó las páginas electrónicas del Instituto Nacional de Salud y de la Dirección de Epidemiología del Ministerio de Salud del Perú.
Los repositorios virtuales consultados de las universidades peruanas fueron de la Universidad Nacional Mayor de San Marcos (UNMSM), Universidad Peruana Cayetano Heredia (UPCH), Universidad Peruana de Ciencias Aplicadas (UPC), Universidad Científica del Sur (UCSUR), Universidad Nacional Pedro Ruiz Gallo (UNPRG), Universidad Nacional de Trujillo (UNT), Universidad Nacional San Antonio Abad del Cusco (UNSAAC), Universidad Nacional del Centro del Perú (UNCP), Universidad Peruana Unión (UPeU), Universidad Nacional San Agustín de Arequipa (UNSA), Universidad San Martín de Porres (USMP), Universidad Católica Santo Toribio de Mogrovejo (USAT), Universidad Ricardo Palma (URP), Universidad Nacional de Cajamarca (UNC), Universidad Andina de Cusco (UAC), Universidad Católica de Santa María (UCSM), Universidad Privada Antenor Orrego (UPAO), Universidad Nacional del Altiplano (UNAP) y Universidad Continental.
Se realizó la búsqueda bibliográfica en las bases de datos PubMed y SciELO, utilizando los términos clave «meningitis», «neonatal» y «Perú», desde el 1 de enero del 2001 hasta el 14 de octubre del 2021. La búsqueda incluyó reportes de casos, series de casos y estudios descriptivos transversales. Siguiendo las guías PRISMA, los criterios de inclusión fueron los siguientes: artículos publicados entre los años 2001 y 2021, en idioma español o inglés, rango de edad entre los 28 días y 44 semanas de edad corregida, y estudios realizados en el Perú. El único criterio de exclusión fue no contar con la descripción de los gérmenes aislados.
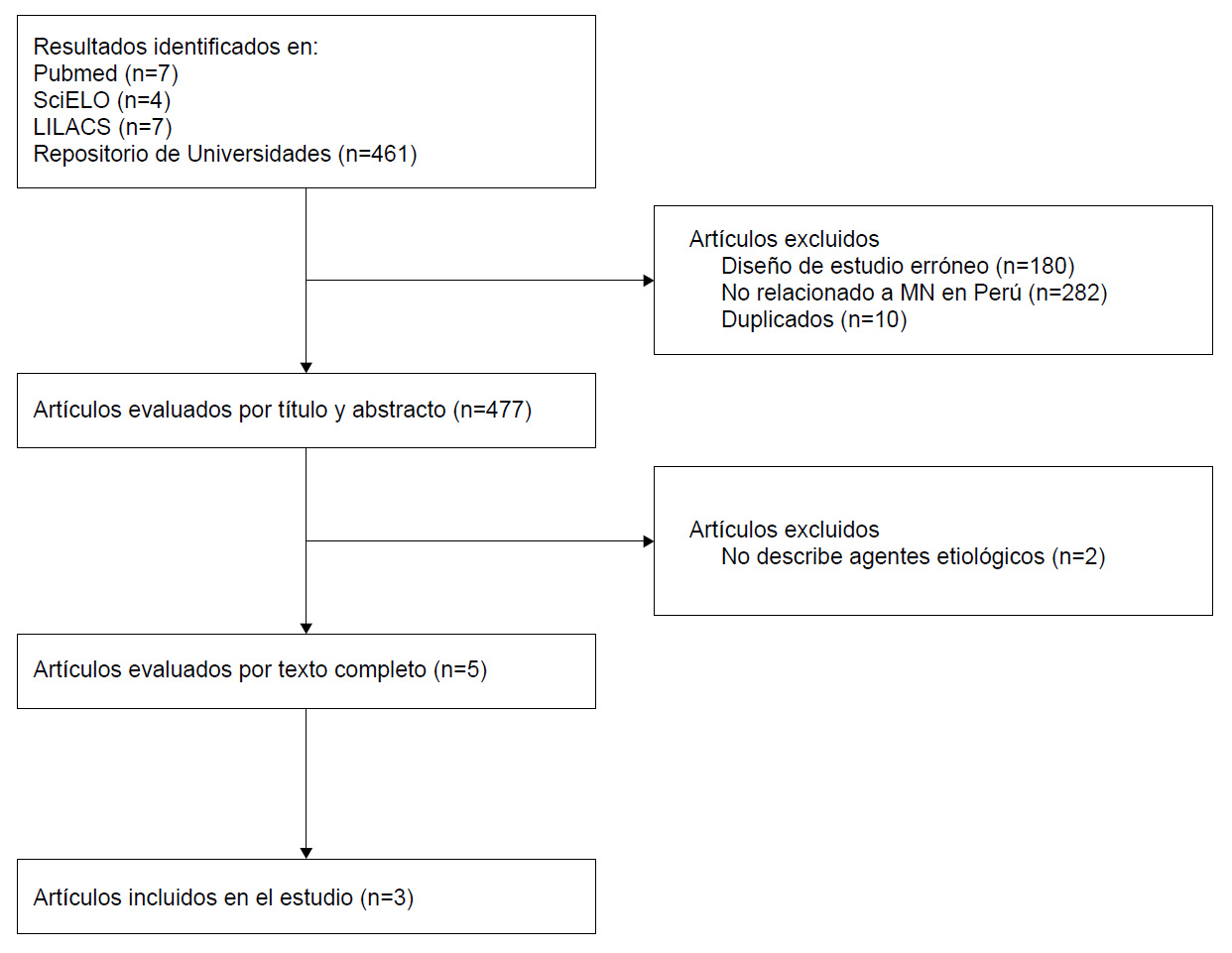
Dos revisores independientes examinaron los títulos y abstracts de los artículos para evaluar su inclusión en el estudio. Tras la evaluación, los revisores compararon los resultados para corroborar la decisión. En el caso de un desacuerdo, dicho artículo pasaría a la evaluación por texto completo. En la evaluación de los artículos por texto completo, se realizó la revisión conjunta por dos revisores, quienes tomaron la decisión final (figura 1). Finalmente, los datos se presentarán en tablas de frecuencias.
RESULTADOS
Selección de artículos
Se encontraron 477 artículos. De estos, 5 fueron seleccionados, de los cuales se excluyeron 2 por no tener datos descriptivos de los gérmenes. Finalmente, quedaron 3 artículos para su revisión. Todos los estudios fueron series de casos, realizados en hospitales de Lima, Perú, entre los años 2001 y 2018. Asimismo, todos excluyeron a neonatos con malformaciones cerebrales severas. Adicionalmente, el estudio de Guillén-Pinto et al. 13 excluyó a pacientes con disrafias espinales; Lazo et al. 14), a neonatos con infecciones intrauterinas y sistemas de derivación ventrículo peritoneal; y Lewis et al. 15), a aquellos sin historia clínica o sin registro de datos para establecer el diagnóstico.
El número de pacientes varones y mujeres incluidos en la revisión fue equitativo, al igual que el número de pacientes pretérmino y a término.
Descripción de los resultados
Las incidencias hospitalarias (denominador población de por cada 1000 nacidos vivos) de los estudios incluidos fueron diferentes. En el estudio de Lazo et al. (14), se reportó una incidencia de 0,8; en el estudio de Lewis et al. 15), 1,5; y en el de Guillén-Pinto et al. 13), 1,4. En el estudio de este último, no se consideraron los casos de MN extrahospitalaria dentro del análisis, debido a que estos son definidos como casos de MN nacidos en otros hospitales y admitidos durante el período de estudio, lo cual no permite hacer la diferenciación entre una presentación temprana o tardía de la enfermedad (tabla 1).
Tabla 1 Descripción de la incidencia, número de casos, letalidad, tasa de aislamiento y características de los pacientes de cada estudio.
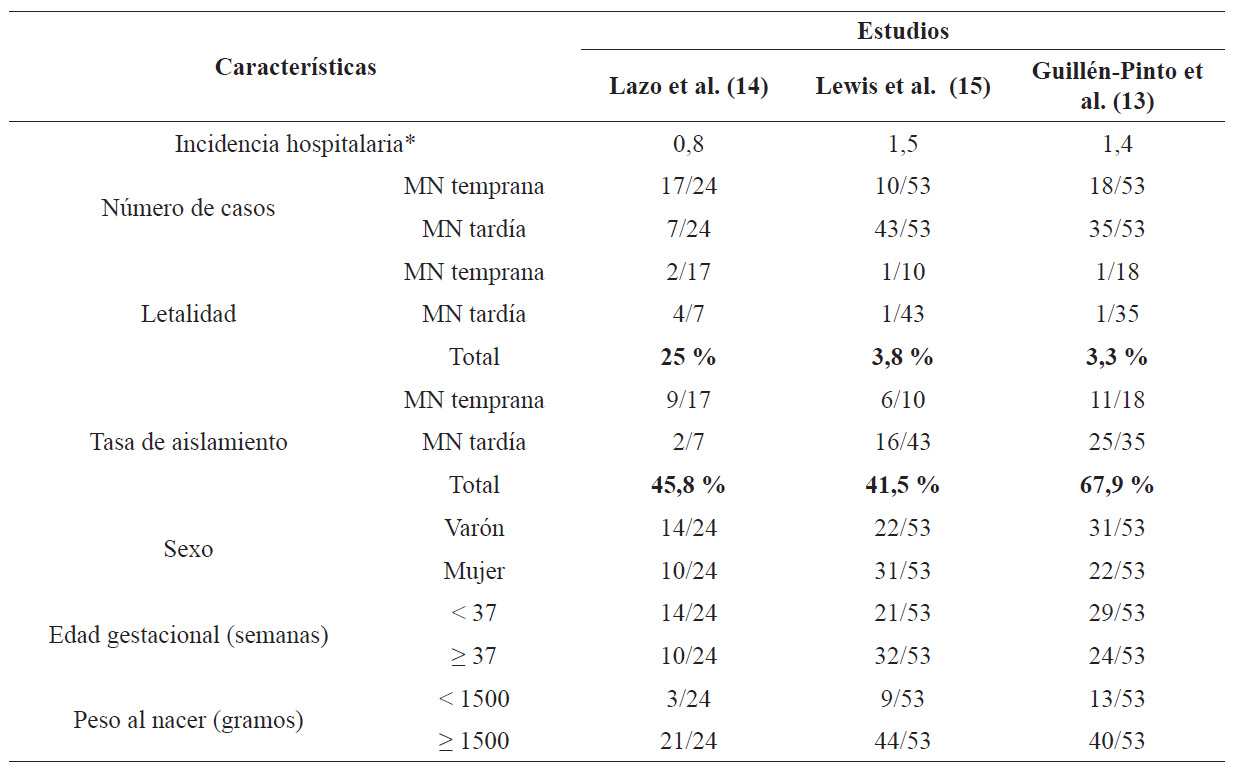
* El denominador poblacional es por cada 1000 nacidos vivos.
En los estudios de Lewis et al. 15 y de Guillén- Pinto et al. 13), se consideró MN temprana a las que sucedían en las primeras 72 horas de vida. Solo en el estudio de Lazo et al. (14 se consideró como MN temprana a las que ocurrieron antes de los 7 días de vida.
En cuanto a la letalidad, esta fue mayor en los casos de MN temprana, a excepción del estudio conducido por Lazo et al. 14), donde se encontró una letalidad mayor en MN tardía (57 %). Asimismo, el porcentaje de aislamiento de gérmenes, en los tres estudios, varió entre 28,6 % y 71,4 %. El aislamiento fue mayor en los casos de MN temprana, a excepción del estudio de Guillén-Pinto et al. 13), donde se encontró una mayor tasa de aislamiento en la forma tardía (71,4 % en MN tardía vs. 61,1 % en MN temprana) (tabla 1).
La causa más frecuente de MN fue bacteriana, con predominio de las bacterias grampositivas, que correspondieron al 68,6 % de los aislamientos en líquido cefalorraquídeo (LCR) y al 58,1 % de los aislamientos en sangre. Tomando en cuenta los tres estudios y según la clasificación del momento de presentación de la MN (temprana o tardía), se determinó que la bacteria más frecuente aislada en la forma temprana fue la Listeria monocytogenes, tanto en sangre como en LCR; mientras que en la forma tardía fue la Listeria monocytogenes en LCR y la Escherichia coli en sangre. Asimismo, se reporta que algunas bacterias solo se presentaron en la forma temprana, como el Staphylococcus aureus, y otras solo en la forma tardía, como la Klebsiella sp. (tabla 2).
Tabla 2 Frecuencia de las bacterias aisladas en cada estudio.
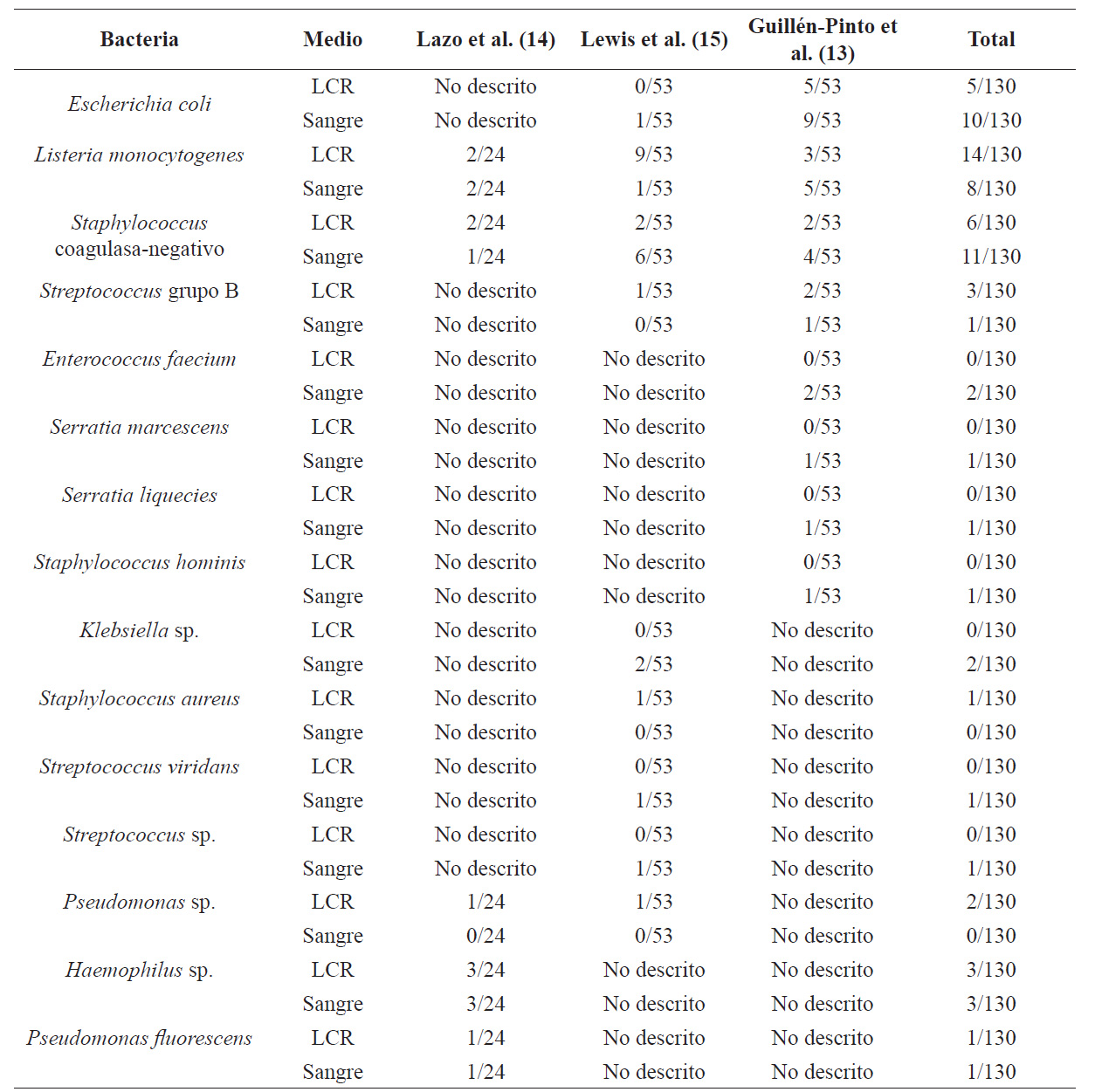
Nota: sp.: especie; LCR: líquido cefalorraquídeo.
El principal agente etiológico encontrado fue la Listeria monocytogenes, con una incidencia ascendente en los últimos años, seguida por la Staphylococcus coagulasa-negativo y la Eschericha coli. De acuerdo con los fluidos corporales considerados, la bacteria más frecuentemente aislada en LCR fue la Listeria monocytogenes (14 casos); mientras que, en sangre, fue el Staphylococcus coagulasa-negativo (11 casos) (tabla 2).
Por otro lado, se identificó una gran variedad de virus, siendo el más frecuente la influenza B (2 casos), mientras que se reportaron virus parainfluenza, virus sincitial respiratorio, adenovirus, coronavirus y herpes virus VI, cada uno en un solo caso. Asimismo, se identificó un solo caso de etiología fúngica causada por la Candida albicans (tabla 3).
Tabla 3 Frecuencia de las bacterias y virus aislados.
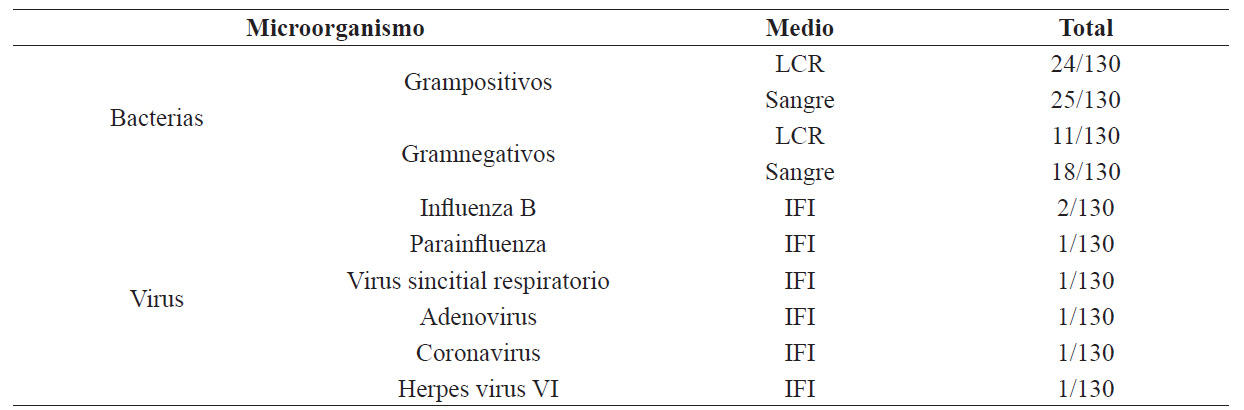
Nota: LCR: líquido cefalorraquídeo; IFI: inmunofluorescencia indirecta.
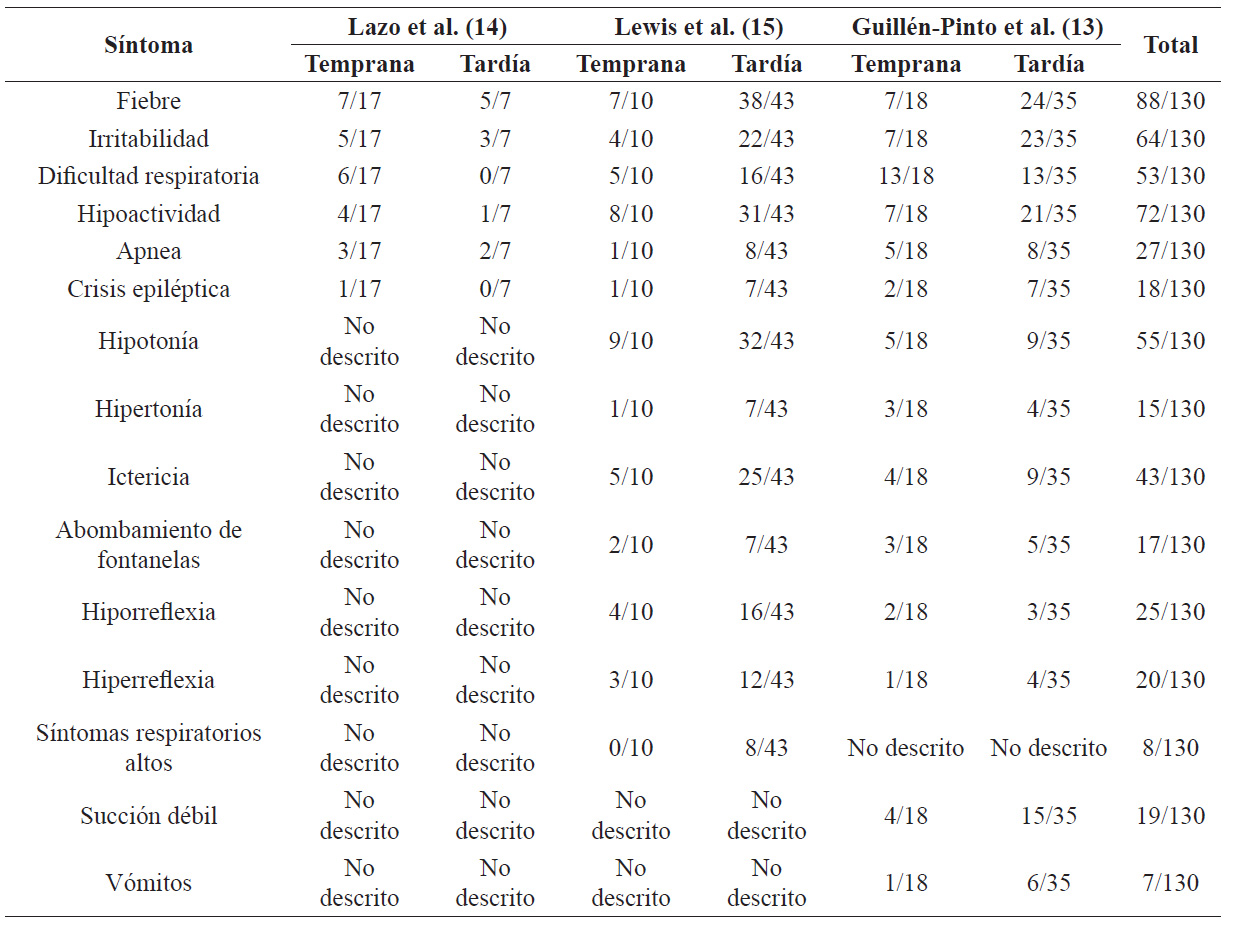
Los síntomas descritos en cada estudio variaron. En general, los más reportados en los tres estudios fueron fiebre (67,7 %), hipoactividad (55,4 %), irritabilidad (49,2 %) e hipotonía (42,3 %). El síntoma más común en la presentación temprana fue dificultad respiratoria (53,3 %); y en la tardía, fiebre (78,8 %) (tabla 4).
DISCUSIÓN
Para el presente trabajo, se realizó una búsqueda de estudios de MN en distintas bases de datos y bibliotecas universitarias; sin embargo, los hallazgos fueron escasos. Se encontró que el Hospital Cayetano Heredia (HCH) es uno de los principales centros donde se ha seguido una línea de investigación de MN en los últimos 17 años.
La incidencia de MN presenta un aparente ascenso en los últimos veinte años. En el HCH, se reportó una incidencia hospitalaria de 0,9 por 1000 nacidos vivos entre los años 2003 y 2007; 1,5 por 1000 nacidos vivos entre los años 2008 y 2015; y 3,2 por 1000 nacidos vivos entre 2017 y 2018. No obstante, estas incidencias hospitalarias solo fueron obtenidas de un centro (HCH), con los sesgos de registro que se establecen por la disponibilidad de los diferentes medios de aislamiento y protocolos para la toma de muestra, aunque los criterios para sospecha de MN han sido uniformes a través de los años observados. Por su implicancia en la salud, se considera relevante la creación de un sistema de vigilancia epidemiológica y de estandarización de los métodos diagnósticos, que incluya la reacción en cadena de polimerasa (PCR) como parte del protocolo de diagnóstico 16).
Según el análisis sobre la carga de enfermedad neurológica a través de la vida, realizado entre los años 1990 y 2016, en términos de YLLs (Years live lost) y DALYs (Disability adjusted life years), la meningitis es la enfermedad neurológica que encabeza la lista en el período neonatal y que tiene gran impacto en la vida del individuo afectado 17).
En los estudios incluidos, observamos heterogeneidad en la aplicación de la inmunofluorescencia (IFI) y la PCR, lo cual puede afectar la variedad de patógenos detectados por estos métodos. Entre ellos, destaca la PCR, que tiene la mayor utilidad diagnóstica por su gran sensibilidad (92 %), especificidad (98 %), menor tiempo de procesamiento (60 minutos) y capacidad para identificar una amplia gama de patógenos, incluso en presencia de terapia antibiótica empírica 18).
Similar a lo reportado en la bibliografía internacional, en este estudio destacó la etiología bacteriana, contrariamente a lo conocido, con predominio de los grampositivos 5). La Listeria monocytogenes fue el germen más identificado en LCR, seguido del Staphylococcus coagulasa-negativo y la Escherichia coli (tabla 2).
La Listeria monocytogenes es un bacilo grampositivo, facultativo intracelular y oportunista. Esta bacteria presenta un comportamiento muy agresivo; requiere mayor tiempo de tratamiento antibiótico (21 días); presenta una alta asociación con eventos tromboembólicos; y es reconocido como uno de los principales patógenos que se transmiten por alimentos. Asimismo, tiene la capacidad de crecer a temperaturas entre 1 a 45 ºC (soporta temperaturas de refrigeración), y puede desarrollarse en ambientes con pH de 4,4 a 9,6. La FDA (Food and Drug Administration) de Estados Unidos ha clasificado en dos categorías los alimentos por los cuales se puede transmitir esta bacteria. La primera corresponde a alimentos listos para el consumo que presentan un alto riesgo de transmisión de la bacteria, entre ellos están la leche y sus derivados (queso, mantequilla, etc.), ahumados, productos de mar crudos, vegetales, entre otros. En la segunda categoría, se encuentran los alimentos listos para el consumo pero que presentan bajo riesgo de transmisión de la bacteria, ya que sus características no favorecen su crecimiento y desarrollo. En este grupo se encuentran los helados, los alimentos con preservantes, como ácido cítrico, la leche fermentada (yogurt) y las ensaladas procesadas con ácido sórbico o benzoico 19).
La Listeria monocytogenes puede generar una enfermedad invasiva y no invasiva. La forma invasiva es la que suele presentarse en pacientes gestantes y que, por vía transplacentaria, puede causar una infección en el feto o en el recién nacido, causando muerte fetal, sepsis neonatal, muerte neonatal, granulomatosis y MN. Además, esta bacteria es intracelular y posee la capacidad de adherirse a las superficies formando biofilms, lo que le permite evadir los mecanismos del sistema inmune y la acción de los antimicrobianos 19).
En segundo lugar de aislamiento en LCR y en primer lugar en muestras de sangre se encontró el Staphylococcus coagulasa-negativo, un grupo heterogéneo formado por más de cuarenta especies de cocos grampositivos que, a diferencia del Staphylococcus aureus, son incapaces de producir coagulasa. Suele asociarse a infecciones de inicio tardío y es el principal causante de sepsis neonatal tardía. Este microorganismo es el agente contaminante más común y coloniza al neonato como consecuencia de su estancia prolongada en los centros hospitalarios, unidades de cuidados intensivos y en su interacción con el personal de salud. Por tanto, para afirmar que este agente es el verdadero causante de la infección, habría que verificar si se realizaron mínimo dos
cultivos de venopunciones en lugares distintos con las adecuadas técnicas de asepsia, como se recomienda en la actualidad 20).
En tercer lugar de aislamiento en LCR se encuentra la Escherichia coli, un bacilo gramnegativo. En contraste con la bibliografía, en donde se menciona que esta bacteria es la segunda más común en MN bacteriana y responsable de más de un tercio de los casos 6), en los estudios analizados en el presente trabajo no ha sido tan frecuente. Esta bacteria es considerada la más común en pacientes con nacimiento pretérmino y neonatos que nacieron con bajo peso 21).
A diferencia de las bacterias reportadas en países desarrollados, en donde el Streptococcus grupo B es el principal agente etiológico 5), la Escherichia coli no es tan común en los estudios realizados en el Perú y presentados en este artículo.
El gold standard para el diagnóstico etiológico de la MN sigue siendo el cultivo de LCR 22). Sin embargo, esta prueba presenta una baja sensibilidad (48 %) 7), que puede disminuir hasta 20 % si el paciente recibió antibióticos antes de la toma de muestra 17,20). Además, en recién nacidos de 34 semanas de gestación o menos, el 40 % puede presentar hemocultivo negativo, al igual que el 50 % de los neonatos con bajo peso al nacer 23). En este estudio, el aislamiento de algunas bacterias solo en LCR, como el Staphylococcus aureus y algunos gramnegativos, hace énfasis en la necesidad de realizar siempre la punción lumbar para el diagnóstico.
En un estudio realizado en distintos hospitales de Lima, Perú, se evidenció que solo el 21 % de los casos sospechosos de sepsis fueron evaluados con una punción lumbar 24). Estos hallazgos implican que no hay una toma de muestras temprana, lo cual aumenta las probabilidades de que sea tomada después de la administración de antibióticos y, en consecuencia, haya menor detección del agente etiológico. La discordancia entre los resultados de los hemocultivos y cultivos de LCR podría deberse a que en la mayoría de los estudios se omitió la variable de temporalidad entre la toma de muestra y la administración de antibióticos 25).
Por otro lado, la meningitis viral no fue tan frecuente como la de origen bacteriano; sin embargo, este dato podría estar sesgado ya que estos patógenos no fueron considerados en el estudio de Lazo et al. 14). El virus identificado con mayor frecuencia fue la influenza B (28,6 %). Los demás virus (parainfluenza, virus sincitial respiratorio, adenovirus, coronavirus y herpes virus VI) solo fueron aislados una vez cada uno (tabla 3). Todos los casos virales tuvieron presentación tardía en los estudios reportados. Es posible que estos casos se deban a la exposición del recién nacido por parte del personal de salud o de la madre. Esta hipótesis fue reforzada por el estudio realizado por Guillén-Pinto et al. 13), quienes hacen una diferenciación en los casos de meningitis extrahospitalarias, cuya etiología fue predominantemente viral.
El origen fúngico solo fue considerado en el estudio de Guillén-Pinto et al. 13). Esta levadura, al igual que otros gérmenes, suele adquirirse al momento de pasar por el canal de parto y cuando el neonato es ingresado a la unidad de cuidados intensivos, donde la colonización puede llegar hasta el 50 % en la primera semana de vida. La forma invasiva es más frecuente en los prematuros y en los que tienen bajo peso al nacer; y presenta como principales órganos blanco el tracto genitourinario, el sistema nervioso central, el globo ocular, el hígado, entre otros 26).
El éxito para el aislamiento del género Candida en cultivo de sangre o LCR depende de cuánto se conoce sobre sus características biológicas, como la temperatura (entre 25 y 37 ºC), un medio de aerobiosis y el tiempo de incubación (cuatro a seis semanas). Por lo contrario, la PCR es capaz de brindar resultados en menor tiempo, pero carece de estandarización de las metodologías, lo cual causa variación entre laboratorios y dificulta la reproducibilidad de los resultados (Tangarife-Castaño V).
La principal fortaleza de este trabajo fue haber incluido tres períodos de observación en el mismo hospital en un lapso de 17 años, lo que permite determinar la constancia de las variables en el tiempo. Además, se contó con un equipo de especialistas en neonatología y neuropediatría uniformizados en criterios clínicos y procedimientos diagnósticos. Como parte de las limitaciones, se tiene que uno de los estudios revisados utilizó un criterio diferente para definir la MN temprana; las deficiencias técnicas de los cultivos, que son propias de cada laboratorio; y no haber contado con el método de reacción en cadena a la polimerasa y el uso de métodos modernos para aislamiento de bacterias, virus y hongos.
CONCLUSIONES
Fueron identificados tres estudios relacionados a la etiología de la MN en el Perú, todos realizados como parte de la línea de investigación de MN en el HCH. Predominaron las bacterias grampositivas. En orden de frecuencia, fueron aislados la Listeria monocytogenes, el Staphylococcus coagulasa-negativo y la Escherichia coli. Se resalta la importancia de realizar una constante vigilancia epidemiológica de esta enfermedad en las diferentes unidades neonatales, haciendo hincapié en la identificación de los gérmenes responsables en cada caso.