INTRODUCCIÓN
El lupus eritematoso sistémico (LES) es una enfermedad autoinmune provocada por autoanticuerpos contra componentes del núcleo celular. Se manifiesta a través de una variedad de síntomas y signos generados por el compromiso de múltiples órganos incluido los ojos. Actualmente es una enfermedad con criterios de diagnóstico bien definidos 1.
El LES puede producir con frecuencia queratoconjuntivitis seca, uveítis anterior y retinopatía lúpica. La coroidopatía por LES es muy poco frecuente y generalmente ha sido asociada a compromiso de la función renal y el sistema nervioso central 2,3.
El diagnóstico de coroidopatía lúpica (CL) requiere documentar compromiso retiniano y coroideo simultáneo, a través de procedimientos angiográficos con fluoresceína sódica y verde de indocianina. Esta exigencia limitaba hacer el diagnóstico preciso de la enfermedad, principalmente por la dificultad de encontrar verde de indocianina en nuestro medio 4-6.
La tomografía de coherencia óptica (OCT) es un estudio de imágenes no invasivo en el que una luz de láser hace un barrido el tejido retiniano para obtener imágenes de la mácula de alta resolución y estudiar morfológicamente la retina y la coroides 4.
La captura inocua y casi inmediata de las imágenes lo ha convertido en el examen preferencial para el diagnóstico de enfermedades retinianas, y determinar, con mucha precisión, la alteración de la anatomía retiniana. Con la OCT se puede ver la coroides y los efectos de su compromiso en la retina. El examen puede repetirse, las veces que sea necesario, sin daño para el paciente.
Para el diagnóstico de una CL se puede demostrar la presencia de múltiples focos de escape con la angiografía retiniana con fluoresceína (AFG) asociados a desprendimientos de retina serosos y cambios anatómicos de la coroides, documentados con la OCT. Desde el inicio de su uso hasta la actualidad, la OCT probablemente haya facilitado el diagnóstico de la CL, pero su incidencia sigue siendo muy baja. La CL es una entidad clínica que debe diagnosticarse oportunamente para tratarla eficazmente y prevenir sus implicancias oculares y sistémicas 7,8.
En nuestro medio, a pesar de tratar muchos pacientes con LES, se presenta el primer caso documentado de CL en el servicio de Oftalmología del Hospital Nacional Arzobispo Loayza, que se pone a consideración de la comunidad médica para conocerla y compartir la experiencia de su diagnóstico y evolución a través del uso de la OCT.
PRESENTACION DEL CASO
Mujer de 41 años con diagnóstico de LES hace 5 años caracterizado por artralgias de rodillas y tobillos sin fiebre ni síntomas neurológicos y con ANA 1/500 en patrón moteado, anti DNA nativo 2+, anticoagulante lúpico +, anemia de 10 mg/dl, urea y creatinina, normales. Había tenido hipertensión arterial sin compromiso renal documentado hasta su llegada a oftalmología. Recibió prednisona oral 30 mg/d con lo cual mejoraron las artralgias, decidiéndose reducir la dosis progresivamente. Los síntomas oculares aparecieron por primera vez cuando recibía 7,5 mg/d de prednisona oral y 40 mg/d de enalapril.
Llegó al consultorio con historia de tres semanas de presentar metamorfopsias y disminución de la visión en el ojo izquierdo (OI) y cuatro días antes se agregaron escotomas en el campo visual de ambos ojos. El examen clínico reveló una presión arterial de 145/90 mm Hg y una frecuencia cardiaca de 75 ppm. Su agudeza visual con agujero estenopeico en el ojo derecho (OD) fue de 20/20 y en el OI 20/40. Los anexos y segmento anterior fueron normales. No había defecto pupilar aferente y los medios oculares estaban transparentes. La motilidad ocular estaba conservada y la tonometría fue de 17 mm Hg en ambos ojos.
El examen oftalmoscópico reveló en el OD una papila de bordes nítidos y color normal. La relación copa-disco era de 0,5. Las arteriolas estaban adelgazadas con un discreto aumento del brillo dorsal, en cambio las vénulas lucían de calibre normal, pero se apreciaban algunos cruces arteriovenosos patológicos. En la retina se observaban cambios pigmentarios en la zona temporal a la fóvea, sin exudados ni hemorragias. Sobre la papila, siguiendo la arcada temporal superior hasta 2,5 diámetros papilares se apreciaba una elevación bulosa de la retina que se extendía periféricamente más allá del campo delimitado por la diapositiva. En el OI se podían apreciar las mismas características de la papila y arquitectura vascular del OD, pero en la retina se observaba una extensa elevación bulosa en el hemisferio temporal que involucraba la mácula, distorsionando su coloración de manera irregular pero más intensamente en la zona temporal a la fóvea. No habían exudados ni hemorragias (Figura 1 (A y B)).
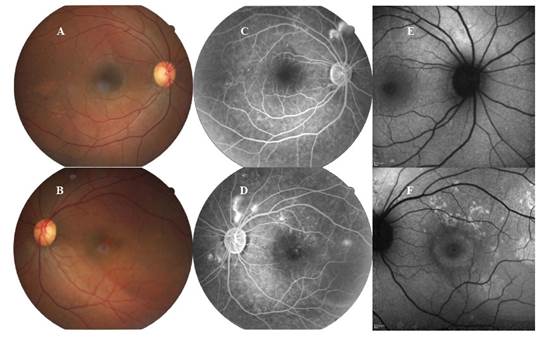
Figura 1 En la retina del OD (A) se observan cambios pigmentarios temporales a la fóvea sin exudados ni hemorragias. Sobre la papila, siguiendo la arcada temporal superior hasta 2,5 diámetros papilares se aprecia una elevación bulosa de la retina que se extendía periféricamente más allá del campo delimitado por la diapositiva. En el OI (B), se pueden apreciar las mismas características de la papila y arquitectura vascular del OD, pero en la retina se observa una extensa elevación bulosa en el hemisferio temporal que involucra la mácula distorsionando su coloración de manera irregular pero más intensamente en la zona temporal a la fóvea. No hay exudados ni hemorragias. La angiofluoresceinografía retiniana muestra hiperfluorescencia por escape a través de múltiples focos en ambas retinas (C y D), en mayor número y tamaño en el OI (D). Con el filtro de autofluorescencia el OD (E) muestra una discreta hiperfluorescencia sobre la retina encima de la papila sin compromiso macular. En el OI (F), por el contrario, se aprecian agrupaciones de puntos autofluorescentes sobre la mácula y temporal a ella, con algunos puntos más tenues en la retina macular temporal a la fóvea. Rodeando la fóvea puede apreciarse también un anillo autofluorescente de intensidad menor al de las agrupaciones de puntos.
La angiofluoresceinografía retiniana mostró hiperfluorescencia por escape a través de múltiples focos en ambas retinas, en mayor número y tamaño en el OI (Figura 1 (C y D)).
Con el filtro de autofluorescencia se pudo apreciar en el OD una discreta hiperfluorescencia sobre la retina encima de la papila sin compromiso macular. En el OI, por el contrario, se apreciaban agrupaciones de puntos autofluorescentes sobre la mácula y temporal a ella, con algunos puntos más tenues en la retina macular temporal a la fóvea. Rodeando la fóvea podía distinguirse también un anillo autofluorescente de intensidad menor al de las agrupaciones de puntos (Figura 1 (E y F)).
En los cortes tomográficos de ambas máculas se observó desprendimiento seroso sólo en el OI. El grosor macular del OI fue de 423 µ y el del OD de 274 µ. En un corte tomográfico por encima de la papila del OD pudo comprobarse también desprendimiento seroso de la retina correspondiente que superaba las 500 µ sin involucrar a la mácula (Figura 2).
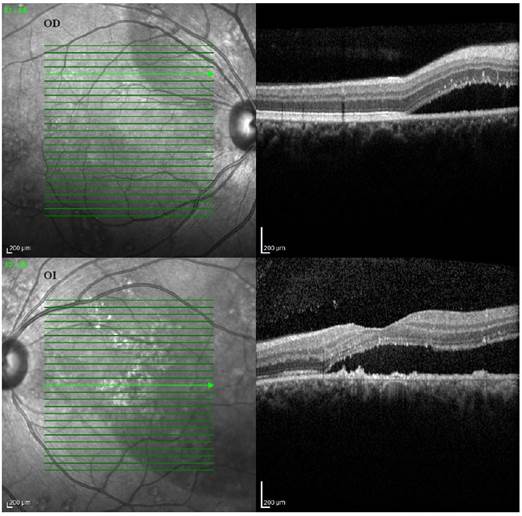
Figura 2 La tomografía de coherencia óptica muestra un desprendimiento de retina seroso sobre la papila del OD y en la zona central macular del OI que explica la disminución de la visión de este ojo.
Hecho el diagnóstico de CL, la paciente recibió 75 mg/d de prednisona oral, continuando su tratamiento anti hipertensivo. Tres semanas después del tratamiento la paciente manifestó una mejoría de la agudeza visual a 20/20 y desaparición de los escotomas en el OD. El control tomográfico evidenció reducción del desprendimiento seroso de la retina macular del OI y se inició la reducción controlada de terapia con corticoide quedando en 7,5 mg/d como mantenimiento. Cursando dos meses en terapia de mantenimiento vuelve a tener una disminución de la visión del OI comprobándose nuevo desprendimiento seroso de la mácula, reiniciando el tratamiento corticoide con éxito nuevamente. También se encontró un compromiso discreto del OD.
Las angiografías a los tres meses y diez meses posteriores al inicio del tratamiento corticoesteroide mostraron ausencia de escape del colorante. En los años siguientes los controles tomográficos no han demostrado recaídas. Las retinografías de control tres años después sólo muestran cambios pigmentarios retinianos en las zonas donde hubo desprendimiento seroso.
Tres años y diez meses después del último episodio de desprendimiento seroso, la paciente vuelve a sufrir una disminución de la agudeza visual del OI comprobándose un nuevo desprendimiento seroso de la mácula. No se encontró compromiso en el OD. Inició tratamiento con 75 mg/d de prednisona oral, mejorando nuevamente el desprendimiento, pero quedando la agudeza visual mejor corregida en 20/30.
DISCUSION
Hasta la fecha la CL ha sido una enfermedad ocular poco reportada, con un poco más de 30 publicaciones desde 1995 hasta el 2021, según la búsqueda bibliográfica hecha en PubMed usando las palabras clave lupus, choroidopathy y SLE.
Es más frecuente en mujeres jóvenes, siguiendo el patrón epidemiológico del LES y como el caso que reportamos, suele ser bilateral hasta en el 68% de los casos. A pesar de que se reporta 64% de casos de nefropatía lúpica y 36% de compromiso del sistema nervioso central asociados a la coroidopatía, nuestro caso no tuvo manifestaciones sistémicas de este tipo y solo cursó con una hipertensión arterial moderada en el debut del cuadro que cedió adecuadamente al tratamiento antihipertensivo 9.
La presencia de desprendimientos serosos de retina que acompañan la CL debe diferenciarse de lo que ocurre en la coroidopatía hipertensiva, que se presenta en pacientes jóvenes que aún no han desarrollado esclerosis vascular y se manifiesta con desprendimientos serosos de retina asociados a hipertensión arterial aguda severa y acompañando otras manifestaciones de la hipertensión arterial como la encefalopatía hipertensiva 10. Las presiones controladas y la ausencia de compromiso renal y neurológico en nuestra paciente descartó esta posibilidad.
El comportamiento recurrente de la coroidopatía de nuestro caso semeja mucho al de la coroidopatía central serosa, con la que se le vincula mucho por ocurrir en pacientes usuarios crónicos de corticoesteroides. La diferencia radica en la respuesta favorable de los desprendimientos serosos de retina a la administración de corticoesteroides en altas dosis para la CL, hecho que no ocurre en la coroidopatía central serosa 11.
El síndrome de Vogt-Koyanagi-Harada también puede cursar con desprendimientos serosos de retina como los de nuestra paciente, sin embargo, el cuadro clínico que presentó no reúne los criterios diagnósticos establecidos 12.
La paciente presentó tres episodios de recurrencias en tres años asociadas a los momentos en que se reducía la dosis de corticoides, y probablemente ocurría también una reactivación de la enfermedad, tal y como se reporta en la literatura. En las tres oportunidades mejoró con la reinstalación del tratamiento. Se describe que hasta el 82% de los pacientes con CL mejoran al controlar la enfermedad sistémica 9,13,14.
Merece enfatizarse lo conveniente y eficaz que ha sido hacer el seguimiento de este caso con tomografía de coherencia óptica, que permitió tomar imágenes periódicas exactamente en el mismo lugar donde ocurrieron las lesiones originalmente, permitiendo diagnosticar, de manera objetiva, los desprendimientos serosos de retina, medir su altura, documentar su respuesta al tratamiento y las recurrencias (Figura 4). Este caso ratifica la utilidad y versatilidad de la OCT para el diagnóstico y seguimiento de enfermedades retinianas 7,8.
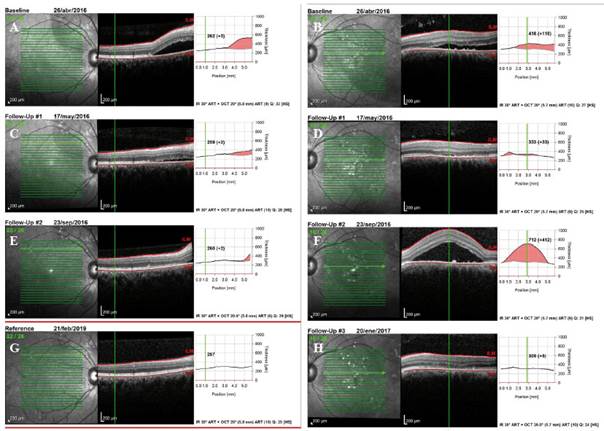
Figura 3 Evolución de la coroidopatía. (A y B): muestran las imágenes previas al tratamiento del OD y el OI respectivamente. (C y D): muestran la evolución satisfactoria luego de iniciado el tratamiento. (E): A los 5 meses de seguimiento se observa una discreta recurrencia en el OD que responde por completo al tratamiento, (G): no se encontró fluido en el control de los 34 meses. En el OI la evolución fue más tórpida, con una mejoría importante a los 21 días después de iniciado el tratamiento (D), pero tuvo una recurrencia importante a los 5 meses (F), que remitió completamente 4 meses después de reiniciado el tratamiento (H).















