INTRODUCCIÓN
El dolor abdominal de alto riesgo es una presentación común en los servicios de emergencia y se asocia con una morbilidad y mortalidad significativas si no se diagnostica y trata con rapidez y precisión 1. En un estudio retrospectivo el dolor abdominal era el síntoma más frecuente de los pacientes ingresados en el servicio de emergencia, con una frecuencia del 5,7%. También identificaron las tres condiciones principales que causaron el dolor abdominal de alto riesgo: apendicitis aguda, colecistitis aguda y obstrucción intestinal 2.
El dolor abdominal de alto riesgo es una condición preocupante en la práctica clínica, con una amplia gama de posibles causas, que se pueden clasificar en varias categorías. Estos incluyen trastornos gastrointestinales, urológicos, ginecológicos, vasculares y metabólicos 3,4.
Los trastornos gastrointestinales como la pancreatitis aguda, la colecistitis y la obstrucción intestinal, los trastornos uro-lógicos como la urolitiasis y la pielonefritis, los trastornos ginecológicos como la torsión ovárica y el embarazo ectópico, y los trastornos vasculares como la isquemia mesentérica, aneurismas de aorta son causas comunes de dolor abdominal de alto riesgo. Los trastornos metabólicos como la cetoacidosis diabética y la crisis suprarrenal también pueden presentarse con dolor abdominal 5,6.
El enfoque diagnóstico implica una combinación de evaluación clínica, pruebas de laboratorio y estudios de imágenes 7. Las modalidades de imagen como la tomografía computarizada, la ecografía y la resonancia magnética nuclear son esenciales en el diagnóstico del dolor abdominal de alto riesgo 8. Además, las pruebas de laboratorio, como el hemograma completo, los electrolitos, las pruebas de función hepática y la amilasa sérica, son útiles para determinar la causa del dolor abdominal 9.
El dolor abdominal de alto riesgo es una afección potencialmente mortal que requiere un diagnóstico y tratamiento oportunos y precisos 3. El uso de algoritmos de diagnóstico y el reconocimiento de señales de alerta pueden ayudar a mejorar la precisión del diagnóstico y reducir la morbilidad y la mortalidad 10. Presentamos un caso de un paciente varón atendido en la Clínica Internacional de Lima, Perú, con características clínicas de un cólico nefrítico, durante la evolución clínica se deteriora, encontrándose patología vascular de alto riesgo, con un desenlace fatal.
REPORTE DE CASO
Paciente varón de 55 años, con antecedentes de sobrepeso, consumo de una caja de cigarrillos por semana aproximadamente, y antecedente de apendicectomía y hernioplastia. La unidad médica de transporte recogió al paciente de su centro laboral por dolor intenso en cuadrante inferior izquierdo, tipo cólico, escala de dolor 8/10, sin náusea ni vómitos. Al ingreso en emergencia, refirió atenciones previas hace 4 y 7 días en emergencia de un hospital público por síntomas similares. En dicha oportunidad se le realizó el diagnóstico de cólico nefrítico, el cual alivió con analgésicos por vía oral. Además, mencionó que mientras se encontraba en su centro laboral el dolor inició de forma abrupta en flanco y se irradió al hipogastrio. Las funciones vitales al ingreso fueron presión arterial de 88/50 mmHg, frecuencia respiratoria de 20 respiraciones/min, saturación de oxígeno 97%, 93 de frecuencia de pulso y temperatura de 36,5° C. El paciente se encontraba despierto, orientado, intranquilo y quejumbroso, los sonidos cardiacos y pulmonares eran normales, a la palpación del abdomen hubo defensa abdominal, no se evidenció equimosis o masas pulsátiles.
Se inició tratamiento endovenoso con ketoprofeno 100mg, hioscina 20mg y carga de solución salina 0,9% en 500cc. Se le realizó una tomografía computada (TC) de abdomen y pelvis sin contraste por la sospecha de urolitiasis complicada con uréter - hidronefrosis. A los 30 minutos, el paciente presentó valores de presión arterial media de 70 mmHg y mejoría parcial del dolor. El paciente fue trasladado a la sala de tomografía, y a su retorno presentó dolor de iguales características que al ingreso, con una presión arterial de 100/83 mmHg.
Se le administró petidina clorhidrato 50mg EV, pocos minutos después, presentó lipotimia con descenso de la presión arterial a 81/56 mmHg, se dio un segundo bolo de fluidos 500cc, minutos después, se recibió la llamada del servicio de imágenes para informar hallazgo crítico, radiólogo informó la presencia de imagen de apariencia aneurismática en arterial iliaca primitiva izquierda (Figura 1) con líquido libre en la cavidad abdominal.
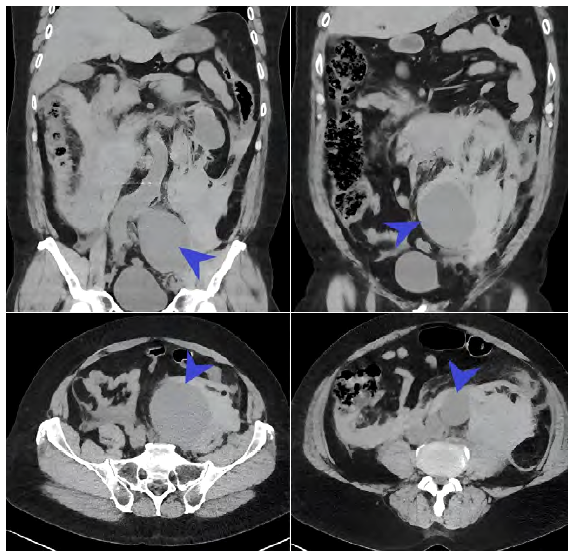
Figura 1 Aneurisma de la arteria iliaca primitiva izquierda por tomografía computarizada sin sustancia de contraste. Se evidencia elongación y tortuosidad del segmento infrarrenal de la aorta abdominal; se asociacon dilatación fusiforme de la arteria ilíaca primitiva izquierda, la cual alcanza un calibre de hasta 6,9 cm, se halla rodeada por una imagen hiperdensa con atenuación hemática (64 UH), la cual se extiende y diseca planos retroperitoneales superiores a la misma. Además, líquido libre perihepático y periesplénico.
Se informó al cirujano cardiovascular de guardia, y el paciente fue trasladado a sala de operaciones para reparación quirúrgica del aneurisma a los 35 minutos después de realizar el diagnóstico, ingresando con valores de presión arterial de 95/42 mmHg y frecuencia cardíaca de 92 latidos por min. A los 20 min de la inducción anestésica, se activó el código rojo por parada cardiorrespiratoria, acudiendo el equipo de emergencia, cuidados intensivos y anestesiólogos para brindar soporte vital avanzado en sala de operaciones. A pesar de las medidas enérgicas de resucitación, que incluyó transfusión con hemoderivados y vasoactivos no se logró restablecer la circulación espontánea. Se constató el fallecimiento a los 30 minutos de la activación del código rojo.
DISCUSIÓN
El aneurisma de la arteria ilíaca (AAI) es una causa de dolor abdominal poco frecuente pero potencialmente mortal. El AAI es una condición relativamente rara, con una prevalencia de aproximadamente el 1% en la población general. Dix FP, et al. 11 describe que la frecuencia es mayor en hombres de edad avanzada con antecedentes de tabaquismo, hipertensión y aterosclerosis. Steenberge SP, et al 12 menciona que la mayoría de los pacientes con AAI son asintomáticos, pero cuando se presentan síntomas, el dolor abdominal es la presentación más común.
El dolor asociado con la IAA generalmente se describe como un dolor constante y profundo que puede irradiarse a la espalda, las nalgas o las piernas. El dolor a menudo se exacerba con la actividad física o estar de pie y se alivia al acostarse. Otras características clínicas pueden incluir soplos abdominales, edema de las extremidades inferiores y signos de enfermedad arterial periférica 11.
El diagnóstico de IAA se puede hacer con estudios de imágenes, como la angiografía por TC, la angiografía por resonancia magnética o la ecografía dúplex. La angiografía por TC es el estándar de oro para el diagnóstico y proporciona información detallada sobre el tamaño y la ubicación del aneurisma, así como la presencia de cualquier complicación asociada, como trombosis o ruptura 13.
Existen pacientes que pueden presentar síntomas poco usuales como manifestaciones urológicas consistentes en dolor en fosa lumbar, por mecanismo compresivo del aneurisma sobre las vías urinarias ipsilaterales 14. En contraste con nuestro paciente, la presentación clínica inicial conllevó a un diagnóstico erróneo retrasando la detección del aneurisma, incluso en la última evaluación la orientación diagnóstica y terapéutica se orientó a buscar uropatía obstructiva renoureteral secundaria a litiasis.
El diagnóstico se realizó mediante tomografía abdomino - pélvica, donde se mostró la dilatación aneurismática de 6,9 cm en el segmento infrarrenal izquierdo de la arterial iliaca. No se registró antecedentes de síntomas en meses o años atrás; sin embargo, la literatura reporta que la tasa de crecimiento promedio de los AAI es de 0,3 mm/año. Los AAI suelen ser aneurismas de crecimiento lento y se espera que crezcan más rápido a medida que aumentan de tamaño. Estudios respaldan el retraso de la reparación electiva hasta el diámetro del AAI aislado alcance al menos 3,5 cm 12.
El tratamiento del AAI depende del tamaño y su ubicación, así como de la presencia de síntomas y complicaciones asociadas. Los aneurismas pequeños y asintomáticos pueden manejarse con observación y vigilancia, mientras que los aneurismas más grandes o aquellos asociados con síntomas o complicaciones pueden requerir reparación endovascular o quirúrgica 15,16.
En este paciente no hubo sospecha inicial; por otro lado, la existencia de signos de alarma pudieron ser puntos clave para orientar el diagnóstico a una posible causa vascular. Una respuesta cardiovascular es la nocicepción ascendente a causa del dolor, generando reclutamiento de reflejos espinales segmentarios de las conexiones interneuronales, estos reflejos espinales crean una mayor actividad simpática que aumenta la frecuencia cardíaca, el volumen sistólico y la resistencia vascular sistémica, cuyo reflejo clínico es el incremento de la presión arterial 17,18. Al ingreso, se observó valores bajos de presión arterial, que se reestablecieron con la administración de fluidos. La existencia de hipotensión debe aumentar la suspicacia clínica de buscar causas potencialmente mortales, como patologías vasculares, perforación intestinal, sepsis o choque séptico secundaria a complicaciones de una apendicitis o colecistitisagudas 2,3.
A pesar de una intervención quirúrgica temprana desde la detección del AAI complicado, existe poca experiencia en el manejo de esta patología, por su infrecuente presentación en los servicios de emergencia. Lo descrito sumado a la gravedad del cuadro clínico y el retraso en el diagnóstico oportuno desde la primera atención generó un desenlace fatal. Es fundamental contar con un equipo multidisciplinario que incluya a un cirujano vascular experimentado, que esté familiarizado con la técnica quirúrgica necesaria para tratar este tipo de aneurismas.
El dolor abdominal de alto riesgo es una condición clínica compleja y desafiante que requiere un abordaje diagnóstico integral y estrategias de tratamiento individualizadas. Los médicos deben tener un alto índice de sospecha de posibles causas de dolor abdominal potencialmente mortales y garantizar intervenciones oportunas y apropiadas. El AAI debe considerarse como una causa potencialmente grave de dolor abdominal, especialmente en hombres fumadores de edad avanzada con antecedentes de hipertensión y aterosclerosis. El diagnóstico y tratamiento tempranos son esenciales para prevenir complicaciones como ruptura, trombosis y embolización distal.















