INTRODUCCIÓN
La preocupación por la educación en salud y el tratamiento psiquiátrico motivó en 1959 a un centro médico en Nebraska a estudiar la telepsiquiatría mediante un circuito cerrado de televisión 1. De manera formal, la telesalud tiene sus orígenes en la década de los noventa 2 ) cuando la Organización Mundial de la Salud (OMS) inició los primeros cambios de paradigma digital en la entrega de servicios. La aparición de la COVID-19 en China 3 ) promovió el uso de tecnologías de información y comunicación (TIC) para contar con un registro de casos en respuesta a la inmediatez requerida 4; de igual forma, en países de Europa como Italia y España se reforzó la prestación de servicios de salud mental a través de teleconsultas 5.
Las consecuencias sociales, económicas y la evidencia del impacto de la COVID-19 en la salud mental 6 ) de población vulnerable y población general 7 ) justificaron la implementación de otros servicios de salud para supervisar virtualmente al personal en el manejo de casos 8, como la capacitación de profesionales de salud sobre temas relacionados a la COVID-19 9, así como campañas informativas y de concientización, para hacer frente a las necesidades de salud mental.
En Perú, con el objetivo de disminuir las brechas de acceso a servicios de salud, principalmente de zonas rurales, en 2005 se aprobó el Plan Nacional de Telesalud; posteriormente, el marco normativo legal fue evolucionando 10, viéndose fortalecido durante la pandemia con la Ley Marco de Telesalud al establecer los alcances y limitaciones de los tipos de aplicación de telemedicina, asimismo, la aprobación de directivas para la implementación y desarrollo de telesalud, como de servicios de teleorientación y telemonitoreo 11. Con la declaratoria de estado de emergencia nacional el 15 de marzo del 2020 12 y las medidas impuestas para prevenir la transmisión y fortalecer la atención de la COVID-19 en áreas de emergencias; se vio afectada directamente la continuidad de cuidados de los usuarios del Hospital Hermilio Valdizán (HHV).
El presente artículo tiene como objetivo dar a conocer las experiencias de telesalud de un hospital especializado en salud mental durante la pandemia de COVID-19 en Perú.
DESARROLLO DE LA EXPERIENCIA EN TELESALUD MENTAL
El HHV es una institución que presta servicios especializados en salud mental y psiquiatría, la cual inició la implementación de telesalud en forma progresiva desde el 2018 desarrollando asesorías a profesionales de salud de zonas rurales para el diagnóstico y manejo de casos en psiquiatría; actividad reconocida en Perú por las normas legales vigentes como teleinterconsultas 13 , 14; así se estableció la cartera de servicios en psiquiatría de adultos, psiquiatría de adicciones y psiquiatría de niños y adolescentes. La solicitud de teleinterconsulta es realizada por el coordinador de telesalud del centro consultante a través de foto o escáner al correo o WhatsApp del coordinador de telesalud del HHV, conteniendo un resumen del caso, y un consentimiento informado (CI) firmado por el usuario o familiar responsable. En esta atención podía o no estar presente el paciente.
Asimismo, al ser un hospital docente, que forma profesionales especialistas en salud mental, también se realizaron capacitaciones virtuales (telecapacitación), dirigidos a psiquiatras, médicos cirujanos de atención primaria, psicólogos, enfermeras, y otros profesionales de la salud que laboran en el área de la salud mental. Además, se realizó sesiones educativas con énfasis en salud mental dirigidas a la población general (TeleIEC).
Todas las actividades de telesalud fueron realizadas por videoconferencia en la plataforma Zoom 15, de una cuenta institucional versión estándar prestada por el Ministerio de Salud del Perú.
TELEORIENTACIÓN EN SALUD MENTAL
Desde el 19 de marzo del 2020, días después de declarado el estado de emergencia en Perú, e iniciado el aislamiento social obligatorio y la interrupción de la consulta ambulatoria, se puso a disposición de los usuarios y población general la posibilidad de ser contactado por un especialista en salud mental, con el objetivo de orientar sobre problemas emocionales relacionados o no con la pandemia.
Para acceder al servicio, fue necesario emitir una solicitud por medio de un formulario en Google Form a través de la página web y redes sociales institucionales (YouTube, Facebook, Instagram). Un profesional de la salud realizaba el análisis del caso (triaje), asignaba una numeración, derivándolo a otro especialista, quien se encargaba de contactar al usuario a través de su número personal. Participaron de manera voluntaria psiquiatras, psicólogos, trabajadoras sociales y enfermeras de distintas áreas, con experiencia en primeros auxilios psicológicos, adicciones, niños y adolescentes, psicoterapia, psicoterapia de pareja y familia, que dejaron de asistir al HHV como medida de seguridad para evitar el hacinamiento de trabajadores o por su condición de vulnerable.
A partir de los cambios normativos legales, en abril del 2020, se oficializó este servicio como teleorientación 16. Se agregó la participación de teleoperadoras encargadas de facilitar el registro de solicitud de atención; además, se incluyó a la solicitud el consentimiento informado (CI) y un consentimiento para el tratamiento de datos personales (CTDP); ambos con tres opciones de marcado (acepto, no acepto, contácteme para más información). El triaje verificaba la aceptación de ambos documentos, o llamaba al usuario para despejar las dudas en caso de encontrar «contácteme para más información» o «no acepto»; solo se derivó en caso cambiaba a «acepto». El profesional que realizaba los registros también solicitaba el consentimiento antes de realizar la atención, siendo esta grabada o escrita por el paciente y enviada al teléfono o correo personal del profesional. Realizada la orientación, que principalmente fue por llamada telefónica, el teleorientador debía registrar la atención, en el formato único de atención de teleorientación (FUAT) 16 virtual, elaborado también en Google Form, y enviar la evidencia del consentimiento del usuario al correo de telesalud del hospital. En este formulario también se registraron los principales motivos de atención identificados por los especialistas, considerando once opciones de marcado múltiple, incluyendo la opción de no dar el consentimiento, en caso de la revocatoria verbal, y cuando no se logró contactar al usuario.
El trabajar desde el teléfono personal, propició que algunos usuarios invadieran el espacio personal de los trabajadores, al intentar contactarlos en cualquier momento. Fue también un reto organizar turnos de atención y llegar a acuerdos con trabajadores de distintas áreas. Además, al no contar con la participación del personal de estadística e informática (EEI), el personal asistencial tuvo que encargarse del manejo de Excel, para emitir reportes y datos estadísticos de las atenciones en forma periódica. La verificación del cumplimiento del registro FUAT diario, de la evidencia del consentimiento informado (CI) al correo, estuvo a cargo de un grupo reducido de personas, sobrepasando la capacidad de control. Asimismo, no se recaudó la firma de los CI, ya que se consideró la marcación «acepto».
Es así como, de marzo a diciembre, se realizaron 4411 atenciones a usuarios principalmente de Lima (89,7%) y otras regiones del país (Tabla 1). Teniendo en cuenta 11 opciones de marcado múltiple (motivos de consulta), se identificó mayoritariamente trastornos mentales prexistentes a la pandemia (37,7%) y conflictos intrafamiliares (20,5%), como se observa en la Tabla 2.
Tabla 1 Procedencia de los usuarios atendidos por teleorientación en el Hospital Hermilio Valdizán durante abril y diciembre del 2020
| n | % | |
|---|---|---|
| Procedencia en Lima o Callao | ||
| Lima este | 1759 | 39,9 |
| Lima centro | 1219 | 27,6 |
| Lima norte | 497 | 11,3 |
| Lima sur | 426 | 9,7 |
| Lima provincias | 58 | 1,3 |
| Callao | 121 | 2,7 |
| Otras regiones del Perú | ||
| Loreto | 49 | 1,1 |
| Junín | 29 | 0,7 |
| Arequipa | 27 | 0,6 |
| La Libertad | 26 | 0,6 |
| Ica | 25 | 0,6 |
| Piura | 18 | 0,4 |
| Huánuco | 16 | 0,4 |
| Tacna | 16 | 0,4 |
| Cuzco | 14 | 0,3 |
| Huaraz | 10 | 0,2 |
| Lambayeque | 9 | 0,2 |
| Ancash | 8 | 0,2 |
| Ayacucho | 8 | 0,2 |
| Apurímac | 6 | 0,1 |
| Ucayali | 6 | 0,1 |
| Amazonas | 5 | 0,1 |
| Pasco | 5 | 0,1 |
| San Martín | 5 | 0,1 |
| Puno | 4 | 0,1 |
| Tumbes | 4 | 0,1 |
| Cajamarca | 3 | 0,1 |
| Huancavelica | 1 | 0,0 |
| Moquegua | 1 | 0,0 |
| Otros | ||
| Extranjero | 1 | 0,0 |
| No reportado | 35 | 0,8 |
Tabla 2 Motivos de atención identificado por el teleorientador en el Hospital Hermilio Valdizán durante abril y diciembre del 2020
| Motivos | n=4411 | % |
|---|---|---|
| Para control, seguimiento o empeoramiento de problema de salud mental previo a la pandemia | 1850 | 41,9 |
| Relacionados a la aparición o incremento de conflictos intrafamiliares | 945 | 21,4 |
| Relacionados al aislamiento social obligatorio | 868 | 19,7 |
| Emociones relacionadas a enfermarse por COVID-19 | 645 | 14,6 |
| Derivaciones a telemonitoreo y/o teleconsultas | 399 | 9,0 |
| Problemas económicos y/o laborales | 266 | 6,0 |
| Preocupación por la salud mental de un familiar | 259 | 5,9 |
| Emociones relacionadas con un familiar (incluye duelo por la COVID-19) | 193 | 4,4 |
| Revocatoria de consentimiento para orientación | 165 | 3,7 |
| Trabajadores de salud (trabajo en áreas COVID-19) | 17 | 0,4 |
| No se logró contactar al usuario | 485 | 11,0 |
TELECONSULTA Y TELEMONITOREO
Con el desarrollo de la pandemia y la interrupción de la atención presencial, se buscó adaptar el aplicativo web de consulta externa «Intranet HHV», elaborado en el servicio de Estadística e informática (EEI) del HHV, que previo a la pandemia ya permitía registrar diagnósticos, fecha de control, y emitir un reporte diario de atención por profesional. Las modificaciones permitieron también visualizar las últimas atenciones, que fueron escaneadas de la historia clínica (HC) y subidas al aplicativo; registrar la evolución del paciente y visualizarlas en los controles posteriores; registrar las recetas, ya que permitía la interoperabilidad con farmacia, y derivación a otros servicios.
Además se capacitó a profesionales asistenciales en el uso de software de escritorio remoto AnyDesk 17, que permitió acceder, desde un ordenador del domicilio, a computadoras del hospital, para el uso del aplicativo «intranet HHV». Así mismo, se elaboraron nuevos flujos de admisión, atención y entrega de medicamentos, adecuación del tarifario, y campañas de actualización de datos de usuarios (Figura 1), generando en todas las áreas involucradas, incremento de carga laboral, trabajo que excedía la jornada diaria, y desgaste de equipos personales, sin que esto implique un incremento en la remuneración mensual.
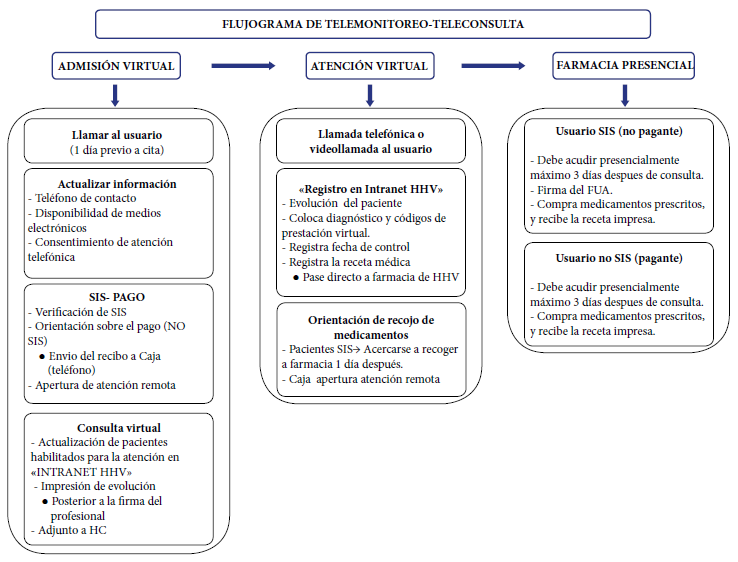
Figura 1 Flujograma de telemonitoreo - teleconsulta durante abril y diciembre del 2020 en el Hospital Hermilio Valdizan.
Los servicios asistenciales se virtualizaron progresivamente de abril a mayo del 2020. Sin embargo, la consulta psiquiátrica de adultos y de adicciones mantuvieron la modalidad presencial, principalmente para repetir recetas 18. La teleconsulta psiquiátrica se realizó en su totalidad por llamada telefónica; mientras que psicoterapias, terapia ocupacional y de lenguaje, fueron principalmente por videollamada desde el móvil o equipo del trabajador. En agosto del 2020, el HHV adquiere una cuenta Zoom estándar con diez cuentas adicionales, distribuyéndolas a servicios asistenciales, sin embargo, continuó siendo insuficiente para mantener dos atenciones o más por videoconferencia de la cuenta institucional en un mismo servicio, por lo que los trabajadores continuaron usando sus equipos personales.
Se realizaron 75 398 atenciones virtuales en el periodo de abril a diciembre del 2020, que representan el 77,3% del total de atenciones en el mismo periodo (Tabla 3).
Tabla 3 Atenciones virtuales durante abril y diciembre del 2020 en el Hospital Hermilio Valdizán.
| Servicios virtualizados | Total | Virtual n (%) | Presencial n (%) |
|---|---|---|---|
| Psiquiatría - adultos y adultos mayores | 29324 | 14965 (51,0) | 14359 (49,0) |
| Psiquiatría - adicciones | 5302 | 3783 (71,4) | 1519 (28,6) |
| Psiquiatría - niños de adolescentes | 6361 | 6202 (97,5) | 159 (2,5) |
| Psicoterapia - adultos y adultos mayores | 5985 | 5985 (100,0) | 0 (0,0) |
| Psicoterapia - niños y adolescentes | 4424 | 4424 (100,0) | 0 (0,0) |
| Psicoterapia - adicciones | 3973 | 3245 (81,7) | 728 (18,3) |
| Psicoterapia - pareja y familia | 5985 | 5985 (100,0) | 0 (0,0) |
| Evaluaciones psicológicas | 2422 | 2422 (100,0) | 0 (0,0) |
| Rehabilitación en salud mental | 10458 | 10387 (99,3) | 71 (0,7) |
TELEINTERCONSULTAS
El HHV mantuvo la oferta de teleinterconsultas en psiquiatría; en la mayoría de las atenciones estuvo presente el paciente en el establecimiento consultante de origen; se realizaron de marzo a diciembre 295 atenciones, de las cuales 172 fueron en psiquiatría de adultos, 72 en psiquiatría de niños y adolescentes, y 51 en psiquiatría de adicciones. Estas atenciones se realizaron con establecimientos de 12 regiones del Perú, como San Martín (26,7%), Pasco (17,8%), Apurímac (17,1%), Madre Dios (12,1%), Ayacucho (8,8%), Huancavelica (7,5%), Cajamarca (3%), Cusco (0,3%), Junín (0,7%), Lima (1,1%), Amazonas (1,7%) y Ancash (1%).
TELECAPACITACIÓN Y SESIONES EDUCATIVAS
El desarrollo de estas actividades fue potenciado con la participación de especialistas de distintas áreas que se encontraban en modalidad de trabajo remoto. Mediante la telecapacitación se impulsó la continuidad de ponencias y jornadas que incluían cursos virtuales, talleres, mesas redondas, centradas en salud mental y la COVID-19. Se realizaron un total 42 actividades de telecapacitación donde 29 fueron ponencias individuales y 15 jornadas académicas, que se muestran en el Anexo 1.
La elaboración de TeleIEC permitió educar a la población sobre el cuidado de salud mental; se realizaron videos y se facilitaron espacios de interacción virtual en vivo con la población mediante transmisión por Facebook. Se realizaron más de 30 TeleIEC disponibles a través de las redes sociales del hospital.
DISCUSIÓN
La experiencia de teleorientación resalta la necesidad de contar con un plan de contingencia de primeros auxilios psicológicos que se brinden por asistencia remota en situaciones de emergencias epidemiológicas. Personas con problemas de salud mental y conflictos intrafamiliares usaron más el servicio, planteando la posibilidad de una mayor vulnerabilidad en la salud mental durante la pandemia en personas con antecedentes de historia psiquiátrica 19 y en aislamiento social obligatorio 20, justificando la implementación del servicio en forma sostenible, para identificar problemas psicosociales como violencia intrafamiliar 21, e intervenir oportunamente con la llamada telefónica u otros medios de comunicación 22.
Un punto álgido en el proceso de teleorientación se relaciona con la protección de datos sensibles, pese a que los usuarios dieron su consentimiento, esta no fue garantizada al almacenarse en una cuenta gratuita no corporativa; por lo que, para darle sostenibilidad al servicio, es necesario la implementación de un formulario de solicitud y FUAT en un entorno virtual seguro 23.
Las teleconsultas y telemonitoreos fueron la principal actividad asistencial durante la pandemia en el 2020, permitiendo dar continuidad a los tratamientos psiquiátricos, psicoterapéuticos y de rehabilitación en el HHV; sin embargo, el proceso de adaptar las directrices de las normas legales se vio limitada inicialmente, ya que no fueron planificadas para la atención de salud mental 18. La teleconsulta de psiquiatría evaluaba el estado mental, prescribiendo fármacos si era necesario, registrándose estadísticamente como telemonitoreos, pero sin monitorear parámetros biomédicos. La psicoterapia, evaluaciones psicológicas o intervenciones del tecnólogo médico, no implican una prescripción farmacológica, y pese a ser excluidos inicialmente del tarifario de atenciones, se realizaban y registraban también como telemonitoreos 18. Actualmente ya son reconocidas como teleconsultas.
Otras observaciones sobre la práctica ética se dan en la toma del CI para teleconsulta 24; no hay un estándar en todos los servicios de cómo obtenerla y guardarla 23, y otros no lo solicitan, considerando que el recibir la atención dan un consentimiento no expreso de la misma.
Experiencias similares virtualizando servicios de psicoterapia y rehabilitación 25 realizadas en pacientes continuadores reportan que una adecuada aceptación de los usuarios es considerada como un factor de efectividad en teleterapia 26; sin embargo, no se han realizado estudios de la efectividad ni calidad de las atenciones para contrastarlas.
Sobre la teleinterconsulta, debemos mencionar que el proceso de reforma en salud mental del Perú prioriza la atención en centros de salud mental comunitarios (CSMC), siendo necesario implementar 315 de ellos 27. El déficit de psiquiatras, la inequidad en la distribución, la falta de implementación, y el contexto de pandemia, acrecentaron las brechas que impiden cubrir la demanda de salud mental. Es así, que el HHV ha permitido suplir algunas necesidades de atención psiquiátrica, principalmente en zonas rurales, al acompañar y asesorar en el manejo de algunos casos.
Por último, se incrementaron los cursos y ponencias virtuales, abordando aspectos no solo de psiquiatría y salud mental, en contraste con otra experiencia de un hospital general de Cuba, que no abordó aspectos psicoemocionales de la COVID-19 9. Asimismo, brindar información pertinente a la población sobre salud mental durante la pandemia, es comparable con experiencias de concientización y contribuyen a reducir el impacto del exceso de información inadecuada que se obtiene por internet 28.
CONCLUSIONES
Las medidas de contención de la COVID-19, han permitido el desarrollo acelerado de la telesalud y virtualizar la oferta de servicios además de fomentar la educación a la población y capacitación a profesionales de la salud, mostrándose como una estrategia que permite el cuidado integral de la salud mental de los usuarios del HHV. La experiencia resalta la necesidad de estandarizar los procesos relacionados al consentimiento informado, garantizar el almacenamiento de datos en entornos virtuales seguros y proteger la información del usuario; capacitación continua para mejorar habilidades en la práctica de telesalud en salud mental, involucrar al equipo de estadística e informática en todos los servicios prestados por telesalud; generar evidencia que permita medir la implementación, la efectividad y calidad de los servicios; así como mantener la prestación de la telesalud de manera sostenible.















