Introducción
La ecografía detallada realizada entre las 18 a 20 semanas de gestación es de gran importancia para detectar anomalías fetales1. Una de las estructuras fetales que deben examinarse durante estas semanas son los ventrículos laterales del cerebro fetal. Actualmente se acepta que el límite superior de la medida de los ventrículos laterales es de 10 mm2. La ventriculomegalia (VM) es el agrandamiento de los ventrículos laterales y la anomalía más frecuente del sistema nervioso central durante el embarazo, con una prevalencia comunicada que oscila entre 1:50 y 1:1600 recién nacidos2,3. La VM no es un hallazgo específico y puede ocurrir como resultado de diferentes causas o puede ser aislada sin causa alguna. La ausencia de cualquier patología que acompañe a la VM se denomina VM aislada (VMA) y puede considerarse una variante extrema de la normalidad4.
El diagnóstico intrauterino preciso de la VMA fetal es crucial para ofrecer un asesoramiento adecuado a las pacientes, organizar un tratamiento óptimo del embarazo, dar la oportunidad de derivar a las pacientes a centros terciarios y atender a tiempo el nacimiento del feto. La ecografía es la principal modalidad de diagnóstico por imágenes de la anatomía fetal debido a su eficacia, bajo costo y carácter no invasivo. En los últimos años, la resonancia magnética (RM) del cerebro fetal es recomendada con frecuencia como examen adicional cuando se observa un problema en el examen neurosonográfico fetal. Aunque la RM se realiza para detectar patologías que no pueden ser captadas mediante ecografía, aún no se ha determinado claramente en qué indicaciones es beneficiosa la RM o en qué casos es superior a la ecografía5,6.
En este estudio nos propusimos evaluar y comparar la ecografía y la RM en la medición del diámetro del ventrículo lateral en fetos con VMA.
Métodos
Se trata de un estudio transversal que analizó la información de los pacientes que solicitaron atención en el Departamento de Perinatología del Hospital de Capacitación e Investigación Izmir Tepecik entre noviembre de 2018 y noviembre de 2020, a partir de la base de datos médicos. Para este estudio se obtuvo la aprobación del Comité de Ética local. Se incluyeron en la investigación las gestantes a quienes se detectó VMA durante el examen ultrasonográfico fetal de rutina. En los fetos con una anchura del ventrículo lateral igual o superior a 10 mm en el examen ecográfico, primero se descartó posibles etiologías. Se realizaron análisis del cariotipo fetal, detección de infecciones congénitas y una exploración detallada de anomalías fetales a todos los fetos con VM. Se excluyeron del estudio los embarazos múltiples y las embarazadas que no se sometieron a una RM tras el seguimiento con ecografía. También fueron excluidas aquellas que presentaban infección concomitante, anormalídad del cariotipo o anomalía adicional del sistema nervioso central (SNC).
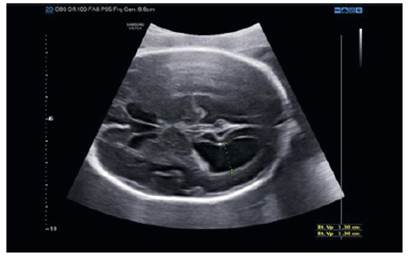
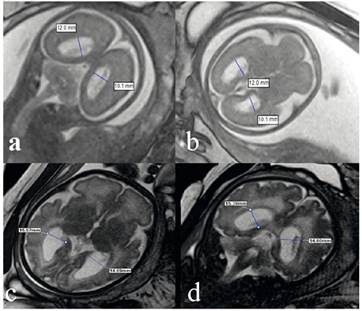
Los exámenes ecográficos de los fetos fueron realizados por perinatólogos de nuestro departamento. Como ecógrafo se utilizó el sistema de ultrasonografía en tiempo real Samsung® HS 70A4D (2017). La medición del ventrículo lateral se realizó a nivel del atrio (atrium del cuerno posterior) de los ventrículos laterales. Para la medición se alineó los calibradores ecográficos a nivel del glomus del plexo coroideo y se colocó los calibradores en la pared interna del ventrículo (Figura 1). Se registró la mayor de las tres mediciones. En nuestro centro, las RM de los casos con VM detectada en la ecografía se realizan lo antes posible (una media de 2 semanas) para que puedan ser incluidos por el consejo asesor de perinatología. Las RM cerebrales fetales fueron evaluadas e informadas por clínicos experimentados del Departamento de Radiología de nuestro centro. Los exámenes de RM con protocolo estándar se realizaron mediante sistemas de RM de 1,5 T (Siemens® Aera) utilizando una bobina corporal de 6 canales con monitorización por un radiólogo. Las imágenes se adquirieron con secuencias de RM ponderadas en T2: imágenes rápidas con precesión libre en estado estacionario (SSFP (por sus siglas en inglés) verdadera) e imágenes turbo espineco de disparo único con adquisición de medio Fourier (HASTE, por sus siglas en inglés). Se obtuvieron imágenes utilizando ambas técnicas en los planos axial, coronal y sagital del cerebro fetal. El rango más amplio medido en estas secciones fue aceptado como el ancho ventricular. Los parámetros para la obtención de imágenes HASTE incluyeron tiempo hasta la repetición (TR): 1,350 ms; tiempo hasta el eco (TE): 84 ms; ángulo de flip (AF): 120 grados; grosor del corte: 4 mm; matriz: 256 × 256; NSA:1. Los parámetros de las imágenes FISP reales fueron TR: 4,4 ms, TE: 2,2 ms, grosor de corte: 4 mm, matriz: 240 × 256; NSA:1. La RM se realizó sin sedación ni agente de contraste (Figura 2).
Los pacientes con VMA tanto por ecografía como por RM fueron divididos en 3 grupos: 1) VMA leve (10 mm a ≤12 mm); 2) VMA moderada (>12 mm a ≤15 mm); 3) VMA grave (>15 mm). La VM de los ventrículos derecho e izquierdo fueron registrados por separado.
Análisis estadístico
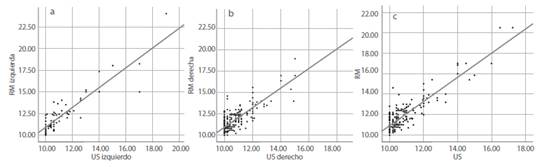
Los datos continuos se presentan como media ± desviación estándar, mientras que los datos categóricos se expresan como porcentaje (%). Se utilizaron el coeficiente kappa de Cohen y el coeficiente de correlación intraclase para medir la fiabilidad de las variables categóricas y continuas, respectivamente. Se trazaron gráficos de dispersión de las técnicas de medición. En la realización del análisis se utilizó el programa SAS Studio (SAS Institute Inc. 2015. Guía del usuario de SAS / IML® 14.1. Cary, NC: SAS Institute Inc.). Se aceptó un valor p como criterio de significancia estadística.
Resultados
Las características demográficas de toda la población del estudio se muestran en la Tabla 1. La edad media de las 197 gestantes fue 28,2±5,64 años. La gravidez y la paridad medias fueron 2,01 y 0,812, respectivamente. Se realizó ecografía a todos los fetos entre las semanas 18 y 35 y RM fetal entre las semanas 20 y 37 de gestación en las madres de fetos con VMA (Tabla 1). Se analizaron los valores de anchura ventricular tanto del ventrículo derecho como del izquierdo y sus valores medios.
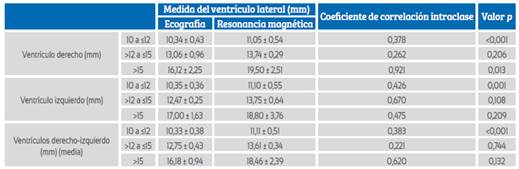
Las mediciones del ventrículo derecho mediante ecografía y RM se muestran en la Tabla 2. Según las mediciones por ecografía del ventrículo derecho, 177 (89,9%) fetos presentaban VMA leve, 16 (8,1%) moderada y 4 (2%) grave. Según la RM del ventrículo derecho, 124 (62,9%) fetos mostraban VMA leve, 63 (32%) moderada y 10 (5,1%) grave. La RM midió 123 (69,5%) de los fetos con VMA derecha leve como leve, 52 (29,4%) como moderada y 2 (1,1%) como VMA derecha grave. La RM valoró 1 (6,2%) de los fetos con VM derecha moderada como leve, 11 (68,8%) como moderada y 4 (25%) como VM grave. La RM determinó los 4 fetos con VMA grave como VMA grave. Las mediciones por RM del ventrículo derecho se correlacionaron significativamente con las mediciones por ecografía (p<0,001).
Tabla 2 Medidas del ventrículo, evaluación de la conformidad de la resonancia magnética con la ecografía.
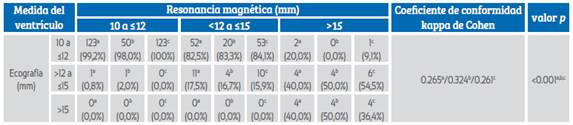
Las mediciones del ventrículo izquierdo mediante ecografía y RM se presentan en la Tabla 2. El número total de fetos con VM izquierda fue de 83. Las mediciones por ecografía de la VM izquierda clasificaron 70 (8,4%) fetos como leves, 9 (10,8%) como moderados y 4 (4,8%) como VMA grave. Las mediciones por RM del ventrículo izquierdo clasificaron 51 (61,5%) fetos como leves, 24 (28,9%) como moderados y 8 (9,6%) como VMA grave. La RM midió 50 (71,4%) fetos con VMA izquierda leve como leve, 20 (28,6%) de ellos como moderada y ninguno como VMA grave. La RM estimó 1 (11,1%) de los fetos con VMA izquierda moderada como leve, 4 (44,4%) como moderada y 4 (44,4%) como VMA grave. La RM evaluó los 4 fetos con VMA grave como VMA grave. Las mediciones por RM del ventrículo izquierdo se correlacionaron significativamente con las mediciones por ecografía (p<0,001).
Cuando evaluamos la concordancia entre la ecografía y la RM comparando los valores medios de ambos ventrículos en las tres categorías, se observó una asociación estadísticamente significativa entre ambas técnicas (Tabla 2) (p<0,001). Se observó una concordancia razonable entre la ecografía y la RM para detectar la gravedad de la VMA derecha, izquierda y la media (Κ=0,265, Κ=0,324 y Κ=0,261, respectivamente). En comparación con la ecografía, las mediciones de la RM fueron significativamente superiores para la VMA leve derecha (10,34 ± 0,43 frente a 11,05 ± 0,54, p<0,001), la VMA grave derecha (16,12 ± 2,25 frente a 19,50 ± 2,51, p=0,013) y la VMA leve izquierda (10,35 ± 0,36 frente a 11,10 ± 0,55, p<0,001). Sin embargo, cuando evaluamos los valores medios de ambos ventrículos, se observó que las mediciones de la RM fueron significativamente superiores solo en la VMA leve (10,33 ± 0,38 frente a 11,11 ± 0,51; p<0,001) en comparación con la ecografía. En la VMA leve, la RM midió ventrículos más grandes que la ecografía, con una diferencia media de 0,78 mm. No hubo diferencias significativas entre las mediciones por ecografía y RM en cuanto a los valores medios de VMA moderada y grave.
Además, los análisis de regresión lineal mostraron una relación estadísticamente significativa entre las medidas de la ecografía y la RM de la VMA derecha, izquierda y media (p<0,001, p<0,001 y p<0,001, respectivamente) (Figura 3). Esta correlación positiva entre la ecografía y la RM fue moderada para la VMA derecha (r=0,674) y fuerte para la VMA izquierda (r=0,780) y media (r=0,717) (Tabla 3 y Figura 3). Por último, se comparó la lateralidad de la VMA en todos los fetos. La RM mostró una concordancia perfecta con la ecografía en la detección de la lateralidad de la VMA (Κ=1,0, p<0,001). La ecografía detectó VMA unilateral en 113 de 197 fetos. Todos ellos fueron evaluados como VMA unilateral por RM. Del mismo modo, los 84 fetos que presentaban VMA bilateral en la ecografía también mostraron VMA bilateral en la RM.
Discusión
Los avances tecnológicos de los últimos años también se han reflejado en las aplicaciones médicas, especialmente en los métodos de obtención de imágenes. Las innovaciones en los dispositivos tanto de ecografía como de RM aportan mejoras en la práctica clínica. El examen ecográfico se ha convertido en parte de la atención obstétrica rutinaria porque es seguro, no invasivo, fácilmente disponible y ampliamente aceptable. Sin embargo, no es posible definir esas características para la RM. Tanto el elevado costo como la necesidad de personal especializado para realizar el procedimiento dificultan el uso de la RM. Por estas razones, es importante identificar a los pacientes candidatos a la RM en la práctica clínica. Nuestros hallazgos revelaron la respuesta a la pregunta "¿cuándo debe considerarse la RM en pacientes con VMA en el examen ecográfico?".
Encontramos que el 30,5% de los fetos con VMA leve derecha y el 29,6% de los fetos con VMA leve izquierda en la ecografía fueron evaluados como VMA moderada o grave mediante RM. De nuestros fetos con VMA moderada en la ecografía, el 31,2% con VMA moderada derecha y el 55,6% con VMA moderada izquierda fueron diagnosticados como VMA leve o grave por la RM. Teniendo en cuenta que el pronóstico de la VMA moderada o grave es peor que el de la VMA leve, se puede proponer que la RM puede ser beneficiosa en los casos con VMA leve o moderada en la ecografía. Sin embargo, ninguno de los fetos con VMA grave en la ecografía fue diagnosticado como VMA leve o moderada mediante RM. Por lo tanto, la RM no proporcionó un beneficio adicional en términos de medición ventricular en fetos con VMA grave en comparación con la ecografía.
Di Mascio y col. descubrieron que la tasa de detección de anomalías del sistema nervioso central en la VMA leve y moderada con RM era mayor que con la ecografía7. En su estudio, la RM fetal detectó anomalías asociadas en el 16,8% de los fetos afectados por VMA en la evaluación ecográfica estándar. La tasa de anomalías asociadas detectadas solo en la RM persistía (5%) incluso cuando se realizaba una neurosonografía. En nuestro estudio, investigamos la superioridad de la RM sobre la ecografía para diferenciar la gravedad de la VMA. El rendimiento diagnóstico superior de la RM en nuestros fetos con VMA leve fue similar al del estudio de Di Mascio y col. Aunque la VMA leve se detecta en algunos fetos en la ecografía, la presencia de VMA grave en la RM en estos fetos sugiere que la RM es necesaria en términos de detección de la VMA grave. Pisapia y col. informaron de la diferencia entre las mediciones por ecografía y RM del tamaño ventricular lateral fetal, especialmente en fetos con VM leve y moderada. Hicieron hincapié en que las mediciones ventriculares medias por RM eran mayores que las mediciones por ecografía y, por lo tanto, la medición por RM puede ser necesaria en casos de ventriculomegalia leve y moderada. Kandula y col. comunicaron que la diferencia media entre el tamaño ventricular en ecografía y RM es de 1 mm6. Estos resultados son similares a los nuestros8. Esta diferencia entre las medidas de RM y ecografía puede estar relacionada con los diferentes segmentos y marcas utilizados por las dos técnicas para medir los ventrículos. La progresión de la dilatación con el tiempo hasta la evaluación por RM tampoco es infrecuente. Lam y col. informaron de que en la categoría de ventriculomegalia leve la progresión puede ser de hasta 1,1 mm por semana, mientras que puede alcanzar 1,4 mm y 3,3 mm por semana respectivamente en los grupos moderado y grave9.
En contraste con nuestro estudio, Parazzini y col. hallaron resultados diferentes en un estudio en el que participaron 179 fetos con VMA leve. En su estudio, la RM confirmó el diagnóstico eco-gráfico de VMA leve en el 72,6% de los fetos. Entre los fetos cuyos resultados de RM diferían de los de ecografía, el 19,5% fueron diagnosticados con anomalías adicionales, el 2,7% con VMA moderada y el 5% con ventrículos normales10. Basándose en estos resultados, concluyeron que la RM proporcionaba información clínica adicional en términos de pronóstico y asesoramiento solo en el 1,1% de los fetos con VMA leve. De forma similar, Tercanli y col. propusieron que se puede obtener poca información morfológica adicional de la RM tras un examen ecográfico correctamente realizado11. Malinger y col. afirmaron que la neurosonografía y la RM producían diagnósticos similares en la mayoría de los fetos con anomalías del SNC. No apoyaron la creencia común de que la RM cerebral fetal es más precisa que la neurosonografía específica y recomendaron la RM como método complementario en caso de hallazgo ecográfico poco claro12.
Hemos observado que la RM no modificó el grado de ventriculomegalia en los fetos con VMA grave. Sin embargo, se observó que el grado de ventriculomegalia aumentaba con la RM en algunos fetos con VMA leve o moderada. Nuestro estudio mostró que la RM no aportó beneficios adicionales para la VMA grave tras la evaluación mediante ecografía. Una neurosonografía de tallada parece ser suficiente en la VMA grave, pero no en la VMA leve o moderada. Recientemente, el grupo eurocanadiense de neurosonografía publicó el mayor estudio que investigaba el papel de la RM cerebral fetal en la detección de una anomalía asociada no diagnosticada en la ecografía en fetos con VM leve o moderada7. Mostraron que la RM cerebral fetal detectaba una anomalía estructural adicional en el 5,4% de los fetos con VMA leve o moderada en la ecografía. La migración neuronal y las anomalías adquiridas como la hemorragia fueron las anomalías más comunes que pueden ser difíciles de diagnosticar por ecografía. De forma similar a nuestros hallazgos, sugirieron realizar una RM cerebral fetal para la VMA leve o moderada para descartar anomalías asociadas que pueden pasar desapercibidas en la ecografía. Nuestros resultados enfatizan que la RM puede proporcionar ciertas ventajas en la VMA leve y moderada. Es decir, el manejo perinatal de los fetos con diagnóstico de VMA leve o moderada en la ecografía podría modificarse tras la evaluación con RM. El diagnóstico tardío de la VMA grave puede aumentar el estrés de los padres, a la falta de opciones legales para la interrupción del embarazo. También evaluamos el papel de la RM cerebral fetal en la detección de la lateralidad de la VMA en la ecografía. Hubo una correlación significativa entre la ecografía y la RM en cuanto a la lateralidad de la MV (p<0,001). Por lo tanto, revelamos que la RM cerebral fetal no contribuyó adicionalmente al diagnóstico ecográfico cuando la MIV era unilateral o bilateral.
La naturaleza retrospectiva del estudio supone un obstáculo para la generalización de los datos. Además, sería más apropiado disponer de más casos para generalizar el cumplimiento de la neurosonografía-RM en los casos de VMA grave. También, aunque la mayoría de las embarazadas se sometieron a RM dos semanas o menos después de la ecografía, la duración entre la ecografía y la RM podría afectar nuestros resultados. Uno de los puntos fuertes de nuestro estudio es la exclusión de etiologías cromosómicas, estructurales, infecciosas o hemorrágicas para especificar la población de estudio como aislada. En segundo lugar, la edad gestacional mínima para la RM fue de 20 semanas. Ya se sabe que la mayoría de los órganos fetales pueden visualizarse en detalle a partir de la semana 20 de gestación y la RM podría aportar información adicional a la obtenida mediante ecografía.
Conclusiones
En conclusión, nuestro estudio demostró mejoras en la capacidad diagnóstica cuando se realiza RM cerebral fetal en VMA leve o moderada detectada por ecografía. Sin embargo, nuestros hallazgos no han demostrado el beneficio de la RM en fetos con VMA grave. La identificación precisa del grado de la VMA fetal es crucial en el diagnóstico prenatal. En fetos con VMA leve o moderada, la RM cerebral fetal no solo contribuye a la estadificación de la VM, sino que puede ser un componente importante en la elección del tratamiento, la planificación del parto y el asesoramiento. Se necesitan estudios más amplios y prospectivos para definir el papel real de la RM en pacientes con VMA detectada neurosonográficamente.











 texto em
texto em