INTRODUCCIÓN
La epilepsia es un desorden neurológico crónico caracterizado por la recurrencia de crisis epilépticas no provocadas separadas por más de 24 horas, según la Liga Internacional para Lucha Contra la Epilepsia (ILAE por sus siglas en inglés). Aunque la última definición considera también el riesgo alto (mayor al 60%) de recurrencia de crisis, o la evidencia de un síndrome epiléptico para establecer el diagnóstico después de un primer evento 1.
Un estudio epidemiológico en Latinoamérica, indicó que la prevalencia de epilepsia era similar en los países de la región, de 17,8 por cada 1 000 personas 2. Dentro de este estudio se incluyó uno realizado en Perú, donde se incluyeron poblaciones urbanas y pediátricas y se obtuvo una prevalencia de 11,9 por cada 1 000 individuos 3. Esta tasa es más alta que en Europa, EEUU y Canadá. Esto quizás se deba a ciertas etiologías que son más prevalentes en el Perú, como la neurocisticercosis y otros procesos infecciosos bacterianos y parasitarios, así como los traumatismos cráneo-encefálicos 4,5.
Si bien se sabe que la epilepsia tiene una alta prevalencia, no se tienen estudios epidemiológicos de primera crisis en el Perú. En países como EEUU, se describe que la incidencia y prevalencia de la primera crisis es mayor que la de epilepsia, entonces uno podría asumir que el mismo escenario se produce en el Perú 6. En el Perú se estima que la epilepsia es el segundo trastorno neurológico más frecuente después de la cefalea, cuya incidencia oscila alrededor de 0,5 a 1,5 por cada 100 habitantes 5. De ello se desprende que la consulta por primera crisis tanto en emergencia y consulta externa representa una casuística importante, no estimada hasta el momento.
Por lo mencionado, resulta relevante el adecuado enfoque y manejo de la primera crisis epiléptica, que estará en función de la correcta identificación del riesgo de recurrencia. Un diagnóstico erróneo de epilepsia no sólo expondría al paciente al estigma que aún existe en nuestra sociedad en contra de los que la padecen, sino también a los posibles efectos adversos a corto y largo plazo de los fármacos antiepilépticos (FAE), además de los costos que implica para el sistema de salud.
A continuación, se presentan ciertas pautas para el manejo del paciente que se presenta a la sala de emergencia o consultorio externo después de una primera crisis epiléptica. En este manuscrito, no se considera el manejo de aquel paciente que se presenta con estatus epiléptico.
1. ¿Crisis o no crisis?
Esta es la primera pregunta que uno debe formularse y para ello debe tenerse en cuenta el concepto de crisis epiléptica, definida como la aparición transitoria de signos y/o síntomas debido a una actividad neuronal excesiva y/o sincrónica en el cerebro 1.
En algunos de los pacientes que sufren de una primera crisis epiléptica, la información semiológica permite un adecuado diagnóstico 6,7. Se debe corroborar el inicio abrupto y duración breve (paroxismal) del episodio, procurar obtener información sobre síntomas motores, sensitivos, sensoriales, cognitivos, el estado de conciencia durante el episodio y síntomas adicionales durante el periodo inmediato posterior al evento. Si hay alta sospecha de crisis epiléptica es fundamental determinar si efectivamente es el primer episodio, o si es que el paciente presentaba previamente episodios de mioclonías, eventos como de “ausencia” o confusión, heridas en la lengua al despertar u otros elementos que el paciente puede no haber identificado o soslayado, y que evidencien crisis pre-existentes y por tanto epilepsia 7.
Las entidades que se confunden con crisis epilépticas se denominan trastornos paroxísticos no epilépticos (TPNE), que se definen como episodios que pueden ser de origen neurológico o no, y que pueden tener una presentación brusca y recurrente. Estas pueden manifestarse como movimientos anómalos, alteración del tono corporal, aparentes cambios en la conciencia o alteración de la conducta sin tener una naturaleza epiléptica 8.
Entre los eventos paroxismales de origen no neurológico, el más frecuente es el síncope. 8,9 Existen varios tipos de síncope, de los cuales el más común es el vaso-vagal. El síncope vaso-vagal se puede caracterizar por la presencia de una visión borrosa, visión en túnel, tinnitus, náuseas, palidez y frialdad cutánea. El episodio puede progresar a un trastorno de conciencia y presentar un componente motor tónico-clónico (síncope convulsivo) que representa una respuesta a la deprivación de oxígeno en el cerebro, particularmente el tronco encefálico, sufrida en ese momento. En estos episodios la persona puede inclusive morderse la lengua y relajar los esfínteres. Por lo general, al final del evento la recuperación es relativamente rápida, sin confusión, pero puede haber amnesia de lo ocurrido 8,9.
Otras posibles entidades que deben ser consideradas son la migraña, el ataque isquémico transitorio, los trastornos del movimiento como tics y distonías, y la amnesia global transitoria. Mención especial merecen los trastornos somatomorfos, también denominados trastornos funcionales entre los que destacan las crisis o eventos no epilépticos psicógenos, y las fugas disociativas principalmente. Los cuadros gananciales también deben ser considerados en el diagnóstico diferencial (Tabla 1). Si el episodio ocurrió mientras el paciente dormía, entonces es importante considerar los trastornos del sueño o parasomnias (8,9,10).
Tabla 1 Diagnóstico diferencial de crisis epilépticas.
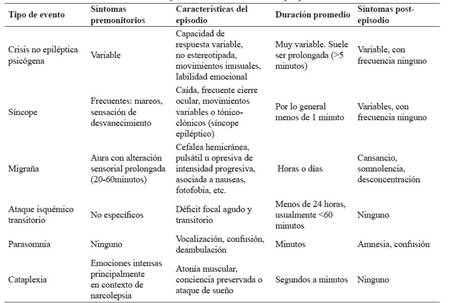
Modificada de: St. Louis EK, Cascino GD. Diagnosis of Epilepsy and Related Episodic Disorders. Continuum. 2016; 22(1): 15-37
Si el episodio evaluado se considera crisis epiléptica entonces se debe continuar con la siguiente pregunta.
2. ¿Qué tipo de crisis epiléptica?
Una vez que se determine que el evento fue una crisis epiléptica, es importante tipificarla. Para esto uno debe remitirse a la clasificación de crisis del 2017 propuesta por la Liga Internacional en contra de la epilepsia (ILAE, por sus siglas en inglés) en la que se establecen tres categorías: crisis de inicio focal, de inicio generalizado y de inicio desconocido (Tabla 2) 11. En esta clasificación hay un apartado denominado “no clasificables” en el cual se agrupan los casos en los que se obtuvo la mayor información posible sobre el inicio del evento, pero es insuficiente para asignarlo a una de las tres categorías 11.
Tabla 2 Clasificación de tipos de crisis epilépticas de la Liga Internacional en Contra de la Epilepsia.
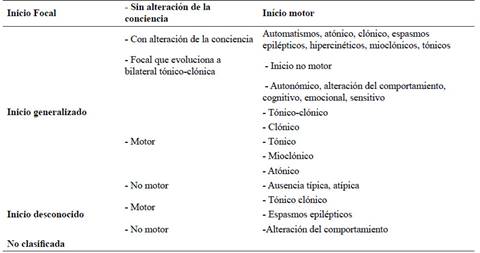
En esta última clasificación, algunos términos tienen una equivalencia con algunas denominaciones clásicas de la clasificación de 1981. Así, una crisis de inicio focal sin alteración de conciencia es equivalente al término clásico “crisis parcial simple”, y cuando tiene alteración de conciencia es equivalente a la antigua “crisis parcial compleja”. Igualmente, la crisis focal que evoluciona a bilateral tónico- clónica previamente se denominaba “crisis parcial secundariamente generalizada” 12.
Esta clasificación se considera columnar, pero no jerárquica, por lo que se puede saltar niveles entre la descripción del compromiso motor (presente o ausente) y la descripción del estado de conciencia (alterada o preservada). Si no se conociese si una crisis focal tuvo o no alteración de conciencia, se puede omitir dicho detalle al clasificarla 11,12.
La mayoría de los pacientes que asisten a la emergencia o al consultorio externo, lo hacen tras tener una crisis tónico-clónica generalizada 13. Pero es importante determinar si la crisis fue focal con posterior evolución a una crisis tónico-clónica bilateral o si se trata de una crisis tónico-clónica generalizada desde su inicio. Las siguientes consideraciones ayudarían en la clasificación:
La edad del paciente provee cierta orientación, ya que es más probable que las crisis focales que progresen a crisis tónico-clónica bilateral sucedan en pacientes adultos y ancianos que en adolescentes, niños, infantes y neonatos 14. Aunque no haya una descripción de aura, es aún importante considerar el inicio focal ya que la propagación eléctrica de una crisis puede ser muy rápida y no estar acompañada de claras manifestaciones clínicas en su origen. Un típico ejemplo de propagación rápida son las crisis de origen occipital, en las cuales las descargas epilépticas se propagan con mucha frecuencia y mucha rapidez a la región temporal o a la frontal, esta última con gran tendencia a la progresión tónico-clónica.
La presencia de un aura sugiere una crisis de inicio focal. En algunos casos el aura no es descrita espontáneamente por el paciente o hay amnesia del inicio del evento 15.
La presencia de eventos previos que pueden corresponder a crisis epilépticas, los cuales en algunos casos no fueron necesariamente similares al episodio que llevó al paciente a la consulta. Ejemplo de ellas son las mioclonías del despertar. Estas pueden ocurrir de manera espontánea sin que sean seguidas de crisis tónico-clónica generalizadas.
Sin embargo, en pacientes con epilepsia generalizada, las mioclonías pueden ocurrir en salvas previo a una crisis tónico-clónica generalizada. Por otro lado, episodios de déjà-vu o jamais-vu, alucinaciones auditivas, gustatorias, u olfatorias que ocurren de manera estereotipada y sin estar asociadas a la afectación de la de conciencia, darían más apoyo a la posibilidad de que lo que ocurrió no fue un evento aislado, sino que el paciente sufrió una crisis focal que luego progreso a una crisis tónico-clónica bilateral 7.
El hallazgo de un déficit neurológico focal puede indicar una potencial lesión estructural epileptogénica que nos conmina a re-interrogar al paciente en busca de signos, tal vez sutiles, que sugieran un inicio ictal compatible con el foco detectado en el examen (1).
3. ¿Crisis provocada o no?
Antes de considerar este análisis es conveniente exponer la clasificación de la primera crisis en cinco grupos que permitirá tener un mejor análisis del riesgo de recurrencia de crisis y, por tanto, la conducta terapéutica a seguir 7.
Crisis epiléptica provocada
Crisis sintomática aguda
Crisis sintomática remota
Crisis epiléptica asociada a síndromes epilépticos
Crisis sin causa identificada
Se define como crisis epiléptica provocada a aquella debida a una causa claramente identificable como medicación, abuso de sustancias, cuadros metabólicos agudos, intoxicaciones, etc. (crisis febriles no serán consideradas en el presente artículo a pesar de estar incluidas en esta categoría) 7. Algunos autores consideran en este grupo a las lesiones cerebrales agudas; sin embargo, en la presente revisión seguiremos las recomendaciones de la AAN y las consideraremos en un grupo distinto denominado el de las crisis sintomáticas agudas 16, las cuales son secundarias a procesos agudos intracraneales como infartos cerebrales, hemorragias intracerebrales, traumatismos encéfalo craneanos severos, infecciones del Sistema Nerviosos Central (encefalitis, meningitis, etc.). Se decidió considerar la independencia de este último grupo debido a la forma en que producen la lesión cerebral y los cambios permanentes que dejan (zonas de gliosis y encefalomalacia) 16.
El grupo con crisis sintomáticas remotas está caracterizado por pacientes que presentan lesiones cerebrales pre-existentes (no evolutivas) de larga data y que sufren súbitamente sin ningún desencadenante aparente (no provocadas) una primera crisis epiléptica 17,18.
Las crisis asociadas a síndromes epilépticos se dan en un contexto en el que las investigaciones subsecuentes establecen la pertenencia a ciertos síndromes electro-clínicos que permiten diagnosticar al paciente con epilepsia tras la primera crisis 7.
Dado que el diagnóstico de epilepsia y, por ende, la administración de tratamiento con FAE, incluye dos o más crisis epilépticas no provocadas o el riesgo elevado (>60%) de tener una segunda crisis después de haber desarrollado una primera 1, es de suma importancia conocer el riesgo de recurrencia por cada grupo de pacientes que presenta una primera crisis 16-18. Diversos estudios en las últimas décadas han estimado que el 10% de la población general tendrá una crisis epiléptica no provocada en algún momento de su vida 15. De éstas, menos de la mitad desarrollarán un segundo evento, alrededor de un 33% aproximadamente 19.
Se estima 28% de riesgo de recurrencia en pacientes que han tenido crisis provocadas 20 (Tabla 3). Por lo general estas crisis no requieren de FAE a mediano o largo plazo. Sin embargo, dependiendo del contexto clínico se puede administrar medicación antiepiléptica como parte del manejo sintomático durante la fase aguda, el cual no será necesario una vez que el problema de fondo haya sido corregido (ejemplo, corrección gradual de sodio en casos de hiponatremia sintomática) 15,20.
Para los pacientes con crisis sintomática aguda, que como se mencionó anteriormente, están en relación con lesiones cerebrales agudas, diversos estudios muestran un riesgo de recurrencia (a cinco años) similar para una segunda crisis en función de tres tipos de etiologías principalmente: 33% para pacientes con infarto cerebral agudo; 13,4% para aquellos con injuria cerebral traumática; y 16,6% para aquellos con infecciones del sistema nervioso central 16.
Existen estudios comparativos entre pacientes con primera crisis sintomática aguda versus aquellos con primera crisis sintomática remota, en donde las etiologías analizadas para este segundo grupo fueron también insultos cerebrales debido a infarto cerebral, lesión cerebral traumática e infección del SNC, encontrándose riesgos para recurrencia de crisis de 71,5%, 46,6% y 63,5%, respectivamente 16-18. Además, se analizó el riesgo de mortalidad en los primeros 30 días después de la primera crisis en ambos grupos y encontraron un riesgo incrementado de 8.9 veces para aquellos con crisis sintomática aguda. En conclusión, se demostró que el riesgo de recurrencia de crisis es alto, y que, por lo tanto, se requiere medicación antiepiléptica para aquellos pacientes que presentaron crisis sintomáticas remotas 16-18.
4. ¿Tratar o no tratar?
Hay que recordar que el objetivo del tratamiento antiepiléptico es tener un control adecuado o ausencia sostenida de crisis, definida por un periodo libre de crisis de un año o la ausencia de éstas por un periodo que sea tres veces más largo al lapso más prolongado entre una crisis y otra que tuvo el paciente (21). Sin embargo, estas consideraciones son importantes para el manejo a largo plazo del paciente ya diagnosticado con epilepsia.
Retomando el tema que nos avoca, el manejo de la primera crisis es importante considerar si el inicio del tratamiento precoz o el diferido tienen una repercusión negativa o positiva en la respuesta al tratamiento a largo plazo.
Asistiendo a esta interrogante, la AAN publicó en el 2015 la Guía para el Manejo de Primera Crisis no Provocada basada en una extensa revisión de la evidencia disponible. En esa revisión se describió que pacientes con una lesión o insulto cerebral previo (sintomáticos remotos), aquellos con anormalidades epileptiformes en el electroencefalograma (EEG), anormalidades significativas en los estudios de imágenes, y aquellos con crisis nocturnas, tienen un alto riesgo de recurrencia (>60%) y por tanto deben ser tratados 18,22,23.
La AAN en su guía del 2015, establece también el tratamiento antiepiléptico apropiado y precoz, reduce el riesgo de tener una segunda crisis en un 35% en los siguientes 2 años; aunque si se retrasa el inicio del tratamiento hasta después de una segunda crisis epiléptica, no hay diferencia significativa en la posibilidad de remisión a largo plazo. 22,23.
La profilaxis en una primera crisis epiléptica no tiene utilidad excepto en el caso de un traumatismo craneoencefálico grave en el periodo post-traumático temprano 7. Por lo tanto, la decisión siempre va a ser “tratar o no tratar” a los pacientes que han tenido una única crisis epiléptica. Esta decisión se basará principalmente en el riesgo de tener una segunda crisis epiléptica 18.
Se debe informar a los pacientes que todos los fármacos antiepilépticos tienen efectos adversos (con un riesgo que va del 7 al 31%). Se les debe mencionar los específicos del fármaco que se les está prescribiendo, siendo la mayoría, leves y reversibles con la retirada de la medicación 22,23.
5. Cuando el cuadro no es claro
Cuando no se tiene la certeza de que el episodio paroxístico que llevó al paciente a emergencia fue una crisis epiléptica, aún después de la obtención de exámenes auxiliares como las neuroimágenes y el EEG, se debe hacer un seguimiento del paciente. Hay que recordar que el EEG puede ser normal en pacientes con epilepsia 11,12.
La utilización de técnicas como la deprivación de sueño antes de realizar un EEG aumentan las posibilidades de poder registrar alguna actividad interictal o incluso una crisis durante la prueba 15.
El monitoreo con video-EEG es una alternativa sumamente importante, pero reservada para pacientes con recurrencia de episodios de difícil caracterización y que generen duda diagnóstica 15.
6. Consideraciones tras el diagnóstico de una primera crisis epiléptica
Del total de pacientes que son evaluados por una primera crisis, una cantidad importante serán diagnosticados de manera inmediata o al corto plazo de Epilepsia y a los restantes se les explicará el riesgo bajo pero existente de desarrollar una segunda crisis en los siguientes años 19. Se estima que el 30% de pacientes con epilepsia sufrirán ansiedad, principalmente aquellos con mal control de crisis 24. La depresión y ansiedad interictal constituyen el principal impacto en la calidad de vida del paciente con epilepsia, incluso más que la frecuencia de crisis 25.
Una consideración sumamente importante son las restricciones que podrían tener estos pacientes tras el diagnóstico como la conducción de vehículos, especialmente si dicha actividad está directamente relacionada con su actividad laboral; el trabajar en las alturas (albañil, electricista, etc.); el nadar sin supervisión o bañarse en tinas, etc. Diversas actividades y situaciones que ameritan una adecuada consejería que debe ser provista por el personal médico que, aunque parezcan simples, pueden ser de vital importancia, como las recomendaciones de no asegurar la puerta del baño cuando se use, tener supervisión permanente si se va a entrar a una piscina, evitar el mar, en la medida de los posible coordinar elementos de seguridad ocupacional o informar a la autoridad correspondiente. Particular importancia reviste las licencias de conducir vehículos que en nuestro país no está regulada de manera estricta.
CONCLUSIONES
Las crisis epilépticas son motivo frecuente de consulta en urgencias y consulta externa. Es importante la realización de un enfoque preciso en donde es preponderante la determinación del riesgo de recurrencia de crisis. Para ello se debe de obtener la máxima información posible del paciente al igual de las personas que presenciaron el evento, tanto antes, durante como después del evento, acto que debe ser acompañado un examen neurológico completo. Con dicha información se debe decidir si el evento fue una crisis epiléptica o no y definir si efectivamente es un primer evento o no.
Exámenes auxiliares como un registro de EEG y pruebas de imagen que nos ayuden a precisar el diagnóstico -previamente establecido con la información clínica, en grado posible o probable-; pueden aportar información para valorar el riesgo de recurrencia (actividad epileptiforme interictal o imágenes anormales en la resonancia magnética nuclear o tomografía computarizada). Con esta información se determinará si el paciente amerita tratamiento sintomático antiepiléptico a corto plazo mientras se resuelve la causa subyacente (en crisis provocadas) o si el paciente presenta alto riesgo de recurrencia y requerirá medicación a largo plazo. Se elegirá el fármaco más apropiado dependiendo del perfil del paciente y exponiendo los posibles efectos adversos del mismo.















