Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Gastroenterología del Perú
versión impresa ISSN 1022-5129
Rev. gastroenterol. Perú v.31 n.1 Lima ene./mar. 2011
ARTÍCULO DE REVISIÓN
Gastritis y gastropatías
Gastritis and gastropathies
Mario Valdivia Roldán*
* Docente UPCH, Médico del Servicio de Gastroenterología Hospital Nacional Arzobispo Loayza
RESUMEN
Se hace una revisión de los diferentes tipos de gastritis, incluyendo cuadros en los que el edema y eritema puede semejar el cuadro, pero sin la típica reacción inflamatoria que denominamos gastropatías. Se hace una descripción de diversos aspectos epidemiológicos, etiológicos, etiopatogénicos; se desarrolla diversas clasificaciones propuestas y se describe los métodos diagnósticos, tratamientos recomendados y el pronóstico de esta molestia tan común.
PALABRAS CLAVE: Gastritis, Gastropatía, Tratamiento.
ABSTRACT
A review of the different types of gastritis, including features in which the edema and erythema can resemble the picture, but without the typical inflammatory reaction that is called gastropathy. A description of various epidemiological, aetiological, pathogenetic, are proposed. The review describes the diagnoses and treatment recommendations and prognosis of this common disorder.
KEY WORDS: Gastritis, Gastropathy, Therapy.
DEFINICIÓN
Gastritis es una enfermedad inflamatoria aguda o crónica de la mucosa gástrica producida por factores exógenos y endógenos que produce síntomas dispépticos atribuibles a la enfermedad y cuya existencia se sospecha clínicamente, se observa endoscópicamente y que requiere confirmación histológica.
Existen entidades cuyas características endoscópicas corresponden a una gastritis por la presencia de eritema o edema de la mucosa, en las que histológicamente hay ausencia del componente inflamatorio pero si cuentan con daño epitelial o endotelial, acuñándose para estas la denominación de gastropatías (1).
En la práctica clínica, se utiliza el término de gastritis tanto para las gastritis propiamente dichas como para las gastropatías, por tener manifestaciones clínicas y hallazgos endoscópicos muy parecidos...
EPIDEMIOLOGÍA
La gastritis es una entidad de elevada morbilidad a nivel mundial, su incidencia varia en las diferentes regiones y países.
En el Perú, es una de las causas que con mas frecuencia motivan la consulta gastroenterológica.
ETIOLOGÍA
La gastritis es etiológicamente multifactorial, observándose que en un solo paciente pueden intervenir múltiples factores tanto exógenos como endógenos, de los que el más común es la infección por Helicobacter pylori (2,3).

PATOGENIA
El daño de la mucosa gástrica depende del tiempo de permanencia del factor o factores injuriantes, jugando un rol importante la capacidad que tiene la mucosa gástrica a través de la denominada barrera gástrica para resistir a estos factores o a los efectos deletéreos de sus propias secreciones.
La barrera gástrica está constituida por componentes pre epiteliales, epiteliales y sub epiteliales (4).
En los componentes pre epiteliales se encuentran la barrera de moco, el bicarbonato y los fosfolípidos, estos últimos aumentan la hidrofobicidad superficial de la membrana celular e incrementan la viscosidad del moco.
En los componentes epiteliales se encuentran la capacidad de restitución del epitelio por las células existentes a nivel de la región lesionada, la resistencia celular con una gradiente eléctrica que previene la acidificación celular, los transportadores acidobásicos que transportan el bicarbonato hacia el moco y a los tejidos subepiteliales y extraen el ácido de estos sitios, los factores de crecimiento epitelial, las prostaglandinas y el óxido nítrico.
En los componentes subepiteliales se encuentran, el flujo sanguíneo que descarga nutrientes y bicarbonato en el epitelio, y la adherencia y extravasación de los leucocitos, que inducen lesión hística y quedan suprimidos por las prostaglandinas endógenas.
El trastorno de uno o más de estos componentes defensivos por factores etiológicos de la gastritis originan la lesión de la mucosa permitiendo la acción del ácido, proteasas y ácidos biliares en mayor o menor grado y que pueden llegar hasta la lámina propia, sitio en el que producen lesión vascular, estimulan las terminaciones nerviosas y activan la descarga de histamina y de otros mediadores.
CLASIFICACIÓN
Existen diversas clasificaciones de las gastritis y gastropatías, basadas en criterios clínicos, factores etiológicos, endoscópicos o patológicos, no existiendo una clasificación totalmente aceptada. Entre las clasificaciones actuales de mayor uso están:
-
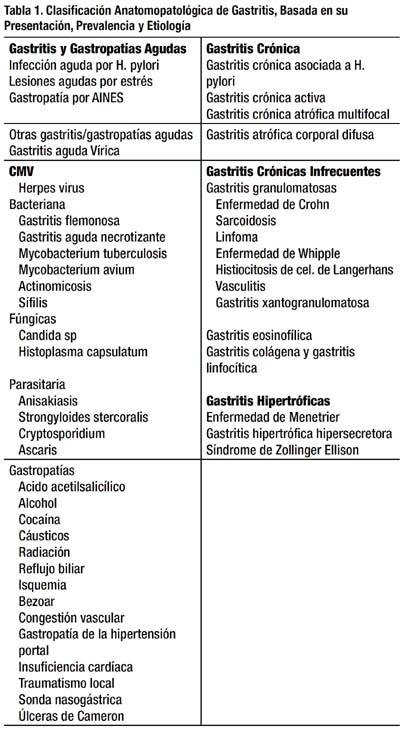
Clasificación Anatomopatológica basada en su presentación, prevalencia y etiología (5).
-
Clasificación actualizada de Sydney basada en hallazgos endoscópicos, histológicos, etiológicos, topográficos y grado de daño (6).
-
Clasificación basada en criterios etiológicos, endoscópicos y patológicos (7).
1. Clasificación Anatomopatológica basada en su presentación, prevalencia y etiología (Tabla 1)
Esta clasificación de las gastritis, se basa en función de la presentación aguda o crónica, prevalencia de los distintos tipos de gastritis y de su etiología.
El uso universal de la endoscopía y biopsias ha incrementado la prevalencia de las gastritis, reconociéndose que las causas más comunes de gastritis y gastropatías agudas son el Helicobacter pylori, las lesiones mucosas por estrés y los AINES (antiinflamatorios no esteroideos).
Las Gastritis Agudas se caracteriza por un infiltrado inflamatorio que es predominantemente neutrofílico y es usualmente transitorio en su naturaleza, puede acompañarse de hemorragia de la mucosa, erosiones y si las lesiones son muy severas asociarse a sangrado.
La infección o infestación aguda por virus, bacterias o parásitos, sin considerar al Helicobacter pylori, son causas infrecuentes de gastritis, pudiendo ir asociado a cuadros de inmunodeficiencia como es el caso del SIDA.
Dentro de las causas de gastropatías existen múltiples fármacos, agentes químicos, físicos, la isquemia, presencia de un bezoar, congestión vascular (gastropatía de la hipertensión portal, insuficiencia cardiaca, etc.), traumas locales como por sondas nasogástricas y las úlceras de Cameron relacionadas a erosiones o ulceraciones longitudinales en el dorso de los pliegues gástricos localizados dentro de una hernia diafragmática, como consecuencia del trauma de los pliegues al deslizarse a través del hiato diafragmático. Durante las respiraciones, deglución o maniobras de Valsalva.
Las Gastritis Crónicas se caracteriza por un infiltrado con linfocitos, células plasmáticas o ambas, sí además presentan polimorfonucleares toma la denominación de gastritis crónica activa.
En las gastritis crónicas cuando el infiltrado compromete la zona superficial de la lámina propia entre las criptas de las fovéolas hasta los cuellos glandulares, sin compromiso de las glándulas gástricas, se denomina como gastritis crónica superficial y sí el infiltrado compromete la lámina propia en toda su extensión se les denomina como gastritis crónica conocida también por autores peruanos como gastritis crónica profunda(8).
Estas gastritis crónicas en el curso de su evolución presentan alteraciones degenerativas de las células epiteliales con reducción de la cantidad de glándulas acompañada de áreas variables de atrofia glandular tomando el nombre de gastritis crónica atrófica, en las que pueden aparecer zonas de metaplasia intestinal localizadas en la mucosa fúndica como en la pilórica. Asimismo, en la mucosa fúndica puede producirse un reemplazo de las glándulas de dicha zona por glándulas de tipo pilórico denominada metaplasia pilórica o seudopilórica.
En la metaplasia intestinal el epitelio de las glándulas gástricas atróficas es reemplazado por células columnares absortivas y células caliciformes semejantes al del intestino, que si recuerdan el patrón de intestino delgado se les conoce como metaplasia completa, mientras que las de patrón colónico se les denomina metaplasia incompleta, siendo esta última considerada lesión premaligna.
La metaplasia intestinal, del epitelio gástrico, no siempre es un proceso inofensivo, aunque se presuma que esta respuesta es adaptativa a la persistencia de la noxa, en este epitelio metaplásico puede ocurrir una transformación neoplásica. Es improbable que el epitelio metaplásico mismo sea responsable de la cancerización; en cambio, es más probable que los estímulos nocivos que originan la metaplasia también sean cancerígenos para las células metaplásicas. La metaplasia es reversible por completo si cesa el estímulo (9).
Entre las gastritis crónicas se describen otras infrecuentes y gastritis hipertróficas que se describen posteriormente.
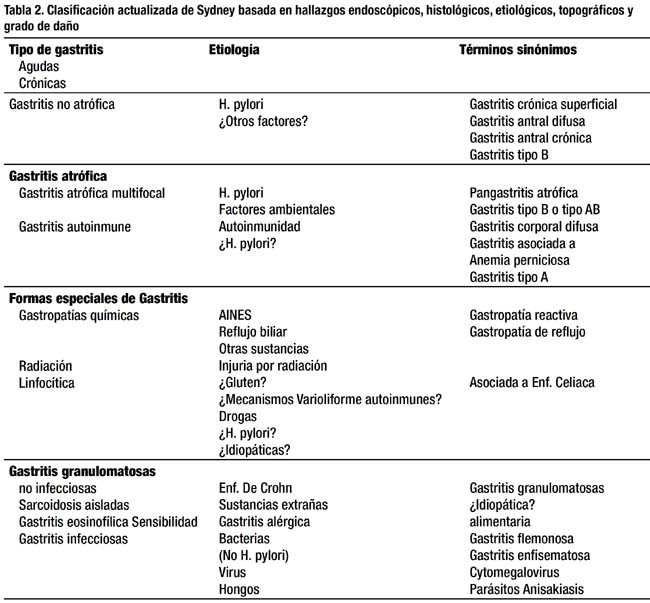
2. Clasificación actualizada de Sydney basada en hallazgos endoscópicos, histológicos, etiológicos, topográficos y grado de daño (Figura 1, Tabla 2)
La clasificación de Sydney, correlaciona el aspecto endoscópico topográfico del estomago, catalogado en gastritis del antro, pangastritis y gastritis del cuerpo, con una división histológica de tipo topológico que cataloga la gastritis en aguda, crónica y formas especiales, aunando a esta la etiología y el grado de daño morfológico basado en la presencia o ausencia de variables histológicas graduables en una escala de 0 a 4+.
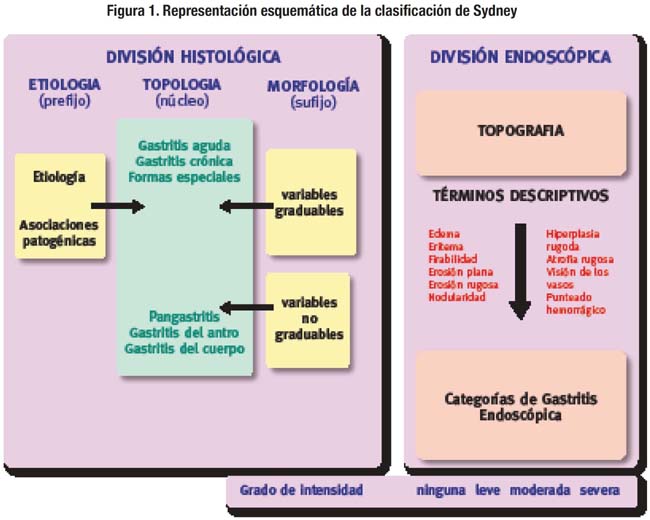
Dentro de las variables histológicas graduables, se encuentran: la densidad de Helicobacter pylori, la infiltración de neutrófilos, infiltración de células mononucleares, atrofia y la atrofia intestinal.
En las variables histológicas no graduables, catalogados de presentes o ausentes, se encuentran: la presencia de folículos linfoides, daño epitelial de la superficie, hiperplasia foveolar, granulomas y otros.
Este sistema requiere, para su correlación, tomar por lo menos 5 biopsias del estómago: de la curvatura mayor y menor del antro, de la curvatura mayor y menor del cuerpo y de la incisura.
Aunque el sistema Sydney es útil para propósitos de investigación, su aplicabilidad en la práctica clínica es limitada por la cantidad de biopsias requeridas de varias regiones del estómago y por la complejidad de su escala de graduación del daño histológico. En la clasificación de las gastritis crónicas, en este sistema, se reconocen:
-
Gastritis antral no atrófica, que es asociada con H. pylori, suele ser una gastritis superficial, sin atrofia, conocida también como gastritis tipo B.
-
Gastritis atrófica multifocal antral y corporal, asociada principalmente a factores externos dentro de los que el más importante en su iniciación es el H. pylori, postulándose que las células foveolares tienen receptores para estas bacterias, las cuales tienen una proteasa que destruye las glicoproteínas del moco, exponiendo de esta manera a las células a la acción destructiva del jugo gástrico.
-
Gastritis atrófica corporal difusa, denominada también como gastritis autoinmune o gastritis tipo A; se asocia con anemia perniciosa, asociada a anticuerpos anticélulas parietales u oxínticas, factor intrínseco y la bomba productora de protones con aclorhidria o hipoclorhidria de acuerdo al grado de atrofia, deficiencia de vitamina B12, y en casos avanzados aparición de anemia perniciosa, incrementándose el riesgo de cáncer gástrico y de tumores carcinoides.
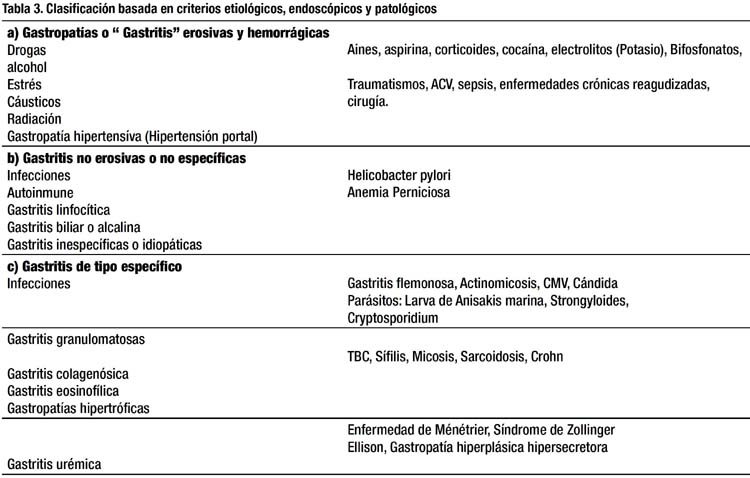
3. Clasificación basada en criterios etiológicos, endoscópicos y patológicos (Tabla 3)
De acuerdo a evaluaciones etiológicas, endoscópicas y patológicas referidas se esta progresivamente llegando a estudiar, definir y evaluar cada vez mejor el espectro de los cuadros de gastritis, clasificándose, de acuerdo a estos factores, en tres categorías:
-
Gastropatías, en las que no existe componente inflamatorio pero si daño epitelial o endotelial denominándolas endoscópicamente como "gastritis" erosivas o hemorrágicas,
-
Gastritis no erosivas o no especificas, en las que en algunos casos son endoscópicamente normales pero histológicamente se demuestra componente inflamatorio,
-
Gastritis de tipo específico, en las que existe hallazgos histológicos específicos.
Las lesiones erosivas son áreas de pérdida parcial o total de la capa mucosa sin incluir la muscularas mucosa, lo que implica la curación sin cicatriz, a diferencia de las úlceras que dejan cicatriz
En las gastropatías o "Gastritis "erosivas y hemorrágicas, las causas más comunes son las drogas, estados estrés y la gastropatía hipertensiva portal asociada a la presencia de Hipertensión Portal.
Del grupo de drogas, son más frecuentes los AINES causando injuria gástrica por mecanismos de acción local y sistémica.
La acción local o directa produce daño metabólico de la célula gástrica con alteraciones en la permeabilidad, retrodifusión de hidrogeniones, cariolisis, necrosis, erosiones y hemorragias. La acción sistémica se debe a la disminución de síntesis de prostaglandinas secundaria a la inhibición por los AINES de las enzimas ciclooxigenasas (COX 1 y 2), que se expresan endoscópicamente por múltiples erosiones pequeñas y/o úlceras.
Las gastropatías relacionadas al estrés, se presentan en situaciones clínicas médicas o quirúrgicas de pacientes severamente enfermos, en las primeras 72 horas de su estado crítico, con erosiones de la mucosa gástrica y hemorragias subepiteliales. Entre los factores de riesgo se incluye la presencia de ventilación mecánica, coagulopatías, trauma, quemaduras, hipotensión, sepsis, injurias del sistema nervioso central, insuficiencia renal, insuficiencia hepática, falla multiorgánica.
La gastropatía hipertensiva portal se debe a ectasia o congestión vascular de capilares y vénulas en la mucosa y submucosa del estómago en correlación con el grado de la hipertensión portal y/o enfermedad hepática, pudiendo ser causa del 10 a 25% de sangrados que se presentan en este tipo de pacientes.
Endoscópicamente muestra, preferentemente en el cuerpo y fondo gástrico, áreas de mucosa con edema y eritema dando un patrón en mosaico conocido como "Piel de Serpiente" que puede presentar múltiples punteados y erosiones hemorrágicas.
En las gastritis no erosivas o no especificas, la causa más prevalente es por infecciones relacionadas al Helicobacter pylori, y en mucho menor prevalencia están la gastritis de tipo autoinmune, biliar, linfocítica y las no especificas.
La infección por Helicobacter pylori se calcula que afecta la mitad de la población mundial, con mayor prevalencia en países en desarrollo, llegando a cifras hasta del 90%, asociada a niveles socio económicos bajos, adquiriéndose a edades más tempranas en comparación con los países desarrollados, como puede apreciarse en la Figura 2.
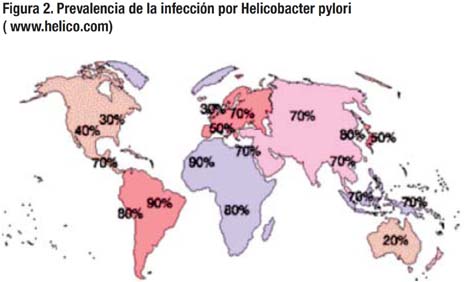
Todos los sujetos que presentan Helicobacter Pylori desarrollan gastritis, un 15 a 20% presentan ulcera – péptica y menos del 1% adenocarcinoma gástrico existiendo variaciones regionales.
Su forma espiral, flagelos y la producción de ureasa por esta bacteria gram negativa, facilitan su motilidad a través del moco gástrico y su adhesión selectiva a la mucosa gástrica donde se liga a diferentes fosfolípidos liberando proteasas solubles y fosfolipasas lesivas tanto para la capa de moco como para las células, permitiendo una mayor difusión de iones hidrógeno en dirección a la superficie mucosa produciendo daños severos cuando están presentes cepas de Helicobacter pylori que poseen citotoxinas vacuolizantes vac A y cag A.
El ser humano es el principal reservorio de la infección, siendo la vía de trasmisión más frecuente la fecal – oral a través de la ingesta directa o indirecta de aguas contaminadas que actúan como vehículo principal de transmisión. Se describe también la trasmisión oral-oral por aislamiento del Helicobacter pylori de las placas o caries dentarias (10).
Las cepas de Helicobacter Pylori se ubican a lo largo de la superficie epitelial gástrica desempeñando un papel importante en la génesis de gastritis, úlcera péptica duodenal, úlcera péptica gástrica, cáncer gástrico y linfoma de tipo MALT (Tejido Linfoide Asociado a la Mucosa) gástrico.
La infección por estas bacterias se inicia en el antro gástrico, ubicándose a lo largo de la superficie epitelial, se extiende hacia el cuerpo llevando en los casos crónicos de larga evolución a atrofia, metaplasia intestinal que pueden terminar en displasia y finalmente adenocarcinoma.
En este grupo de gastritis no erosivas o no específicas, la Gastritis Linfocítica puede ocurrir aislada o asociada a Sprue Celiaco, Colitis Linfocítica y Colagenosa, Helicobacter pylori o asociado al uso del agente antitrombótico Ticlopirina, algunos la asocian a gastritis varioliforme. Endoscópicamente puede mostrar pliegues mucosos gruesos, nodularidad y erosiones aftosas; histológicamente muestran infiltrado de la lámina propia por células plasmáticas, linfocitos, escasos neutrófilos y un marcado infiltrado intraepitelial del epitelio superficial y foveolar por linfocitos T en un número de 25 por cada 100 células epiteliales.
La Gastritis biliar o alcalina, ocasionada por el reflujo de contenido duodenal hacia el estómago, se asocia a gastrectomía parcial (Billroth I, II), colecistectomía, disfunción pilórica ocasionada por casos de duodenitis, úlceras o presencia de cicatrices que retraen dicho orificio. Esta injuria química ocasiona daño de la barrera epitelial con cambios inflamatorios a nivel de la mucosa. Endoscópicamente la mucosa se aprecia cubierta de bilis acompañada de eritema y edema que compromete el antro o todo el estómago.
En las Gastritis de tipo especifico, se incluyen un grupo variado de entidades o procesos como infecciones bacterianas, virales, parasitarias y micóticas, como también gastritis granulomatosas, gastritis colagenósica, gastritis eosinofílica, gastropatías hipertróficas, gastritis urémica.
Entre las gastritis virales tenemos al Citomegalovirus usualmente presente en pacientes inmunocomprometidos. La mucosa a la endoscopía puede ser edematosa y congestiva con erosiones o ulceraciones, histológicamente el hallazgo característico es la presencia de el "ojo de búho" dado por núcleos agrandados con inclusiones intranucleares en las células de la mucosa, endotelio vascular y tejido conectivo.
Las gastritis, en las infecciones herpéticas por virus del Herpes simple, H. varicella, H. zoster, ocurren por reactivación de una infección previa también asociada a pacientes inmunocomprometidos, endoscópicamente la mucosa gástrica tiene apariencia de empedrado por presencia de úlceras lineales y pequeñas placas elevadas ulceradas; histológicamente se precia numerosas células con núcleo eosinófilo en vidrio esmerilado con cuerpos de inclusión intranuclear rodeados por halos.
La gastritis flemonosa (supurativa) es una entidad infecciosa bacteriana fulminante asociada con ingesta masiva de alcohol, ancianos y enfermos de SIDA. La pared gástrica y la mucosa están muy engrosadas a consecuencia de la inflamación difusa y supurativa describiéndose como agentes causales Estreptococos, Eschericha coli, estafilococos, especies de haemophilus y bacterias productoras de gas que pueden producir gastritis enfisematosas. Entre sus factores de riesgo están la polipectomía e inyección de tinta china.
La gastritis por Actinomycis israelli es muy rara, se caracteriza por presencia a la biopsia de múltiple abscesos con bacterias Gram positivas filamentosas.
Las gastritis granulomatosas histológicamente presentan granulomas con necrosis caseosa o no, asociadas a Tuberculosis, Sífilis; Micosis, Sarcoidosis, Enfermedad de Crohn etc.
Las gastritis por Mycobacterium tuberculosis puede ir asociada a pacientes inmunocomprometidos. Endoscópicamente muestra úlceras, masas, obstrucción pilórica y puede observarse flujo de material caseoso, la biopsia presenta granulomas necrotizantes con material caseoso con bacilos ácido alcohol resistente los que también pueden aislarse en cultivos de la biopsia gástrica o por técnica de PCR.
Las gastritis por Complejo Mycobacterium avium es muy rara y se asocia a SIDA; en la biopsia se aprecia histiocitos espumosos conteniendo bacilos acido alcohol resistente.
Las gastritis por Sífilis secundaria ocasionan erosiones antrales, úlceras serpiginosas o pliegues engrosados; en la biopsia se encuentra severa gastritis con denso infiltrado de células plasmáticas, algunos neutrófilos y linfocitos, hay además destrucción glandular, vasculitis y granulomas.
Entre las gastritis micóticas las más comunes son las ocasionadas por Cándida y por Histoplasma, generalmente asociada a inmunocomprometidos, en los que también se incluye más raramente la Criptococosis.
Entre las gastritis parasitarias se incluyen las ocasionadas por Strongyloides stercolaris, Cryptosporidium, larvas de Anisakis marina, Ascaris lumbricoides y Necator americanus, pudiendo identificarse histológicamente el agente causal, con presencia de eosinófilos en el infiltrado inflamatorio.
La gastritis por enfermedad de Crohn es incomún, endoscópicamente la mucosa puede mostrar eritema y nódulos con o sin erosiones y úlceras las que pueden ser elongadas o serpiginosas; histológicamente muestran granulomas no caseosos, ulceraciones, inflamación crónica y fibrosis submucosa, siendo difícil distinguirla endoscópica e histológicamente de la Sarcoidosis, basándose el diagnóstico en otros hallazgos sistémicos.
La gastritis eosinofílica está asociada con eosinofília periférica, en la biopsia presenta infiltración a eosinófilos llegando a comprometer una o más capas del tracto gastrointestinal (mucosa, muscular o subserosa), endoscópicamente puede mostrar obstrucción pilórica, pliegues gástricos prominentes, nodularidades o ulceración, histológicamente presenta gran infiltración eosinofílica (más de 20 por campo de mayor aumento), abscesos eosinofílicos de las criptas, necrosis y regeneración epitelial.
La gastritis colagenosa se ha reportado en asociación con colitis colagenosa y colitis linfocítica; pero es muy rara; a la endoscopía se encuentra hemorragias en la mucosa, erosiones y nodularidad, histológicamente se aprecia una gastritis crónica con células plasmáticas y linfocitos intraepiteliales con focos de atrofia y depósito focal de colágeno en la lámina propia.
La gastropatía hipertrófica incluye trastornos caracterizados por agrandamiento de los pliegues del cuerpo y del fondo gástrico, observados endoscópicamente o en diagnóstico por imágenes, entre las que se encuentran la Enfermedad de Ménétrier, el Síndrome de Zollinger Ellison y la gastropatía hiperplásica hipersecretoria.
En estas gastropatías puede existir una variante polipoide que simula pólipos gástricos hiperplásicos múltiples.
Histológicamente las gastropatías hipertróficas muestran hiperplasia foveolar con dilataciones quísticas, la infiltración inflamatoria puede estar presente pero es variable.
Existen otras entidades que pueden presentar pliegues gástricos agrandados con las que se debe hacer diagnóstico diferencial, entre ellas se incluye el Helicobacter pylori, otras infecciones y neoplasias como carcinomas, linfomas y carcinoides.
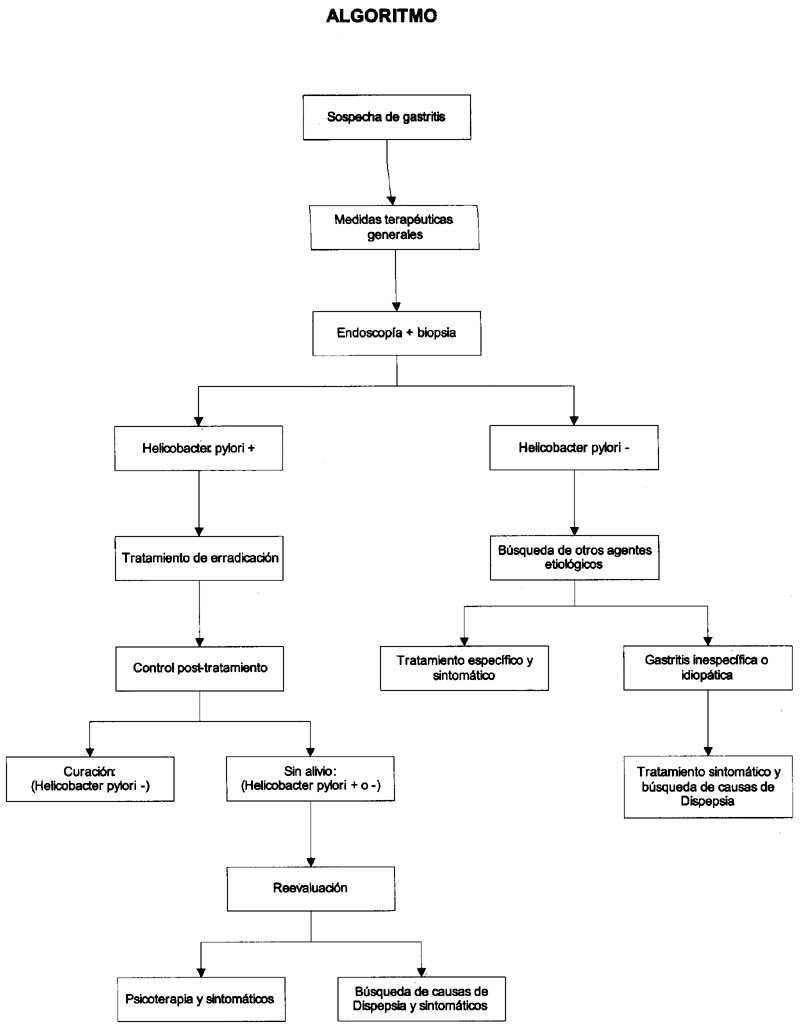
DIAGNÓSTICO
Para el diagnóstico de gastritis no existe una buena correlación de las manifestaciones clínicas, los hallazgos endoscópicos e histológicos, ya que es posible encontrar en ocasiones severas gastritis en individuos asintomáticos o mucosas gástricas normales en pacientes con síntomas acentuados atribuibles a gastritis.
-
Manifestaciones clínicas: Las gastritis pueden ser totalmente asintomáticas y en caso de existir síntomas estos no son propios, sino atribuibles a ella, como es la presencia de ardor, dolorabilidad o molestias postprandiales en epigastrio, llenura precoz, vinagreras, nausea, distensión abdominal, síntomas que también pueden estar presentes en dispepsia no ulcerosa, úlceras o neoplasias gástricas o duodenales y aún en el colon irritable. Además pueden manifestarse con hemorragias crónicas o agudas que podrían llegar a ser masivas con hematemesis y melena.
-
Hallazgos endoscópicos: Los signos endoscópicos asociados a esta entidad incluyen edema, eritema, mucosa hemorrágica, punteados hemorrágicos, friabilidad, exudados, erosiones, nodularidad, pliegues hiperplásicos, presencia de signos de atrofia de la mucosa dada por visualización de vasos submucosos con aplanamiento o pérdida de los pliegues acompañados o no de placas blanquecinas que corresponden a áreas de metaplasma intestinal.
Estos signos endoscópicos pueden localizarse topográficamente a nivel del antro, cuerpo o en todo el estómago, denominándose gastritis antrales, gastritis corporal o pangastritis respectivamente. -
Hallazgos histológicos: No se debe abusar del diagnóstico de gastritis, por lo que se requiere realizar la biopsia para confirmación histológica, establecer la presencia o ausencia de Helicobacter pylori o de otras formas de gastritis especificas.
-
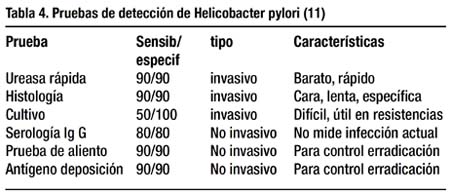
Exámenes de laboratorio: Las pruebas de laboratorio pueden usarse para determinar algunas causas de gastritis, como en el caso del Helicobacter pylori a través de métodos invasivos como la endoscopía y biopsias para el estudio histológico, realizar la técnica de la ureasa rápida, el cultivo y o el empleo de métodos no invasivos como la serológica para Ig G, la detección de antígeno en las deposición, y la prueba del aliento del C13 o C14 espirado con sensibilidades / especificidades de o más de 90/90 % a excepción de la serológica 80/90% y el cultivo 50/100% (Tabla 4).
También se incluyen pruebas serológicas para anticuerpos contra Citomegalovirus, Herpes, Sífi lis, anticuerpos contra células parietales gástricas, factor intrínseco y de la bomba de protones productora de ácido.
Se pueden hacer, en casos especiales, estudios microbiológicos de las biopsias en busca de agentes etiológicos infecciosos. En algunos casos el examen de heces puede aclarar la etiología como en el caso de strongyloidiasis. Ante la sospecha de Síndrome de Zollinger Ellison, el dosaje de gastrina puede definir el diagnóstico. -
Diagnostico diferencial: Incluye principalmente úlcera gástrica, cáncer gástrico, parasitosis, litiasis vesicular, pancreatitis.
TRATAMIENTO
Medidas terapéuticas generales
Ante la presunción clínica de gastritis y mientras se lleve a cabo la endoscopia y confirmación histológica se indican medidas terapéuticas que alivien los síntomas del paciente, prescribiéndose una dieta sin sustancias irritantes (café, tabaco, alcohol, ají ) así como también drogas que contrarresten la agresión de la barrera gástrica indicando ya sea antiácidos orales, citoprotectores de la mucosa gástrica (sucralfato, bismuto, misoprostol), antagonistas de receptores H2, Inhibidores de la bomba de protones, a los que se puede añadir gastrocinéticos (metoclopramida, domperidona, cisaprida, mosaprida, cinitaprida) si existe evidencias de trastornos de motilidad gastroesofágica o gastroduodenal.
Medidas de tratamiento específico
Gastritis por AINES: Los síntomas pueden mejorar con el retiro, reducción o la administración de la medicación con alimentos, en aquellos pacientes en quienes persisten los síntomas se les debe someter a endoscopía diagnostica y estudio histológico para confirmar la etiología por AINES y en base a ello ser tratados sintomáticamente con el uso de sucralfato 1 gr. 4 veces por día, antes de los alimentos y al acostarse, misoprostol un análogo de prostaglandina 200 mg 4 veces por día y/o antagonistas de receptores H2 (ranitidina 150 mg 2 veces por día) o inhibidores de la bomba de protones en una dosis diaria (omeprazol 20 mg, rabeprazol 20 mg, pantoprazol 40 mg o lansoprazol 30 mg, esomeprazol 40 mg).
Gastritis alcohólica: Se prescriben antagonistas de receptores H2 o sucralfato por 2 a 4 semanas.
Gastritis por Estrés: Existe la profilaxis farmacológica para su prevención, con el uso endovenoso de antagonistas de receptores H2 o inhibidores de la bomba de protones o sucralfato por vía oral, evidenciándose una franca reducción de la incidencia de sangrado digestivo hasta de un 50%.
En la gastropatía por hipertensión portal: Está indicado el uso de propanolol o nadolol que reducen la incidencia de sangrado agudo recurrente por reducción de la hipertensión portal. En pacientes en quienes falla la terapia con propanolol se puede tener éxito usando procedimientos de descompresión portal.
En la gastritis asociada a Helicobacter pylori: El tratamiento está dirigido a su erradicación, promoviendo la curación con disminución notoria en la recurrencia.
El consenso de Maastricht III – 2005 (12, 13), estableció dos grupos de indicaciones, un primer grupo en el que el tratamiento es mandatorio, el no hacerlo constituye un error médico, y un segundo grupo en el que el tratamiento es recomendado por un beneficio epidemiológico, Tabla 5. Por lo que se sugiere un tratamiento individualizado con discusión de los riesgos y beneficios.

El consenso de Cáncer Gástrico de Asia-Pacífico publicado el 2008, recomienda el tratamiento de pacientes asintomáticos infectados por el H. pylori en poblaciones con una elevada frecuencia de cáncer gástrico (incidencia mayor de 20/100000)(13).
Existen varios esquemas de tratamiento como puede apreciarse en la Tabla 6, (14).
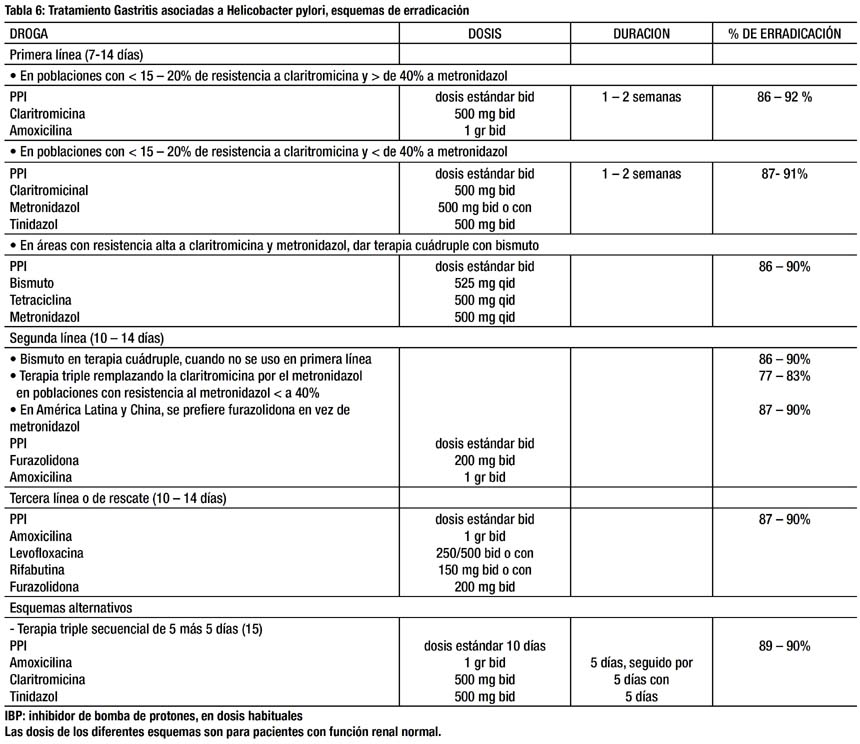
El tratamiento más empleado es el esquema triple, observando mejores resultados con el uso de un inhibidor de bomba de protones +amoxicilina + claritromicina, no existiendo aún una terapia ideal. La causa más frecuente de falla del tratamiento es la resistencia a antibióticos y la no adherencia.
Debe confirmarse la erradicación luego de 4 semanas de completado el tratamiento sin estar recibiendo ya antibióticos ni bloqueadores de la bomba de protones.
En el tratamiento de otras gastritis especificas, el tratamiento va dirigido a la enfermedad de fondo, así en caso de infección bacterianas,TBC, Cytomegalovirus se usan antibióticos, tuberculostáticos o antivirales respectivamente, y en casos de enfermedades gastrointestinales generalizadas como la Enfermedad de Crohn, Gastroenteritis eosinofílica, como también en casos de gastritis como parte de una enfermedad sistémica ya sea sarcoidosis, enfermedad de rechazo de injerto, vasculitis se puede considerar el uso adicional de corticoides.
PRONÓSTICO
El pronóstico es dependiente de la etiología, en los que existen tratamientos específicos de supresión o de cura se conseguirá la remisión completa, en caso contrario se obtendrá periodos de mejoría sintomática.
Los casos de Gastritis crónica atrófica con metaplasia intestinal tipo incompleto que es el substrato de formación de pólipos, adenomas o displasia deben ser manejadas por un especialista.
BIBLIOGRAFÍA
1. CARPENTER HA, TALLEY NJ.
Gastroscopy is incomplete without biopsy: clinical relevance of distinguishing gastropathy from gastritis. Gastroenterology, 1995; 108: 917 – 924.2. MARSHALL BJ, WARREN JR. Unidentified curved bacilli in the stomach of patients with gastritis and peptic ulceration. Lancet 1984:1;1311
3. RAMIREZ RAMOS, ALBERTO; GILMAN ROBERT H. Helicobacter pylori en el Perú. Capitulo VIII. B. Gastritis. Año 2000, Pag 129 - 134.
4. MARY KAY WASHINGTON; RICHARD M. PEEK JR. TADATAKA YAMADA. Texbook of gastroenterology. Fifth edition 2009. Cap 42. Gastritis and gastropathy pag 1005 - 1025.
5. FARRERAS.ROZMAN. Medicina Interna. Decimosexta Edición 2009.Gastritis y gastropatía Cap 17 pp 144-147.
6. DIXON MF, GENTA RM, YARDLEY JH, et al. Clasification and grading of gastritis. The updated Sydney System. Internacional Workshop on the histopathology of gastritis, Houston 1994. Am J Surg Pathol 1996. 20:1161
7. STEPHEN J. MCPHEE, MAXINE A. PAPADAKIS, LAWRENCE M, TIERNEY, JR. Current Medical Diagnosis & treatment.2008, 47 Edition. Gastritis & Gastropathy. Pag 514 – 518.
8. LEÓN BARÚA R. Génesis de la patología gastroduodenal asociada a infección por Helicobacter pylori y su modulación por factores geográficos y socioeconómicos. En Bussalleu A, Ramírez A, Tagle M Editores. Primera Edición 2008. Sección VIII: pag 370 – 377.
9. RUBÍN/FARBER. Patología. Editorial Médica Panamericana SA. 1988 Gastritis pag. 579 -584.
10. WORLD GASTROENTEROLOGY ORGANISATION. Practice Guidelines: Helicobacter pylori en los países en desarrollo. guidelines@worldgastroenterolgy.org. september2006.
11. LA TORRE M, RICARDO; GALLO B. GONZALES. Helicobacter pylori: Su importancia práctica en la gastroenterología. Rev. Médica. Clínica las Condes, Vol 19 Nº4/setiembre 2008 pag 323 – 329.
12. ROLLAN RODRÍGUEZ. ANTONIO. Infección por Helicobacter pylori en: Diagnóstico y tratamiento de las enfermedades digestivas. Sociedad Chilena de Gastroenterología 2008. Weitz V.J.C, Berger F Zoltan, pag 113 – 125.
13. RAMÍREZ RAMOS A, SÁNCHEZ SÁNCHEZ R. Helicobacter pylori: epidemiología, microbiología, diagnóstico y tratamiento. En: Bussalleu A, Ramírez A, Tagle M Editores. Avances en gastroenterología y hepatología. Primera Edición 2008 pag 359 -369.
14. PETER MALFERTHEINER, FRANCIS KL CHAN, KENNETHELMCCOLL. Peptic ulcer disease. WWW.thelancet.com vol 3740october24,2009
15. VAIRA D, ZULLO A, et al. Sequencial theraphy versus standard triple-drug therapy for Helicobacter pylori eradication. Ann Intern Med. 2007; 146: 556 – 563.













