Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Anales de la Facultad de Medicina
versión impresa ISSN 1025-5583
An. Fac. med. v.65 n.2 Lima jun. 2004
Interacción medicamentosa en Geriatría
Teodoro Oscanoa1
1Médico del Servicio de Geriatría del Hospital Nacional Guillermo Almenara Irigoyen.. Lima. Perú.
Profesor de la Facultad de Medicina de la Universidad Mayor de San Marcos.
Miembro del Instituto de Gerontologia de la Universidad Peruana Cayetano Heredia.
Resumen
Los pacientes adultos mayores tienen tres características principales que lo diferencian de otros grupos etáreos: polipatología, polifarmacia y cambios fisiológicos relacionados con el envejecimiento que alteran la farmacocinética y farmacodinámica de los medicamentos. Estos tres factores hacen que la interacción medicamentosa (interacción fármaco-fármaco) se manifieste con mayor frecuencia y severidad en este grupo etáreo, actualmente forma parte de los problemas relacionados con medicamentos (PRM) en el adulto mayor, que necesitan ser estudiados en su epidemiología así como en las estrategias adecuadas para combatirla. El uso adecuado de los fármacos y la monitorización estrecha de éstos son esenciales en la prevención de las reacciones adversas medicamentosas producidas por las interacciones farmacológicas.
Palabras clave: Interacciones de drogas; anciano; envejecimiento; monitoreo de drogas; sistemas de registro de reacción adversa a medicamentos; geriatría.
Drug interaction in Geriatrics
Abstract
Elderly patients have three main characteristics that differentiate them from other population groups: polypathology, polypharmacy and physiologic changes related with aging that alter drugs pharmocokinetic and pharmacodynamic. These three factors increase drug-drug interactions (DDI) in frequency and severity. Drug-drug interactions are part of drug related problems (DRP) in elderly patient that need to be studied in regards to its epidemiology and adequate strategies to prevent it. Prudent use of medications and vigilant drug monitoring are essential to avoid adverse drug reactions caused by drug-drug interactions.
Key words: Drug interactions; aged; aging; drug monitoring; adverse drug reaction reporting system; geriatrics.
Introducción
Entre los años 1998 y 2000 se retiró del mercado farmacéutico los siguientes medicamentos: mibefradil, terfenadina, astemizol y cisaprida. ¿Cuál fue la causa en común? Graves reacciones adversas producidas por interacciones con otros medicamentos, que, en su mayor parte, fueron detectados en el periodo postmarketing, es decir, después de haber sido ampliamente comercializados en el mundo (1,2). ¿Por qué siempre es necesario asociar carbidopa-levodopa, amoxicilina-clavulanato potásico o imipinem-cilastatina? Porque la interacción farmacológica en estos casos es sinergística y la asociación es benéfica para el paciente. La interacción farmacológica se puede mover entre estos dos extremos, es decir, desde la generación de un riesgo innecesario para el paciente hasta la necesidad de esa interacción para que la terapia sea efectiva.
Los pacientes adultos mayores tienen tres características principales que lo diferencian de otros grupos etáreos: polipatología, polifarmacia y cambios fisiológicos relacionados con el envejecimiento, que alteran la farmacocinética y farmacodinámica de los medicamentos. Estos tres factores contribuyen a que la interacción medicamentosa que puede pasar desapercibida en un paciente joven, en el adulto mayor se manifieste como una reacción adversa severa, que, en el mejor de los casos, si es detectada como tal podrá corregirse, pero la mayor parte de veces es interpretada erróneamente como empeoramiento de la enfermedad, pobre adherencia al tratamiento (3) o inefectividad de alguno de los fármacos interactuantes.
La interacción farmacológica forma parte de los problemas relacionados con medicamentos (PRM) en el adulto mayor que necesita ser estudiado en su epidemiología así como en las estrategias adecuadas para combatirla. Realmente, los fármacos pueden interaccionar con alimentos, suplementos nutricionales, productos de la medicina herbaria, con enfermedades (interacciones fármaco-enfermedad) y, por supuesto, con otro fármaco, es decir, interacción fármaco-fármaco (drug-drug interactions o DDIs); este último tipo de interacción es motivo del presente artículo en el contexto de la práctica clínica geriátrica.
Clasificación clínica de las interacciones fármaco-fármaco
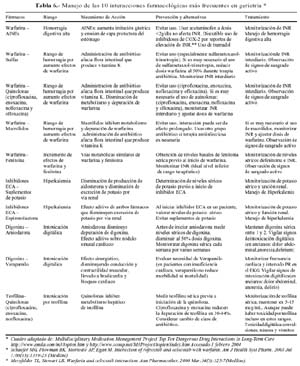
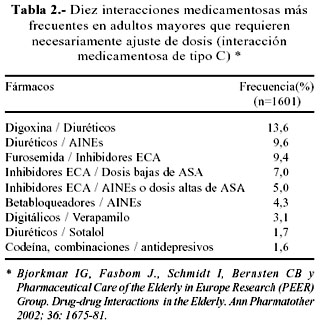
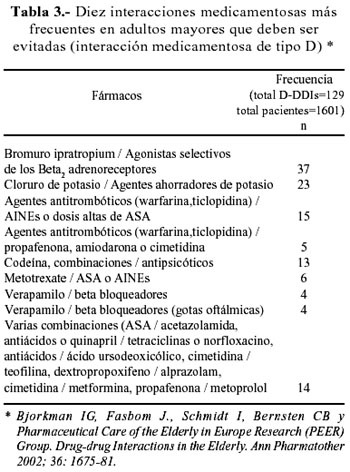
El espectro de las interacciones fármaco-fármaco es tan amplio que puede ir desde los que no tienen importancia clínica alguna o ausencia de reportes sobre alguna implicancia terapéutica, hasta aquellas interacciones que representan riesgo de reacción adversa severa para el paciente. La clasificación clínica de las interacciones medicamentosas más completa y práctica es la presentada por el Departamento de Farmacología del Hospital Huddinge de Estocolmo, Suecia (4) (Tabla 1). Esta clasificación permite identificar y seleccionar aquellas interacciones medicamentosas según su implicancia clínica y terapéutica. Las Tablas 2 y 3 señalan las principales y más frecuentes interacciones medicamentosas en adultos mayores que necesitan de regulación de dosis y las que deben ser evitadas; éstas son denominadas interacciones fármaco-fármaco de tipo C (C-drug-drug interaction o C-DDIs) y las interacciones fármaco-fármaco de tipo D (D-drug-drug interaction o D-DDIs), respectivamente; estas últimas representan serios riegos para el paciente adulto mayor (4).

Farmacoepidemiología
En el análisis matemático, si un paciente está tomando 5 medicamentos, existe la probabilidad de 50% de una interacción importante clínicamente. Y, cuando son 7 los fármacos por paciente, la posibilidad se incrementa al 100%; 20% de ellos podrían ser con manifestaciones de reacciones adversas severas (5,6).
En el mundo real, las interacciones medicamentosas son causantes de 4,4% de todas las hospitalizaciones atribuidas a fármacos (7) y representan 4,6% de todas las reacciones adversas medicamentosas (RAM) en pacientes hospitalizados (8). En un estudio prospectivo con 1000 ancianos, se observó que 6% de las hospitalizaciones fueron atribuidas a las interacciones fármaco-fármaco y más del 12% tenían interacciones farmacológicas significativas al momento del internamiento (9). En otro estudio del año 2001 con pacientes mayores de 65 años en las salas de emergencias, la incidencia de potenciales interacciones fármaco-fármaco (utilizando un programa de computadora especialmente diseñado) fue de 31,1%. En este mismo estudio se detectó 10,6% de reacciones adversas medicamentosas, ninguna de los cuales estuvo relacionada a las interacciones medicamentosas detectadas (10).
La prevalencia de interacciones farmacológicas en pacientes adultos mayores ambulatorios fue estudiado por Bjorkamn y el Pharmaceutical Care of the Elderly in Europe Research (PEER) Group (11). En dicho estudio, donde el promedio de fármacos por paciente fue de 7, se encontró que 46% de los 1601 ancianos de 6 países europeos tenían al menos una combinación de fármacos que podía generar una interacción medicamentosa de importancia clínica. Aproximadamente 90% de estas interacciones farmacológicas fueron clasificadas como interacciones medicamentosas de tipo C, es decir, aquellas que requirieron ajuste de dosis para evitar efectos adversos. La Tabla 2 muestra las 10 interacciones medicamentosas de tipo C más frecuentes. Puede observarse que realmente son sólo 5 clases de fármacos que pueden presentar interacciones tipo C: diuréticos, inhibidores ECA, digitálicos, antiinflamatorios no esteroideos (y aspirina) y betabloqueadores. El 10% de potenciales interacciones medicamentosas fueron de tipo D, o sea, los que deben ser evitados por representar serio peligro de reacción adversa o ausencia de efectos terapéuticos. En la Tabla 3 están las 10 principales denominadas interacciones medicamentosas de tipo D que deben ser evitadas en adultos mayores. Notar que la interacción medicamentosa de tipo D más frecuente es la asociación entre bromuro de ipratropio y agonistas beta2, cuyo riesgo es muy alto en pacientes con predisposición para glaucoma de ángulo estrecho. De manera general, según el estudio de Bjorkman y col., 50% de las interacciones farmacológicas detectadas resultaron en una reacción adversa; y, el otro 50%, en un efecto terapéutico subóptimo (11).
La polifarmacia en el adulto mayor es otro factor de riesgo para las interacciones medicamentosas de tipo C y D. Según el estudio de Kurfees y col., en pacientes mayores de 60 que estaban tomando dos o más medicamentos (32% de ellos tenía polifarmacia mayor, o sea, tomaba 5 ó más fármacos por paciente), se detectó un 42% de potenciales interacciones medicamentosas, de las cuales 27% fueron categorizadas como potencialmente peligrosas o serias (12).
Superfamilia del citocromo P450
Para poder predecir una interacción medicamentosa, es necesario conocer las enzimas responsables de la biotransformación del fármaco en el organismo. De las múltiples enzimas, la familia de citocromo P450 es la más importante en el metabolismo de los medicamentos. Entre ellas debe mencionarse a la CYP1A1, CYP2C, CYP2D6, CYP2E1 y CYP3A4. La última de ellas -CYP3A4- está implicada en cerca de 50% de los fármacos que se comercializa actualmente. Los fármacos que son conocidos por ser potentes inhibidores del citocromo P450 son amiodarona, fluoxetina, fluvoxamina, itraconazol, ketoconazol, omeprazole, quinidina y ritonavir. Sin embargo, existen también inductores enzimáticos que conducen a una disminución en la respuesta terapéutica de la droga, por ejemplo, los inductores del CYP3A4, como carbamazepina, dexametasona, fenobarbital, fenitoína, etosuximida, rifampicina y troglitazona (13).
¿Cuándo una interacción fármaco-fármaco se hace clínicamente relevante?
Descontando las interacciones medicamentosas beneficiosas, a pesar de existir en teoría un sinnúmero de interacciones, no todas son relevantes o se manifiestan clínicamente como un problema relacionado a medicamentos (PRM) que es necesario conocer. Los factores que actúan para que una interacción entre fármacos sea clínicamente relevante son los siguientes:
1) Índice o rango terapéutico del fármaco: amplio rango terapéutico permite grandes variaciones plasmáticas sin producción de reacciones adversas medicamentosas (RAMs). Los medicamentos con un estrecho rango terapéutico (relación de toxicidad y concentración mínima efectiva menor de 2 a 1 ó menos) son más susceptibles de producir RAMs originados por una interacción fármaco-fármaco.
2) Afinidad de la enzima al fármaco: una alta afinidad previene el desplazamiento por otro fármaco.
3) Dosis utilizada: altas dosis de uno de los fármacos requieren dosis aun mayores del otro medicamento interactuante, para producir un efecto de desplazamiento.
4) Factores relacionados al paciente: edad, sexo, enfermedad, polifarmacia, etc.
Los fármacos en los cuales se ha reportado graves RAMs por interacciones medicamentosas están consignados en la Tabla 4.

Las diez interacciones farmacológicas más frecuentes en geriatría (top ten dangerous drug interactions in long-term care)
El tema de las interacciones medicamentosas es un tópico tan amplio, que incluso existen programas informáticos exclusivamente diseñados para indagar una posible interacción entre los medicamentos prescritos. La complejidad del tema, poco acceso a los programas mencionados, son quizás las causas por las que en la práctica clínica diaria es dejado de lado. Una de las estrategias para siempre tomar en cuenta es la de tener en mente sólo las principales y más frecuentes interacciones en el adulto mayor. Precisamente, éste fue el objetivo del Multidisciplinary Medication Management Project (14), que logró clasificar las 10 interacciones farmacológicas más frecuentes en centros de estancia prolongada de adultos mayores (top ten dangerous drug interactions in long-term care). Esta lista es tan práctica, que bien puede ser usada como un tamizaje inicial para detectar una interacción farmacológica en otros niveles de atención geriátricos (Tabla 5).

El objetivo de la lista de las 10 interacciones farmacológicas más frecuentes en geriatría es la de convertirse en un instrumento útil para recordar que, cuando estemos frente a un paciente que esté recibiendo warfarina, inhibidores ECA, digoxina o teofilina, antes de prescribir un fármaco adicional debe tenerse presente la posibilidad de interacción medicamentosa. Dicho de otra manera, un paciente anticoagulado con warfarina, hipertensos en tratamiento con inhibidores ECA, pacientes con insuficiencia cardiaca usuarios de digoxina y pacientes con enfermedad pulmonar obstructiva crónica o asma usuarios de teofilina, deben ser tomados muy en cuenta para prevenir una interacción medicamentosa. La Tabla 6 aclara más detalles de la interacción y el manejo de los mismos.
Al igual que todos los problemas relacionados con medicamentos en pacientes geriátricos, las interacciones medicamentosas deben ser prevenidas, especialmente las que representan serios riesgos para el paciente, es decir, las del tipo D. En estos casos, el evitar la asociación de los fármacos es la mejor opción. En las interacciones medicamentosas de tipo C, la regulación de las dosis de los fármacos implicados prevendrá las reacciones adversas (Tabla 7).

En conclusión, las estrategias de prevención de reacciones adversas causados por interacciones medicamentosas, incluyen la identificación de pacientes en riesgo (pacientes adultos mayores usuarios de warfarina, digoxina, teofilina e inhibidores ECA) y, ante todo, paciente adulto mayor con polifarmacia. Categorizar y reconocer los tipos de interacción medicamentosa, teniendo muy en cuenta los de tipo C y D. Cuando se va agregar algún fármaco, hacerlo en lo posible a dosis graduales; y cuando se trate de fármacos nuevos en el mercado farmacéutico, debe estarse atento a los comunicados de los reportes de sitio en la web de MedWatch que alerten interacciones desconocidas hasta ese momento.
REFERENCIAS BIBLIOGRÁFICAS
1. Lasser KE, Allen PD y col. Timing of New Black Box warning and withdrawals for prescription medications. JAMA 2002;287:2215-20. [ Links ]
2. Federal Drug Agency USA. Addition to the list of drug products that have been withdrawn or removed form the market for reasons of safety or effectiveness. [Fecha de acceso 28 diciembre 2003]; Disponible en: http//www.fda.gov/cder/fdama/pcwdlist.txt. [ Links ]
3. Seymour RM, Routledge PA. Important drug–drug interactions the elderly. Drugs Aging 1998;12:485–94. [ Links ]
4. FASS (Pharmaceutical Specialities in Sweden). Stockholm: INFO Lakemedelsinformation AB (Drug information), 1997. [Fecha de acceso 25 marzo 2004]. Disponible en: http://www.fass.se (Swedish). [ Links ]
5. Delafuente JC. Understanding and preventing drug interactions in elderly patients. Critical Rev Oncol/Hematol 2003;48:133-43[ [ Links ]STANDARDIZEDENDPARAG]
6. Karas Jr S. The potential for drug interactions. Ann Emerg Med 1981;10:627–30. [ Links ]
7. Stanton LA, Peterson GM, Rumble RH, Cooper GM, Polack AE. Drug related admissions to an australian hospital. J Clin Pharm Ther 1994;19:341-7. [ Links ]
8. Classen DC, Pestotnick SL, Evans RS, Lloyd JF, Burke JP. Adverse drug events in hospitalized patients. JAMA 1997;277:301-6. [ Links ]
9. Doucet J, Chassagne P, Trivalle C, Landrin I, Pauty MD, Kadri N, et al. Drug-drug interactions related to hospital admissions in older adults: a prospective study of 1000 patients. J Am Geriatr Soc 1996;44:944-8. [ Links ]
10. Hohl CM, Dankoff J, Colacone A, Afilalo M. Polypharmacy, adverse drug-related events, and potential adverse drug interactions in elderly patients presenting to an emergency department. Ann Emerg Med 2001;38:666–71. [ Links ]
11. Bjorkman IG, Fasbom J, Schmidt I, Bernsten CB, Pharmaceutical Care of the Elderly in Europe Research (PEER) Group. Drug-drug interactions in the elderly. Ann Pharmatother 2002;36:1675-81. [ Links ]
12. Kurfees JF. Dotson RL. Drug interactions in the elderly. J Fam Pract 1987;25:477-88. [ Links ]
13. Souich P. In human therapy, is the drug-drug interaction or the adverse drug reaction the issue?.Can J Clin Pharmacol 2001;3:153-61. [ Links ]
14. Brown KE. Multidisciplinary Medication Management Project: Top Ten Dangerous Drug Interactions in Long-Term Care. 2003 [Fecha de Acceso: 1 febrero 2004]; Disponible en: http://www.amda.com/m3/topten.htm y http://www.scoup.net/M3Project/topten/index.htm[ [ Links ]STANDARDIZEDENDPARAG]
15. Leahey EB Jr, Reiffel JA, Drusin RE, Heissenbuttel RH, Lovejoy WP, Bigger JT. Interaction between quinidine and digoxin. JAMA 1978;240:533-4. [ Links ]
16. Ejvinsson G. Effect of quinidine on plasma concentrations of digoxin. Br Med J 1978;1:279-80. [ Links ]
17. Hooymans PM, Merkus FW. Effect of quinidine on plasma concentrations of digoxin. Br Med J 1978;2:1022. [ Links ]
Dr. Teodoro J. Oscanoa
Servicio de Geriatría Hospital Almenara
Av Grau 800 La Victoria. Lima 13, Perú.
E-mail: toscanoa@sanfer.unmsm.edu.pe