Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Anales de la Facultad de Medicina
versión impresa ISSN 1025-5583
An. Fac. med. v.71 n.1 Lima ene./mar. 2010
Accidentes biológicos en estudiantes de medicina de una universidad peruana: prevalencia, mecanismos y factores de riesgo
Biological accidents in a Peruvian university medical students: prevalence, mechanisms and risk factors
Elizabeth Inga1, Gregory López1, Carlos Kamiya1
1 Médico-Cirujano. Facultad de Medicina Humana, Universidad Nacional Mayor de San Marcos. Lima, Perú.
Resumen
Introducción: Una de las más serias amenazas que enfrentan los estudiantes de medicina durante su práctica clínica es la posibilidad de exposición a accidentes biológicos, debido en la mayoría de los casos a la inexperiencia y el escaso desarrollo de las habilidades manuales. Objetivos: Establecer la frecuencia, mecanismos, circunstancias y factores de riesgo de los accidentes biológicos ocurridos entre estudiantes de medicina. Diseño: Estudio descriptivo observacional de corte transversal. Institución: Facultad de Medicina, Universidad Nacional Mayor de San Marcos, Lima, Perú. Participantes: Estudiantes de medicina. Metodología: Se aplicó una encuesta estructurada anónima, voluntaria y autoadministrada. Principales medidas de resultados: Accidentes biológicos. Resultados: En total fueron 307 entrevistados. La prevalencia de accidentes biológicos en la población estudiada fue de 51,5% (158/307). La media de accidentes biológicos en el último año fue de 1,06. El 91,1% de los estudiantes del último año presentó al menos un accidente biológico, versus 11,9% en los estudiantes del primer año. Los estudiantes del último año informaron con más frecuencia accidentes de riesgo alto para transmisión de infecciones, siendo 47,6% por pinchazo con objeto punzocortante, y 80,6% tuvo exposición a sangre; los accidentes de riesgo alto son mucho más frecuentes en quirófanos y sala de partos (51,9%). Conclusiones: La prevalencia de accidentes biológicos fue 51,5%, siendo el pinchazo la forma más frecuente. Es necesario desarrollar estrategias que permitan velar por la bioseguridad de los estudiantes de medicina.
Palabras clave: Accidentes biológicos; exposición a agentes biológicos; estudiantes de medicina.
Abstract
Introduction: One of the most serious problems of medical students is occupational exposure during their clinical training as they lack experience and limited development of hand skills. Objectives: To establish the frequency, mechanisms, circumstances and risk factors of biological accidents reported in medical students. Design: Descriptive observational transversal type study. Setting: Faculty of Medicine, Universidad Nacional Mayor de San Marcos, Lima, Peru. Participants: Medical students. Methodology: A retrospective anonymous and voluntary survey was conducted. Study participants were randomly chosen. Main outcome measures: Biological accidents. Results: In a sample of 307 students 51,5% had at least one accident (158/307); median of biological accidents in the last year was 1,06; 91,1% of senior students had at least one biological accident last year versus 11,9% of first-year students. Senior students inform more often about high-risk infection-transmission accidents, 47,6% caused by pinching with a sharp object while 80,6% were exposed to blood; high-risk accidents are far more often in surgical and delivery rooms (51,9%). Conclusions: It is necessary to develop strategies that allow medical students to enforce biosecurity concepts.
Key words: Biohazard release; exposure to biological agents; students, medical.
INTRODUCCIÓN
Un proceso educativo integral para futuros médicos implica que los estudiantes de medicina, desde los primeros años de la vida universitaria, realicen prácticas hospitalarias, en las cuales se incluya no solo el contacto con los pacientes sino también la realización de diferentes procedimientos clinicoquirúrgicos como, por ejemplo, la aspiración de médula ósea, extracción de sangre arterial y venosa, punción lumbar, paracentesis, entre otros. Todas estas actividades tienen como objetivo brindar un adecuado entrenamiento para la adquisición de habilidades motrices indispensables para un buen desempeño en su futuro profesional.
Ante ello, una de las más serias amenazas que enfrentan los estudiantes de medicina durante su práctica clínica es la posibilidad de exposición a patógenos sanguíneos, como el virus de inmunodeficiencia humana, el virus de hepatitis B o el virus de hepatitis C (1). Son escasos los reportes de casos documentados de infecciones por exposición a un accidente biológico. Las estadísticas son el reflejo del enorme subregistro observado a nivel mundial y de la poca sensibilidad que los trabajadores de la salud (incluyendo a los estudiantes de medicina) poseen en el reconocimiento y manejo de estos accidentes, en la confusión frente al entendimiento de lo que representa riesgo biológico y en lo errático que resulta ser el manejo de estos casos en los servicios de emergencias donde acude para su evaluación (2).
De por sí, la práctica médica involucra riesgos de accidentes biológicos, debido a la obligada y alta manipulación de elementos cortantes o punzantes así como la manipulación de líquidos y secreciones orgánicas, sumándose a esto en el caso de los estudiantes de medicina (por el hecho de estar en proceso de formación) la inexperiencia y el escaso desarrollo de las habilidades manuales. Estos aspectos se definen como los principales factores de riesgo (3-6). Además, podemos agregar la falta de educación y conciencia que se tiene sobre la magnitud del riesgo que implican los accidentes biológicos; así, las precauciones y acciones recomendadas a realizar luego de la exposición, no se ejecutan, por considerar irrelevantes a la mayoría de ellas (7,8).
En un estudio realizado a 337 estudiantes de una población total de 470, en la Universidad Nacional Autónoma de Bucaramanga, en Colombia, se encontró que de cada 100 estudiantes 3,4 sufrieron un accidente biológico por semana, 25,5% de los cuales eran de riesgo elevado para infecciones trasmitidas por medio de líquidos corporales. Lo alarmante fue que, aunque la prevalencia de accidentes biológicos era similar a la informada por otros autores (1,3-5), se encontró que los estudiantes de los niveles académico básicos, es decir estudiantes de niveles en donde no se atiende pacientes, también sufrían accidentes, encontrándose 1,5 accidentes a la semana por cada 100 estudiantes, 28,6% de riesgo alto (3).
En otro estudio, entre los 198 estudiantes que respondieron la misma encuesta que la realizada en Colombia, 47,5% aceptó haber tenido en algún momento del año al menos un contacto con sangre o líquidos corporales de algún paciente, con la agravante situación de que menos de 40% informaba tener el esquema completo de vacunación contra hepatitis B (8). No se conoce en detalle si la situación particular de los estudiantes de medicina de ambos estudios se repite en todos los países del continente o si, por el contrario, cada escuela de medicina tiene una prevalencia e incidencia diferente; es por ello que consideramos necesario hacer una descripción inicial de la frecuencia (prevalencia), mecanismos, circunstancias y factores asociados a las lesiones producidas por accidentes por riesgos biológicos, ya sea a través de la manipulación de objetos punzocortantes así como las exposiciones mucocutáneas a líquidos corporales ocurridas durante la práctica clínica de los estudiantes de medicina de la Universidad Nacional Mayor de San Marcos (UNMSM), intentando aportar información que contribuyera a encontrar solución del problema.
MÉTODOS
Se realizó un estudio observacional descriptivo de corte transversal. Para la selección de la muestra, se utilizó muestro probabilístico, siendo la unidad de análisis los estudiantes de medicina de la UNMSM matriculados en los siete años académicos del año académico 2005 y que accedieron a participar del estudio. Se obtuvo una muestra proporcional al número de alumnos por año de estudio. El protocolo del estudio fue analizado y aprobado por el Comité de Ética de la Facultad de Medicina de la UNMSM. Se aplicó una encuesta estructurada, voluntaria, anónima y autoadministrada, en donde evaluaba ítems como el género, edad, grado de estudios, el número de dosis de vacuna contra hepatitis B aplicadas. También, se interrogó acerca de la ocurrencia de accidentes biológicos; si la respuesta fue positiva, se caracterizó el último accidente, describiendo el tipo de exposición, mecanismo, medidas utilizadas y el reporte del mismo a un superior. También, indagamos acerca del lugar y posible capacitación, con respecto a accidentes biológicos.
Los datos fueron recolectados durante la última semana del primer semestre académico 2005. Para el cálculo de la muestra se usó la prevalencia esperada de 30%, teniendo como base el estudio colombiano de la UNAB (3), con un nivel de confianza del 95%. Se determinó así una muestra de 305 alumnos de los 1002 matriculados en el semestre académico. El criterio de exclusión fue aquellos estudiantes cuyas encuestas no fueron llenadas adecuadamente.
Para el estudio, la variable accidente biológico fue definida como la exposición cutánea, percutánea o mucosas a fluidos corporales potencialmente infecciosos (sangre, semen, secreción vaginal; los líquidos cefalorraquídeo, sinovial, pleural, pericárdico y amniótico) durante la actividad laboral cotidiana, en este caso, durante las prácticas académicas de los estudiantes de medicina (9,10).
Se clasificó el riesgo para adquirir una infección por exposición a fluidos corporales siguiendo las recomendaciones de los Centros para el Control y Prevención de las Enfermedades Infecciosas de Estados Unidos (CDC) y del Instituto de Sida del departamento del Estado de Nueva York (NYSDOH), quienes clasifican como riesgo bajo a los contactos de fluidos con piel intacta, medio al contacto con piel herida o mucosas y como riesgo alto aquel donde existe cortadura o pinchazo (9,10). Se indagó sobre el lugar donde ocurrió el accidente, la actividad que se realizaba y quién la realizaba, y qué acción hizo el estudiante luego del accidente.
Se presentó los resultados de las asociaciones de las variables sexo, nivel académico, actividades realizadas, tipo de accidente, vacunación contra hepatitis B y capacitación recibida. Para medir el efecto de las asociaciones, se usó la prueba de Kruskal Waills para el análisis de muestras cuantitativas independientes no paramétricas; la prueba de U de Mann Whitney para el estudio de 2 muestras cuantitativas independientes; y chi cuadrado para el análisis de los datos cualitativos. Utilizamos el OR para medir la fuerza de las asociaciones. Empleamos el programa estadístico SPSS v12,0 y EPI info 2000. Se consideró como datos significativos aquellos con valores de p menores de 0,05, con un nivel de confianza de 95%.
RESULTADOS
El total de encuestados fue de 307 estudiantes. La muestra estudiada no tuvo una distribución normal. El 61,9% (190/307) correspondió a hombres y 38,1% (117/307) a mujeres. La edad media fue 22,9 años, con una diferencia significativa entre grupos (p<0,05), con un promedio de años menor en el primer año de 19,7 años comparado con el séptimo año de 25,5 años.
La prevalencia de accidentes biológicos en la población fue 51,5% (158/307). El tipo de accidente más frecuente fue el pinchazo, en 41,1% (65/158), seguido de salpicadura sobre piel intacta, 34,2% (54/158). El fluido de exposición más frecuente fue sangre, en 80,6% (125/155). En los primeros años destacaron exposiciones a mordedura de animales de experimentación (ratas) y fluidos de cadáveres, 1,3%. Según el tipo de riesgo, 53,8% del total de encuestados presentó riesgo alto de adquirir una infección; 12% de las exposiciones fueron de riesgo medio y 34,2% de riesgo bajo.
De los estudiantes con algún accidente biológico, 28,5% (45/158) reportó como lugar más frecuente de ocurrencia la sala de hospitalización, seguido de los quirófanos y sala de partos en 23,4% (37/158) y emergencias, en 20,9% (33/158). El lugar corporal de exposición más frecuente fue las manos, con 77,2% (122/125), seguido por cabeza (que incluye mucosas orales, oculares) con 14% (21/158). El 43,7% (69/158) de los encuestados refirió que ellos no eran los encargados de realizar el procedimiento que provocó el accidente. El elemento implicado más frecuentemente en los accidentes de tipo pinchazo fueron las agujas hipodérmicas comunes, en 38,5% (23/65), seguidas de las agujas de sutura, con 35,4% (23/65).
Luego de ocurrido el accidente, las acciones realizadas con mayor frecuencia fueron: lavado simple 74% (112/158), lavado con jabón antiséptico 45,4% (69/158), seguido de compresión hemostásica 21,3% (32/158); 6,6%(10/158) de los afectados no hizo alguna acción. El 51,8% (159/307) no fue vacunado contra la hepatitis B; de quienes fueron vacunados, 67,6% completó el esquema de vacunación (3 dosis). Acerca de la capacitación sobre bioseguridad, prevención de accidentes biológicos y atención de los mismos, 52,8% (162/307) del total la recibió y de estos 61,1% de un curso en la universidad, 32,7% en el hospital, mientras 1,9% asistió a un curso por su cuenta.
Dentro del estudio de las asociaciones, se encontró diferencia significativa entre sexos y la prevalencia de accidentes biológicos (p<0,05). Los hombres presentaron una frecuencia mayor que las mujeres, 56,3% versus 43,7%; sin embargo, el OR no fue significativo. Los varones presentaron una media de 1,68 accidentes en total, mientras que las mujeres una media de 1,87 accidentes en toda su vida académica universitaria (p<0,05). No existió diferencia significativa entre los accidentes durante el último año académico y el sexo.
Existieron diferencias significativas entre los 7 grados académicos y la prevalencia de accidentes (p<0,05). El séptimo año (internado médico) obtuvo el 32,3% del total, seguido del sexto año, 17,7%, y el menor porcentaje fue del primer año, con 3,2%. Los alumnos de 7° año tuvieron 75 veces más probabilidad de sufrir un accidente biológico que los de 1er año (OR: 75,48 IC: 17,70 a 336,72). El séptimo año presentó una media de 4,9 accidentes totales desde su ingreso a la facultad, mientras el primer año tuvo una media de 0,14 accidentes totales (p<0,05). Durante el último año, el séptimo grado presentó una media de 3 accidentes, mientras el primer grado 1,7 accidentes (p<0,05). Tabla.
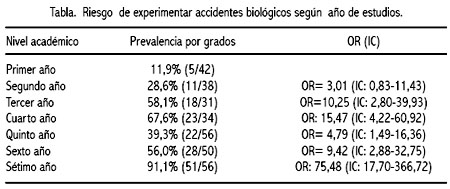
Existieron diferencias significativas entre la presencia o ausencia de vacunación contra hepatitis B y la prevalencia de accidentes biológicos (p<0,05). El 55,1% de los vacunados y 44,9% de los no vacunados presentaron accidentes biológicos. En las personas que fueron vacunadas, se presentó un riesgo moderado de exposición (OR= 1,77 IC: 1,10 a 2,85). La media de accidentes biológicos totales en quienes fueron vacunados fue 2,47 en total y en la de no vacunados, un accidente en total desde su ingreso a la facultad (p<0,05). La media de accidentes durante el último año en quienes fueron vacunados fue 1,36 y en la de no vacunados, 0,7 accidentes (p<0,05). Existió diferencia significativa entre los niveles académicos y la vacunación contra hepatitis B (p<0,05): el sétimo año presentó el 27% del total, versus 2,7% del primer año, teniendo los primeros más probabilidad de inmunización (OR: 23,75 IC: 6,59 a 94,17).
Hubo diferencias significativas entre capacitación acerca de bioseguridad y prevención de accidentes biológicos y la prevalencia de los mismos (p<0,05). El 64,4% de quienes recibieron capacitación, presentaron en alguna oportunidad un evento, con 3,5 más probabilidad de sufrir accidentes biológicos (OR= 2,7 IC: 1,66 a 4,41). El 35% de los no capacitados presentó exposición. Hubo diferencia significativa entre los niveles académicos y la capacitación (p<0,05). Los alumnos del sétimo año tuvieron más probabilidad de tener capacitación que los alumnos de primer año (OR=49,61 IC: 12,56 a 218,22). La media de accidentes biológicos totales en quienes fueron capacitados fue 2,31 y de 1,1 en quienes no fueron capacitados (p<0,05).
Solamente 26,6% de afectados reportó el accidente biológico (43/158). Existieron diferencias significativas entre la frecuencia del reporte en la población de afectados y el nivel académico (p<0,05). El 57% de reportes fue de alumnos del último año, mientras que en el primer año solo 20% de los accidentes fueron comunicados; el OR entre estos últimos grupos no fue significativo. No existió diferencia significativa entre el tipo de accidente ocurrido y la frecuencia de informes de los mismos; sin embargo, se observó que los pinchazos los comunicaron en 47,6%.
DISCUSIÓN
Nuestra investigación demostró que la prevalencia de accidentes biológicos encontrada en 51,5% fue mayor a la registrada en otros estudios. Así, Koening y Chu (5) hallaron que 48% de los estudiantes de medicina de los Estados Unidos informaron de al menos una exposición a sangre durante los dos años de práctica clínica previa al internado; Gamester y colaboradores (11) encontraron que 30% de los estudiantes sudafricanos había tenido al menos un accidente biológico durante sus prácticas clínicas. Por otro lado, en Colombia, Herrera y Gómez (12) informaron que 31% de los estudiantes e internos tuvo al menos un accidente durante seis meses de actividad académica, resultados similares al estudio de Díaz y Cadena, también realizado en Colombia, con una incidencia acumulada de 31,2% (3). No obstante, existen estudios que indican que la prevalencia puede ser mucho mayor. Así, un estudio realizado en internos de medicina de Lima encontró que durante su año de práctica presentaron hasta 95,63% al menos un accidente biológico (13). Otro estudio realizado en 200 internos de medicina de Teherán halló 121 accidentes biológicos (60,5%) en un lapso de catorce meses (14).
En nuestro estudio encontramos que, según el tipo de riesgo del accidente, 53,8% era de riesgo alto; de ellos, 41% fue por pinchazo con aguja, lo cual le da a estos estudiantes expuestos el mayor porcentaje de seroconversión. Los datos son disímiles en los diferentes estudios encontrados. Resnic y Noerdlinger (6) hallaron que 27% de los estudiantes americanos sufre accidentes de riesgo alto, mientras que en estudiantes del mismo país, Koening y Chu (5) informaron 57%, siendo del tipo pinchazo con aguja, como en nuestro estudio; se debe tener en cuenta que en ambos casos solo se involucró estudiantes que realizaban práctica clínica y no a todos los de la carrera, como se hizo en la presente investigación. Las cifras en América Latina oscilan entre 25,5 y 29,8%; (3,8,12). Sin embargo, en un estudio realizado en Brasil por Reis y colaboradores (15) se encontró que 63% presentó un accidente de riesgo alto. En vista de estos resultados, es alarmante la información obtenida acerca de que los estudiantes peruanos presentan con demasiada frecuencia la ocurrencia de accidentes biológicos de riesgo para adquirir una infección, lo cual deja una gran preocupación en esta población. Este porcentaje alto podría deberse a un inadecuado conocimiento de los problemas a futuro que podrían generar estas exposiciones así como una inadecuada supervisión de las actividades académicas que realizan los estudiantes por parte de los encargados del entrenamiento de los mismos. Por ello, consideramos necesario implantar un adecuado programa de prevención y manejo de este tipo de accidente (16).
En los estudiantes que presentaron accidentes percutáneos (53,8%), el elemento implicado en la gran mayoría fue la aguja hipodérmica común, seguida por la aguja de sutura, la cual presenta un mayor riesgo de contacto para enfermedades infecciosas. Este resultado es superior al compararlo con el estudio de Shen y colaboradores (17), quienes informan que 33% de los estudiantes que participaron en el estudio había sufrido un pinchazo o cortadura durante su práctica clínica; pero, inferior al observado por Reis y col (15), en el cual el porcentaje estuvo representado por 63%.
El fluido predominante con el que se señaló mayor contacto fue la sangre, con 80,6%, encontrándose dentro del rango que señalan diferentes estudios (12,15,18,19). El riesgo de exposición continúa siendo mayor en áreas de los hospitales donde se realiza el mayor número de procedimientos invasivos y de mayor contacto con pacientes, correlacionándose con la información vertida en la bibliografía mundial, coincidiendo también con la actividad que se realiza en estos sectores (20). Las áreas del cuerpo más comprometidas durante la práctica (mano en 77,2%) están relacionadas con las áreas del cuerpo que las normas de prevención universal aconsejan proteger, razón por la cual se hace de vital importancia la aplicación y fomento de dichas normas entre los estudiantes de pregrado (21,22).
Uno de los aspectos más importantes es lo referente a la inmunización activa o vacunación, la cual constituye la medida más eficiente para la prevención de determinadas enfermedades infecciosas, siendo recomendada la vacuna contra el virus de la hepatitis B en los estudiantes antes de empezar a realizar su práctica clínica (1,23). En nuestra investigación, solamente 32,9% de los encuestados presentaba el esquema completo de vacunación; estos hallazgos coinciden con lo publicado por Díaz y Cadena (8), donde se encontró protección baja contra hepatitis B, ya que solo 35,4% de los 150 estudiantes de medicina peruanos encuestados tenía la vacunación completa. Este punto es álgido si se considera que el riesgo de seroconversión es de 22 a 31%, si es accidente de riesgo alto (9) (58% del total) y que en nuestro país existen zonas con tasa muy alta de portadores crónicos del virus (24,25), pudiendo deberse este fenómeno al costo de las vacunas y también al hecho que los conocimientos de bioseguridad no han sido adecuadamente arraigados, en contraste a lo referido por los encuestados, donde 52,8% refiere haber recibido capacitación acerca de los accidentes biológicos, 61,1% en un curso de la universidad. No obstante, observamos que aumentó el número de estudiantes inmunizados en los semestres superiores, al igual que lo observado por Herrera y Gómez (12); pero, el número es realmente bajo, sobretodo si se toma el dato de que los alumnos que están a punto de iniciar prácticas clínicas (tercer año) solamente 6,1% recibió el esquema completo de vacunación. Es aún más preocupante el hecho que de los alumnos del último año que cursan el internado médico, solamente 71,4% estuvo inmunizado contra la hepatitis B, siendo de conocimiento universal el contacto directo y real que tienen ellos con los pacientes. Nuestros resultados plantean la hipótesis acerca del factor que estaría fallando para la adecuada relación entre la teoría y la práctica, pudiendo conjeturar que serían los alumnos, al no tener claro el significado de bioseguridad así como la envergadura del riesgo al que se ven expuestos o quizás al hecho de que la capacitación no transmite estos conocimientos de manera idónea. Las medidas en bioseguridad van desde la capacitación para prevenir el riesgo -incluyendo la vacunación- hasta el manejo postexposición. La capacitación debe formar parte del currículo académico de todas las facultades de medicina, siendo obligación de las instancias administrativas y de los docentes a cargo velar porque se cumplan a cabalidad, al igual que de los estudiantes ponerlas en práctica (9). El mismo fenómeno también ha sido señalado en estudiantes de enfermería, hallándose mediante regresión logística la existencia de tres variables asociadas significativamente al hecho de estar vacunado contra hepatitis B: historia de exposición previa (accidente biológico), conocimiento acerca de las infección por hepatitis B y suficiente presupuesto para conseguir la vacuna (26).
En nuestro estudio es importante plantear la posibilidad de que el preponderante desconocimiento ante el qué hacer frente a un accidente de este tipo y la ignorancia del tema pueden ser factores de la poca comunicación (26,6%) de los estudiantes peruanos a entidades superiores acerca del accidente ocurrido, sobretodo si marcamos la diferencia entre los alumnos del primer (20%), cuarto (13%) y último año (47%). Así, de los alumnos del primer año, solo 9,5% recibió capacitación acerca de bioseguridad y prevención de accidentes biológicos, mientras que en cuarto y séptimo las cifras fueron 35,3% y 83,9% respectivamente. Haciendo la comparación, el estudio de Reis y colaboradores (15) mostró que 59% de estudiantes brasileros comunicó el accidente a una instancia superior, mientras que Shen y colaboradores (17) encontraron que de los estudiantes americanos encuestados, 43% informó el accidente a una autoridad; y en Nueva Delhi (India), Varma y Mehta (27) mostraron que 61% de los alumnos informó sobre el accidente al que se veía expuesto.
La prevalencia de accidentes biológicos por cada año académico es como se esperaba, debido a las actividades realizadas en forma progresiva según niveles académicos; es decir, están más expuestos los estudiantes de clínica y cirugía comparados con los estudiantes de ciencias básicas (primer y segundo año), y por ende se accidentan más. Un hallazgo interesante es que los encuestados que cursaban el tercer y cuarto año académico tuvieron mayor riesgo de sufrir un accidente en relación a los alumnos quinto y sexto año, resultado que discrepa con lo encontrado por Díaz y Cadena (3), donde los estudiantes de quirúrgicas presentaron un mayor porcentaje. En nuestra realidad, esta diferencia puede darse debido a que en los mencionados semestres se da inicio a las prácticas clínicas, por lo que en muchos casos no se cuenta con la experiencia y destreza manual adecuada para realizar los distintos procedimientos (1,15,28). No obstante, también debemos de tener en cuenta que en el momento de la visita médica los estudiantes pueden tener contacto con pacientes y es allí donde pudieran presentarse este tipo de accidentes al no contar con adecuada protección.
Según nuestros hallazgos, es alarmante la situación que presentan los estudiantes de medicina en cuanto a normas de bioseguridad y protección frente a riesgos biológicos; más aun, al no tener un trabajo definido en los hospitales, son excluidos del régimen de atención a riesgos profesionales. Asimismo, los turnos no son correctamente supervisados por los profesores o el personal profesional del hospital, lo que aumenta el riesgo de sufrir un accidente biológico. Si adicionamos el desconocimiento y la falta de interés sobre este tema, este problema se hace aún más difícil de manejar. Queda a la universidad el reto de incrementar sus esfuerzos por velar de la seguridad de los estudiantes, empezando por educar a los estudiantes desde el comienzo del pregrado sobre los riesgos implicados en la práctica académica. También es trascendental la sensibilización y la promoción de una cultura de la comunicación y el autocuidado del personal en formación, incentivándolo mediante inmunizaciones gratuitas y de carácter obligatorio antes de iniciar las prácticas en pregrado. De igual forma, sugerimos establecer e implementar procedimientos para atender a los estudiantes que experimentan cualquier exposición a sangre o líquidos corporales, no solo en los sitios que tradicionalmente son identificados como de riesgo biológico, sino en todos aquellos lugares donde los estudiantes realizan prácticas, tanto de clínicas como de laboratorio (3,28).
AGRADECIMIENTOS
Al Dr. Luis Alfonso Díaz Martínez, de la Facultad de Medicina de la Universidad Autónoma de Bucaramanga, por toda la información facilitada y las críticas al proyecto. Al Dr. César Gutiérrez Villafuerte por su asesoría en el presente trabajo.
REFERENCIAS BIBLIOGRÁFICAS
1. Tereskerz PM, Pearson RD, Jagger J. Occupational exposure to blood among medical students. N Eng J Med. 1996;335:1150-3. [ Links ]
2. Cardo D, Culver D, Ciesielski C. A case-control study of HIV seroconversion in health care workers after percutaneous exposure. N Eng J Med. 1997;337:1485-90. [ Links ]
3. Díaz L, Cadena L. Los accidentes biológicos entre estudiantes de medicina: caso de la UNAB. MedUNAB. 2001;4:173-8. [ Links ]
4. Jones DB. Percutaneous exposure of medical students to HIV. JAMA. 1990;264(9):1188-90[ [ Links ]STANDARDIZEDENDPARAG]
5. Koening S, Chiang J. Medical student exposure to blood and infectious body fluids. Am J Infect Control. 1995;23:40-3. [ Links ]
6. Resnic F, Noerdlinger M. Occupational exposure among medical students and house staff at a New York City Medical Center. Arch Intern Med. 1995;155:75-80. [ Links ]
7. Ganguly R, Holt D, Sinnott J. Exposure of medical students to body fluids. J Am Coll Health. 1999;47:207-10. [ Links ]
8. Díaz L, Cadena L. Riesgo de infección por hepatitis B entre estudiantes de medicina peruanos luego de exposición a sangre y líquidos corporales. Rev Gastroenterol Peru. 2003;23:107-10. [ Links ]
9. U.S. Public Health Service. Update U.S. Public Health Service Guidelines for management of occupational exposures to HBV, HCV, and HIV and recommendations for post exposure prophylaxis. MMWR. 2001;50(RR-11):2-3. [ Links ]
10. Bruce D. Instituto del SIDA, Departamento de Salud de Nueva York, EE.UU. Exposición: Update on Prophylaxis after Occupational exposure to VIH. VI curso internacional de enfermedades infecciosas y VII seminario integral del SIDA; Santiago de Cali, Colombia, Abril del 2001. Memorias del Congreso.
11. Gamester C, Tilzey A, Banatvala J. Medical students risk of infection with bloodborne viruses at home and broad: questionnare survey. BMJ. 1999;318:158-60. [ Links ]
12. Herrera A, Gómez R. Accidentes por riesgo biológico en los estudiantes de medicina y médicos internos de la Universidad Tecnológica de Pereira. Resúmenes XVII congreso Científico Internacional de la FELSOCEM. Lima, Perú. 2002.
13. Ramos S, Castillo C, Reyes N, Villalba V y cols. Accidentes laborales con exposición a fluidos corporales en internos de Medicina de Lima Metropolitana. Cimel. 2001;6:26-30. [ Links ]
14. Shariati B, Shahidzadeh-Mahani A, Ovesy T, Akhlaghi H. Accidental exposure to blood in medical interns of Tehran Universitty of Medical Sciences. J Occup Health. 2007;49(4):317-21. [ Links ]
15. Reis J, Lamounier A, Rampinelli C, Soares E, Prado Rda S, Pedroso ER. Training-related accidents during teacher-student-assistance activities of medical students. Rev Soc Bras Med Trop. 2004;37:405-8. [ Links ]
16. Rabbitts J. Occupational exposure to blood in medical students. S Afr Med J. 2003;93(8):621-4. [ Links ]
17. Shen C, Jagger J, Pearson R. Risk of needle stick and sharp object injuries among medical students. Am J Infect Control. 1999;27:435-7. [ Links ]
18. Birenbaum D, Wohl A, Duda B, Runyon M, Stearns B, Willett M. Medical students occupational exposures to potentially infectious agent. Acad Med. 2002;77:185-9. [ Links ]
19. Karstaedt A, Pantanowitz L. Occupational exposure of interns to blood in an area of high VIH seroprevalence. S Afr Med J. 2001;91:57-61. [ Links ]
20. Gessessew A, Kahsu A. Occupational exposure of health workers to blood and body fluids in six hospitals of Tigray region: magnitude and management. Ethiop Med J. 2009;47(3):213-9. [ Links ]
21. Diekema D, Albanese M, Schuldt S, Doebbeling B. Blood and body fluid exposures during clinical training: relation to knowledge of universal precautions. J Gen Intern Med. 1996;11(2):109-11. [ Links ]
22 Tucker A, Phillips WR. Medical students and infection control: risk and precautions. Trop J Exp Clin Med. 1999;24:169-76. [ Links ]
23. Randon K, Klewer J, Norwak D. Vaccination status of medical students in Munich- result of a questioner survey. Gensundheritswesen. 2001;63:573-7. [ Links ]
24. Colichón A, Vildósola H, Sjögren M, Cantella R, Safary A. Respuesta serológica a una vacuna DNA recombinante en nativos residentes de 2 áreas hiperendémicas de hepatitis B en la Amazonía Peruana. Rev Gastroenterol Perú. 1993;13(2):78-84. [ Links ]
25. Cabezas C, Gotuzzo E, Escamilla J, Phillips I. Prevalencia de marcadores serológicos de hepatitis A, B y delta en escolares aparentemente saludable en Huanta, Perú. Rev Gastroenterol Perú. 1994;14(2):123-34. [ Links ]
26. Mengal HU, Howteerakul N, Suwannapong N, Rajatanun T. Factors relating to acceptance of hepatitis B virus vaccination by nursing students in a tertiary hospital, Pakistan. J Health Popul Nutr. 2008;26(1):46-53. [ Links ]
27. Varma M, Mehta G. Needle stick injuries among medical students. J Indian Med Assoc. 2000;98(8):436-8. [ Links ]
28. Gershon RR, Karkashian CD, Grosch JW, Murphy LR, Escamilla-Cejudo A, Flanagan PA, et al. Hospital safety climate and its relationship with safe work practices and workplace exposure incidents. Am J Infect Control. 2000;28:211-21. [ Links ]
Manuscrito recibido el 1 de febrero de 2010 y aceptado para publicación el 23 de marzo de 2010.
Correspondencia:
Elizabeth Inga Saavedra
Jr. San Ignacio 364 Urbanización Cahuache
Lima 39, Perú.
Correo-e: lissitabonita@yahoo.com














