INTRODUCCIÓN
A nivel mundial, la población adulta mayor (PAM) va creciendo y está a punto de convertirse en una de las transformaciones sociales más significativas del siglo XXI con las respectivas consecuencias en el mercado laboral y financiero, la demanda de bienes y servicios, así como también en la estructura familiar y en los lazos intergeneracionales 1. Se estima que para el 2050, una de cada seis personas tendrá más de 65 años (16%), una de cada cuatro personas que viven en Europa y América del Norte podría tener 65 años o más y el número de personas de 80 años o más se triplicará, de 143 millones en 2019 a 426 millones 2. Este proceso de transición demográfica también se observa en Perú, país en el cual la proporción de PAM ha pasado de un 5,7% en el año 1950 a 13,3% en el año 2022 3.
Uno de los trastornos mentales que más afecta a la PAM es la depresión o síndrome depresivo (SD), el cual permanece invisible, enmascarada y de no tratarse oportunamente puede incrementar el riesgo de mortalidad, demencia o suicidio 4, con altos costos sanitarios y familiares. En este escenario, los problemas de salud mental del adulto mayor pasan desapercibidos y al no ser diagnosticados, son subtratados porque se considera que es "normal" que los ancianos se encuentren tristes y deprimidos 5. Por lo tanto, es necesario, realizar estudios que visibilicen este problema de salud pública en la PAM y que se tomen decisiones políticas al respecto.
Estudios para estimar la prevalencia global del SD revelan, por ejemplo, que en la población chilena mayor de 18 años según la Encuesta Nacional de Salud 2016-2017 (ENS 2016-2017) fue 6,2% 6, mientras que en el Perú según la Encuesta Demográfica y de Salud Familiar (ENDES) 2017 en la población adulta de 40 y más años de edad, fue del 23,15% (IC 95%: 21,42% - 24,88%) 7, y ara el año 2018 la prevalencia de síntomas depresivos clínicamente relevantes fue del 6,4% (sintomatología moderada y grave en el 3,9% [IC 95%: 3,6-4,3] y el 2,5% [IC 95%:2,2-2,7], respectivamente) 8.
En cuanto a la prevalencia de este problema de salud mental en la PAM, una revisión sistemática realizada en países de Asia 9 destacó el 42% (IC del 95 %: 0,38-0,46) y en India, 22,4% 10; sin embargo, en Perú, estudios de la Encuesta Demográfica y de Salud Familiar (ENDES) reportaron menores porcentaje, 6,7% y 8,1% para el año 2014 y 2015 11, respectivamente, y de un 14,2% en 2017 12.
Existe consenso científico en la asociación del SD en la PAM con la condición de mujer, vivir solo, estado de vida, dependencia financiera, situación de pobreza, vivir en comunidades rurales, comorbilidades 13-17; y escasos estudios que reportan su asociación con el bajo nivel de instrucción 18. Por otra parte, el SD incrementa el riesgo de mortalidad 4 así como la ideación suicida en este grupo poblacional 19.
Si bien en Perú existen diversos estudios que reportan los factores asociados a la depresión en la PAM, no se ha encontrado estudios que georeferencien la prevalencia del SD basado en encuestas de alcance nacional. Aspecto relevante si se tiene en cuenta que Perú es un país multicultural y pluricultural, en donde las políticas públicas no podrían generalizarse si es que no se atienden las diferencias por regiones. La relevancia de este estudio radica en que analiza la prevalencia del SD según área geográfica, compara sus factores asociados antes y durante el contexto de pandemia COVID-19. Así, el objetivo del estudio fue describir la distribución geoespacial y factores asociados del SD en adultos mayores peruanos según la ENDES 2018 al 2020.
MÉTODOS
Diseño del estudio
Se realizó un estudio observacional, transversal, y de tipo analítico a partir de los datos de la Encuesta Demográfica y de Salud Familiar (ENDES) 2018 - 2020. La ENDES es una encuesta poblacional de muestreo complejo probabilístico, de tipo equilibrado, bietápico, estratificado e independiente, a nivel departamental y por área urbana y rural. Es ejecutada por el Instituto Nacional de Estadística e Informática (INEI) en el Perú y la base de datos se encuentra disponible de manera libre en su página web (http://inei.gob.pe/microdatos/)
Población y muestra
El tamaño muestral de la ENDES 2018 fue de 36 mil 760 viviendas, correspondiendo 14 760 viviendas a capitales de departamentos y los 43 distritos que conforman la provincia de Lima, 9340 viviendas en el área urbana y 12 660 viviendas en el área rural. El tamaño muestral de la ENDES 2019 fue de 36 mil 760 viviendas, correspondiendo 14 780 viviendas a capitales de departamentos y 43 distritos que conforman la provincia de Lima, 9320 viviendas en el área urbana y 12 660 viviendas en el área rural. El tamaño muestral de la ENDES 2020 fue de 37 mil 390 viviendas correspondiendo 15 098 viviendas a capitales de departamentos y 43 distritos que conforman la provincia de Lima, 9490 viviendas en el área urbana y 12 802 viviendas en el área rural.
Para el presente estudio se incluyó a las personas de 60 años de edad y más, residentes habituales de viviendas particulares en áreas urbanas y rurales del país y que hayan pernoctado en la vivienda seleccionada la noche anterior a la encuesta, mediante entrevista directa. En la ENDES 2020 el INEI utilizó la entrevista directa y la entrevista telefónica debido a la medida de aislamiento social obligatorio (cuarentena) dada por el Estado de Emergencia Nacional como consecuencia de la pandemia de la COVID-19. Por tratarse de un estudio que emplea fuente secundaria, no se emplearon criterios de exclusión como el presentar problemas de funcionalidad, síndromes geriátricos o comorbilidades, que afectan la frecuencia y nivel de afectación de trastornos emocionales 13.
Variable síndrome depresivo
La variable síndrome depresivo se extrajo del cuestionario de salud (sección VII: Salud Mental) pregunta 700. "En los últimos 14 días, es decir, entre el ... y el día de ayer, usted ha sentido molestias o problemas como:...". Esta pregunta contiene nueve alternativas (700-A a 700-I) en una escala ordinal de 0 a 3 con una puntuación total de 0 a 27 puntos que responde al Instrumento Patient Health Questionnaire (PHQ-9, por sus siglas en Inglés) 20. En concordancia con un estudio previo se consideró como punto de corte 0-9 puntos sin presencia de SD, y 10 o más puntos, presencia de SD 21.
Análisis de datos
Los datos se agruparon generando un archivo con una nueva variable a la persona entrevistada con los datos de la vivienda (HV005). Las variables con más de dos categorías fueron dicotomizadas para un mejor análisis e interpretación. Luego se procedió a la ponderación (factor expansivo) de la base de datos con el propósito de que las estimaciones derivadas sean representativas de la población. Los datos se procesaron con el programa estadístico SPSS vs 22. Para el análisis descriptivo se emplearon medidas de resumen: media y desviación estándar para las variables cuantitativas y frecuencia absoluta y porcentaje para las variables cualitativas. Se emplearon la prueba Chi Cuadrado de Pearson así como regresión logística, cálculo de OR con sus respectivos intervalos de confianza al 95%. Se consideró el valor de p <0,05 como estadísticamente significativo. El análisis de regresión logística multivariado incluyó a todas las variables independientes y dependientes ya que podrían comportarse como variables independientes. El resultado en el modelo multivariado fue el ajuste del OR resultante.
Consideraciones éticas
Esta investigación emplea una fuente secundaria publicada en el portal de un organismo oficial del Estado, por lo tanto, no representa un riesgo ético ya que su objetivo es la descripción de un conjunto de datos tomados de una encuesta de carácter nacional y en donde no existe ningún tipo de intervención ni identificación de la unidad de análisis. Por ello, no fue necesario contar con la aprobación de un comité de ética.
RESULTADOS
El análisis incluyó 5544, 6929 y 6445 adultos mayores de la ENDES 2018, ENDES 2019 y ENDES 2020, respectivamente.
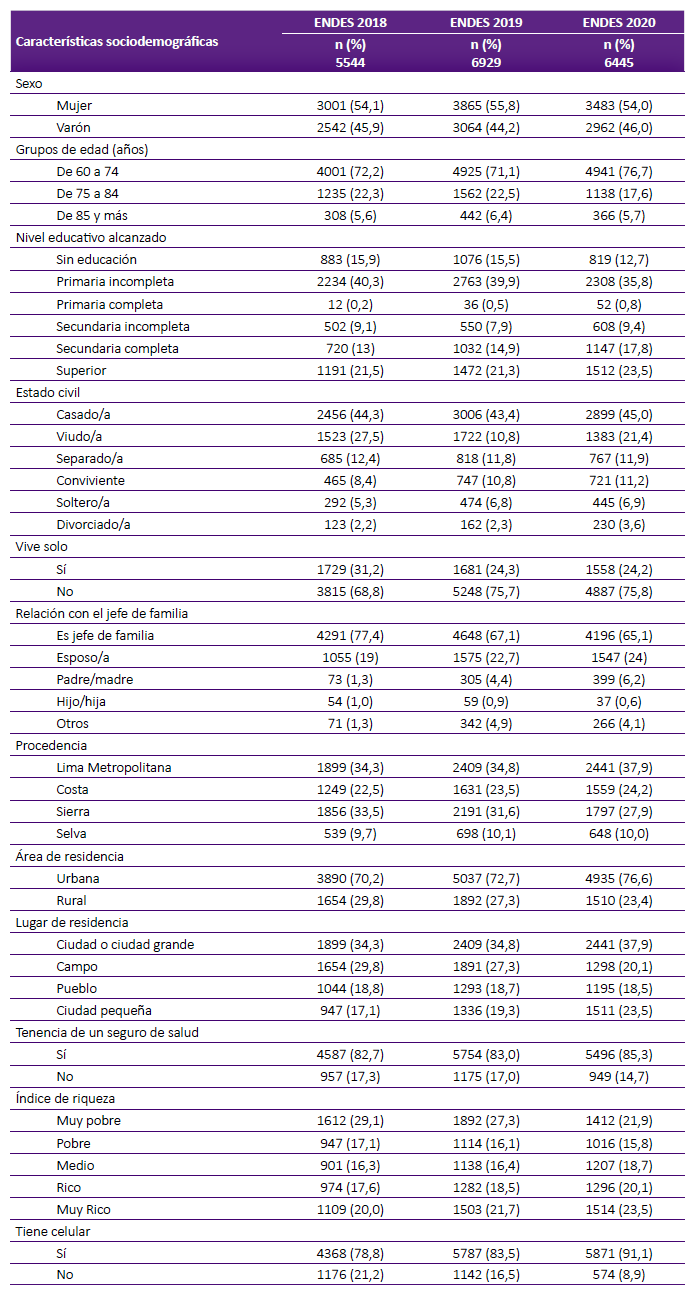
Las características de la PAM de los tres años considerados en el análisis se muestran en la Tabla 1. La mayoría de la población en cada período de tiempo estudiado fueron mujeres, tenían entre 60 a 74 años de edad, carecieron de educación o tuvieron primaria incompleta, fueron casados o viudos, fueron jefes de familia, residían en áreas urbanas, residían en las ciudades grandes, tenían seguro de salud, y pertenecían al primer y segundo quintil. El porcentaje de adultos mayores que tuvieron celular incrementó de 78,8% en el 2018 a 91,1% en el 2020.
Tabla 1 Características sociodemográficas de la población adulta mayor en el Perú. ENDES, 2018 - 2020.
Fuente: Instituto Nacional de Estadística e Informática
ENDES: Encuesta Demográfica y de Salud Familiar
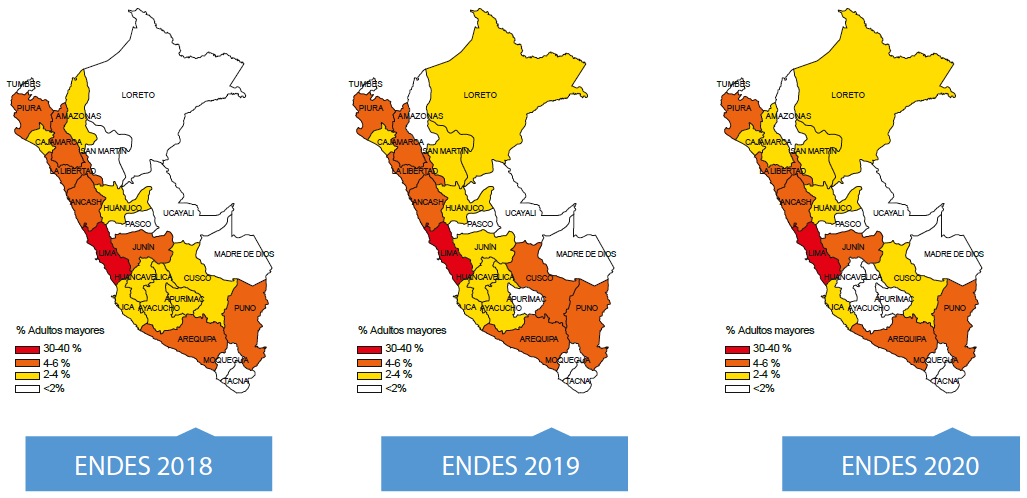
Respecto a la distribución de la PAM, esta se encontró mayormente distribuida en los departamentos de la costa (Lima, La Libertad, Piura) y la sierra sur (Puno, Arequipa), los departamentos de la selva tuvieron el menor porcentaje de adultos mayores (Figura 1).
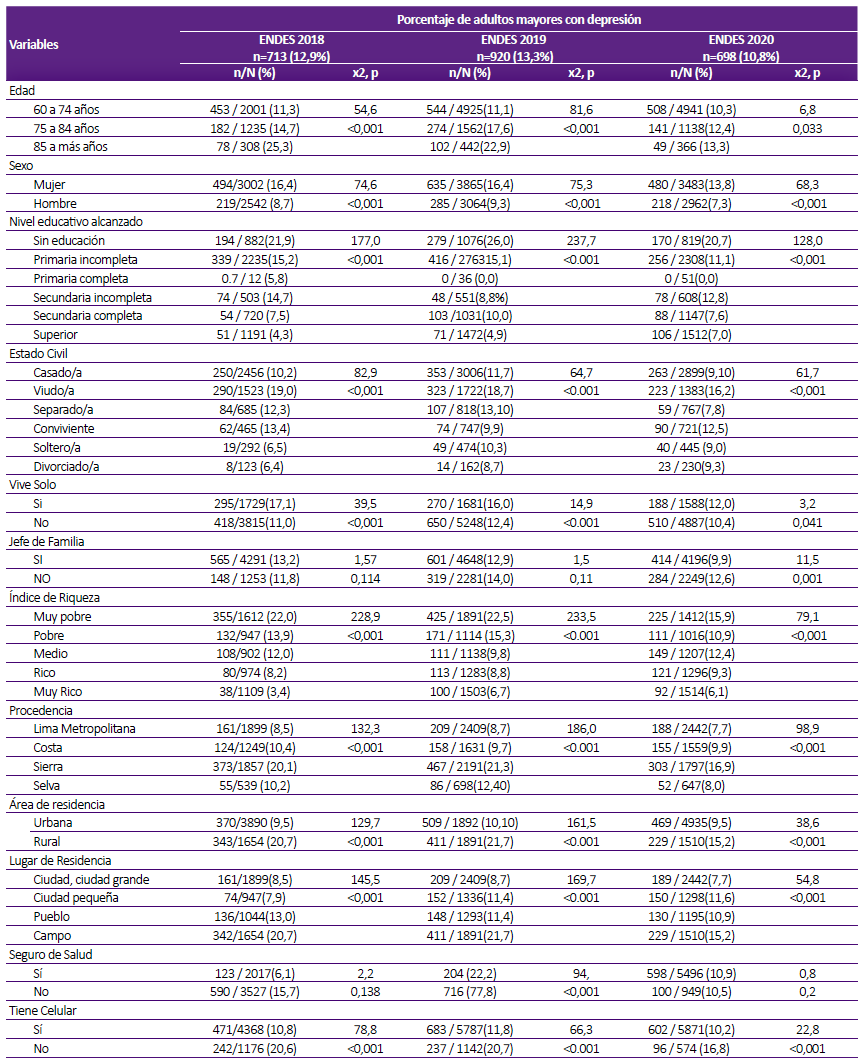
La prevalencia de SD en las PAM según la ENDES 2018 fue de 12,9%, prevalencia que se incrementó en la ENDES 2019 a 13,3%; sin embargo, descendió en la ENDES 2020 a 10,8%, periodo durante la pandemia (Tabla 2). En cuanto a la distribución en el país, la prevalencia se calculó en función del total de PAM por cada departamento, hallándose que departamentos de la sierra sur como Huancavelica, Puno, Ayacucho, Apurímac; y por el norte: Ancash, Cajamarca, tuvieron los más altos porcentajes de SD en los tres años de estudio (Figura 2).
Tabla 2 Síndrome depresivo en la población adulta mayor en el Perú según variables demográficas y sociales. ENDES, 2018 - 2020.
ENDES 2018 = 5544 ENDES 2019 = 6929 ENDES 2020 = 6445
Fuente: Instituto de Estadística e Informática
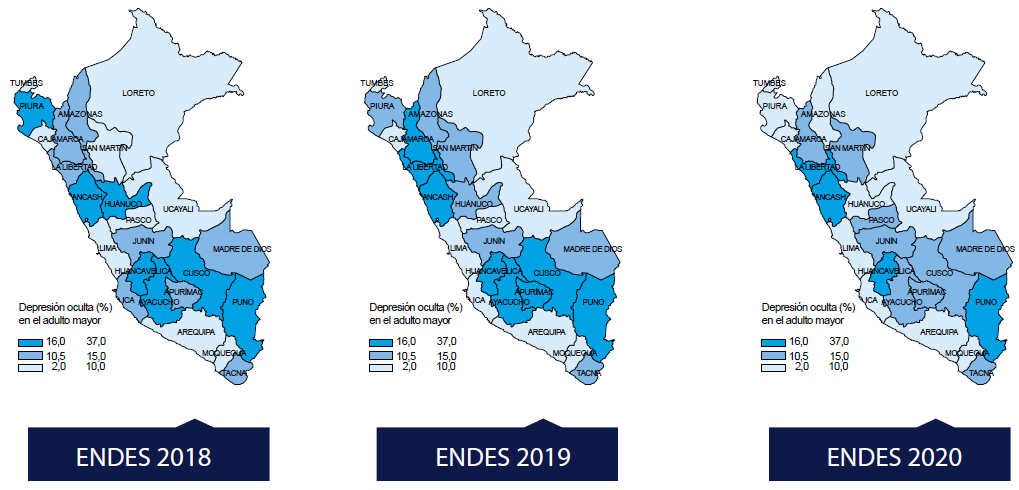
Figura 2 Distribución del síndrome depresivo en la población adulta mayor por regiones del Perú. ENDES, 2018 - 2020.
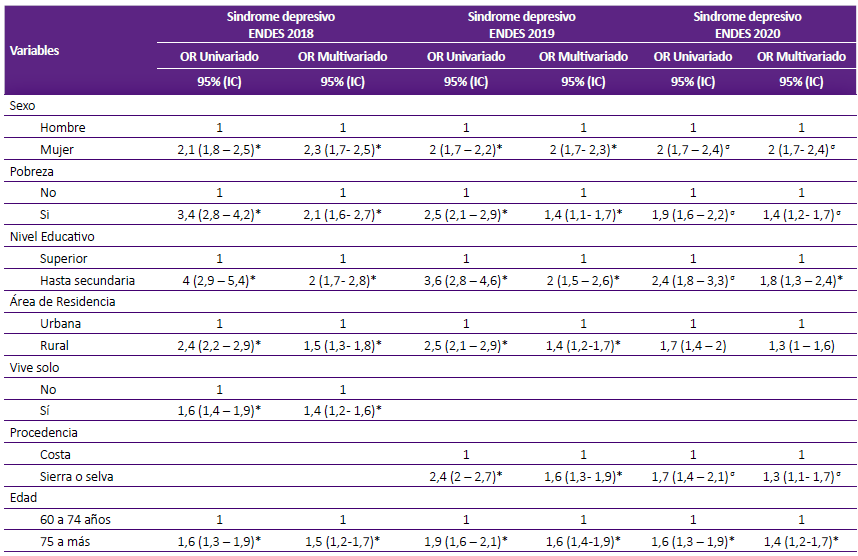
En el análisis bivariado se halló que tener 85 y más años, ser mujer, tener bajo nivel educativo, ser viudo, vivir solo, ser muy pobre, proceder de la sierra, residir en el área rural, residir en el campo, no tener seguro de salud y no tener celular, resultaron significativamente asociadas con la presencia de SD. Sin embargo, al realizar el análisis multivariado resultaron significativas en las tres ENDES: ser mujer, pobreza, nivel educativo hasta la secundaria, residir en zonas rural, proceder de la sierra o selva, vivir solo y 75 a más años de edad (Tabla 3).
DISCUSIÓN
La prevalencia del SD en la PAM fue mayor del 10% en los años analizados: 12,9%, 13,3% y 10,8% (ENDES 2018, 2019 y 2020).
Es de resaltar el descenso que se observó en el año 2020, primer año de la pandemia por COVID-19. Una probable explicación de la disminución de la prevalencia de SD podría ser el acompañamiento familiar como consecuencia del aislamiento social obligatorio que hizo que los integrantes de la familia se quedaran en casa y con ello disminuyera la percepción de soledad y abandono familiar y por lo tanto el SD en las PAM. El círculo familiar constituye el grupo fundamental para incrementar el estado de salud de las PAM al promover su bienestar y desarrollo psicoemocional 22 y el apoyo familiar 23. Asimismo, cabe señalar que durante el último año para la recopilación se empleó tanto la entrevista directa y la entrevista telefónica.
El análisis geoespacial evidenció que el SD a nivel de Perú coincidió en los tres años analizados con las zonas de mayor depresión económica como corresponde a los departamentos de la sierra sur: Huancavelica, Puno, Ayacucho, Apurímac; por el norte: Ancash, Cajamarca, situación muy similar en países del sur de Asia, India y otros reportes 9,10,23,24, quienes también encontraron asociación de la depresión con la situación de pobreza y residir en zonas rurales. Estos datos son importantes para la determinación de políticas de salud, particularmente en prevención de problemas de salud mental y dentro de estas la depresión, problema que a nivel de atención primaria permanece invisible porque no es diagnosticado y mucho menos tratado.
La PAM en el Perú, según las ENDES 2018, ENDES 2019 y ENDES 2020, fue predominantemente femenina, de edades entre 60 a 74 años, poco instruida (sin educación y primaria incompleta), en su mayoría jefes de familia (sobFr . Luis F. Rojas-Cama epasa el 65%), que residían en áreas urbanas, en las ciudades grandes, que pertenecían al primer y segundo quintil, obtuvieron y se mantuvieron en los más altos porcentajes respecto a las otras categorías de las variables.
Al respecto, el INEI señaló que el 15% de la población de 60 y más años de edad no sabía leer ni escribir, siendo más elevado en las mujeres, más notorio en el área rural, donde el 37,8% de la población adulta mayor fue analfabeta, con una incidencia del analfabetismo de 58% en las adultas mayores, que equivale a más de tres veces de la tasa de analfabetismo de los hombres PAM 25.
Respecto a las variables investigadas, once de las doce variables mostraron una relación significativa con el SD. Destacando por la magnitud de la asociación la condición de ser mujer, tener una edad de 85 y más años de edad, bajo nivel educativo, vivir solos, ser pobres, residir en la sierra y selva, en las áreas rurales y no contar con seguro médico. La condición de mujer en el SD ha sido confirmada por otros estudios y revisiones que incluso emplearon diferentes instrumentos 6,9,18,19, todo lo cual se incrementa con el bajo nivel de educación 26. Algunos autores lo atribuyen a la existencia de elementos biológicos -como el propio ciclo de vida- o factores hormonales y psicosociales que son únicos de la mujer 27. Las mujeres tienden a admitir más fácilmente sentimientos de tristeza, inutilidad o culpa excesiva; en cambio, en los hombres la depresión se percibe de manera distinta y tienden a reconocer fatiga, irritabilidad, sueño alterado y pérdida de interés en las actividades que antes resultaban placenteras. Como consecuencia se encontró que las mujeres tuvieron más intentos de suicidio; sin embargo, fueron más los hombres que mueren por suicidio 27.
El estudio de La distribución geoespacial permitió identificar que la depresión en el territorio peruano es importante por las estadísticas de suicidios en Perú, que ubica al grupo de adultos mayores (edad > 59 años) con un 13,14% 28 y que las mayores tasas se identifican en los departamentos de Arequipa, Moquegua, Cusco, Junín y Tacna, regiones de la sierra y zona sur del país 28,29. Este conocimiento resulta relevante por la asociación demostrada entre depresión y el riesgo de suicidio 4, razón por la cual, la identificación de la depresión por regiones permitirá la formulación de políticas públicas en función de las regiones con las mayores altas tasas y la prevención de probables suicidios en dichas zonas.
Una de las limitaciones del estudio fue el análisis de datos secundarios, provenientes de una encuesta cuyo objetivo no fue específicamente estimar la prevalencia de síndrome depresivo y sus factores asociados, ni tampoco controló los probables factores confusores. Sin embargo, la amplia cobertura, el cuidadoso diseño de muestreo, la actualidad de la información de las ENDES 2018-2019-2020, y la validez y confiabilidad del cuestionario PHQ-9, permiten confiar su inferencia a nivel nacional. Es importante considerar que PHQ-9 es solo una herramienta de tamizaje utilizada para identificar los síntomas depresivos.
Concluimos que la prevalencia de SD en la PAM en las ENDES 2018, 2019 y 2020 se mantuvo por encima del 10%. El SD se asoció significativamente con la condición de ser mujer, tener una edad superior a los 75 años, bajo nivel de instrucción, el proceder de la sierra y selva, residir en el área rural, en el pueblo y el campo, y ser pobres. La distribución geoespacial permitió identificar que la PAM con SD se concentró más en los departamentos de Huancavelica, Puno, Ayacucho, Apurímac y por el norte, Ancash y Cajamarca, pertenecientes a la sierra y con pobreza. Es importante establecer políticas de apoyo y acompañamiento a la población adulta mayor orientado a mejorar su calidad de vida que permita una sobrevivencia rodeada de una familia, que aprecia al adulto mayor, su independencia y brinde protección a sus necesidades inherentes a la edad.