INTRODUCCIÓN
A fines de 2019, en la ciudad de Wuhan, provincia de Hubei, China, se identificó un brote de una enfermedad emergente causada por un nuevo coronavirus (SARSCoV-2), que provocaba un síndrome respiratorio agudo conocido como enfermedad por coronavirus 2019 (COVID-19). La trasmisión del virus se extendió rápidamente a diferentes países, lo que llevó a la Organización Mundial de la Salud (OMS) a declarar el brote como una pandemia el 11 de marzo de 2020 1. Luego de extenderse a nivel mundial y causar más de 763 millones de casos y casi 7 millones de muertes 2, la OMS el 5 de mayo de 2023 dio por finalizada la pandemia, considerando la drástica reducción de la morbilidad y mortalidad, advirtiendo que el virus llegó para quedarse, por lo cual todos los países deben integrar las actividades de prevención, vigilancia y respuesta a la COVID-19 como parte de los programas de salud regulares 3.
En Perú el primer caso confirmado de COVID-19 fue reportado a inicios de marzo del 2020, una semana después, el gobierno impuso medidas de protección personal, estricto confinamiento, se cerraron las instituciones educativas y se prohibieron los viajes. A pesar de las medidas implementadas, la trasmisión se extendió rápidamente a todo el país, sobrepasando la capacidad de los servicios de salud y causando altas tasa de mortalidad 4.
Algunas investigaciones durante la pandemia de la COVID-19 muestran el posible impacto de algunas variables sociodemográficas, personales, ocupacionales 5,6) y de la respuesta del Estado y los servicios de salud sobre la mortalidad por la COVID-19 en el Perú 7. Un estudio realizado durante la primera ola pandémica evidenció mayor mortalidad en adultos mayores, varones, en personas con comorbilidades y en residentes en la costa peruana 6,7. En estos estudios se reportó una mortalidad desproporcionada en los adultos mayores, particularmente entre los mayores de 70 años y en quienes presentaban comorbilidades. Desde el punto de vista ocupacional, también se observó alta mortalidad en trabajadores de salud 5-8.
La determinación del número de muertes ocasionadas por la pandemia de la COVID-19 es crucial para comprender la magnitud del impacto en la salud pública. El análisis de la mortalidad cuantifica la magnitud de la pandemia en diferentes poblaciones y lugares a lo largo tiempo, y son ampliamente usados como un indicador más confiable en relación con las tasas de casos notificados. Esta medición puede verse afectada por sesgos que se evidencian en mayor medida durante situaciones de pandemia como la ocurrida por la COVID-19 9.
En la búsqueda bibliográfica de estudios realizados en Perú se identificaron escasas publicaciones que hayan estimado la magnitud de la mortalidad por COVID-19 durante todo el periodo 2020-2023 y su asociación con indicadores socioeconómicos y demográficos. Existen algunas publicaciones que analizan estos aspectos sólo durante los primeros periodos de la pandemia 5-7,10,11. El presente artículo tuvo como objetivo analizar la magnitud de la mortalidad atribuida a la COVID-19 durante el período 2020-2023. Además, buscó explorar a nivel ecológico las características socioeconómicas y demográficas asociadas con dicha mortalidad. Este estudio pretende contribuir al entendimiento del impacto de la mortalidad por COVID-19 en el país, destacando los grupos poblacionales más afectados.
MÉTODOS
Diseño del estudio
Se diseñó un estudio descriptivo, trasversal, de tipo ecológico. Fueron analizados los datos de muertes causadas por la COVID-19 y los indicadores socioeconómicos y demográficos de acceso público, difundidas por diversas instituciones del país.
Unidad de análisis
La unidad primaria de análisis fue el país, la unidad secundaria de análisis fue el departamento y la unidad terciaria fue la provincia. Con fines de análisis, se consideró a la provincia Constitucional del Callao como un departamento.
Población de estudio y definición de caso
La población de estudio fueron todas las muertes por la COVID-19 reportados por el Centro Nacional de Epidemiologia, Prevención y Control de Enfermedades (CDC) en el periodo 2020-2023. Las definiciones de caso utilizadas para la clasificación de las muertes por esta enfermedad fueron establecidas oficialmente mediante la normatividad para su vigilancia epidemiológica del Perú, las cuales han tenido algunas variaciones durante el periodo de estudio, ampliando los criterios de definición de muerte 12.
Variables y fuente de datos
Las variables incluidas en el presente artículo son el año de defunción, el número de muertes, el sexo, el grupo etario por ciclos o etapas de vida según lo establecido por el Ministerio de Salud, la provincia de procedencia, la región natural, macrorregión y población. También, se incluyó el índice de desarrollo humano (IDH), las necesidades básicas insatisfechas (NBI) estratificadas en quintiles y la densidad poblacional. Las variables fueron analizadas a nivel departamental y provincial.
El IDH es una medida que integra la esperanza de vida, el nivel educativo y la media del producto interno bruto 13. Las NBI son calculadas por el Instituto Nacional de Estadística e Informática (INEI) considerando el porcentaje de población que habita en viviendas con características físicas inadecuadas, con hacinamiento, sin desagüe, con niños que no asisten a la escuela y con alta dependencia económica 14.
La base de muertes por la COVID-19 notificadas entre los años 2020-2023 fue obtenida de la plataforma nacional de datos abiertos del gobierno, que actualiza y publica periódicamente el Centro Nacional de Epidemiologia, Prevención y Control de Enfermedades del Ministerio de salud (CDC) del Perú 15. La base incluyó información de año y fecha de muerte, sexo, grupo de edad, distrito y provincia de procedencia. Los datos de población del periodo de estudio fueron obtenidos del archivo de población estimada por edades, según departamento y provincia, proporcionada al CDC por la Oficina General de Tecnologías de la información del Ministerio de Salud. La información de región natural y macrorregión se obtuvo de la plataforma nacional de datos abiertos del gobierno del Perú 16.
La información provincial del IDH del 2019, elaborada por el Programa de las Naciones Unidas para el Desarrollo (PNUD), fue obtenida de la página web del Instituto Peruano de Economía 17. La información de NBI fue obtenida de publicaciones del INEI, elaboradas a partir de los Censos Nacionales 2017 14. La densidad poblacional fue calculada a partir de datos de superficie territorial provincial 18.
Análisis de datos
Se realizó el análisis descriptivo mediante el recuento de muertes, porcentajes, tasa de mortalidad acumulada, la cual fue obtenida dividiendo el número de muertes en el periodo 2020-2023, entre la población. La tasa de mortalidad acumulada fue expresada por cada 1000 habitantes. Asimismo, se realizó una estandarización de tasas a nivel departamental mediante el método indirecto, a través del cálculo de la razón estandarizada de mortalidad (REM).
Se realizó análisis bivariado, mediante el cálculo de razón de tasas, considerando las variables muertes por COVID-19 y etapa de la COVID-19, año de muerte, olas de la COVID-19, sexo, ciclos de vida, región natural, macrorregión, IDH y NBI y densidad poblacional.
Los datos fueron organizados en una hoja de cálculo Excel, se utilizó el programa libre Epidat v3.1 para cálculos de la prueba de chi cuadrado y cálculo de intervalos de confianza al 95% de las razones de tasas de mortalidad acumulada. Se utilizó el programa QGIS v3.32.0, para la elaboración de mapa y hoja de cálculo Excel para gráficos.
RESULTADOS
En Perú, durante el periodo 2020-2023, se reportaron 220 628 muertes por la COVID-19, de las cuales, 219 374 (99,43%) ocurrieron durante el periodo de pandemia y 1254 (0,57%) en la pospandemia. La tasa bruta de mortalidad acumulada fue 6,76 muertes/1000 habitantes. Fueron siete los departamentos con las mayores tasas de mortalidad acumulada, superiores al valor nacional, de estos los que reportaron las mayores tasas fueron Callao, Ica y Lima con cifras de 9,70, 9,36 y 9,16 muertes/1000 habitantes, respectivamente. Las menores tasas correspondieron a Huancavelica, Amazonas y Cajamarca con tasa de 3,56, 3,30 y 3,19 muertes/1000 habitantes respectivamente (Tabla 1).
Tabla 1. Muertes y tasa de mortalidad bruta y estandarizada por COVID-19, según departamentos del Perú, 2020 - 2023.
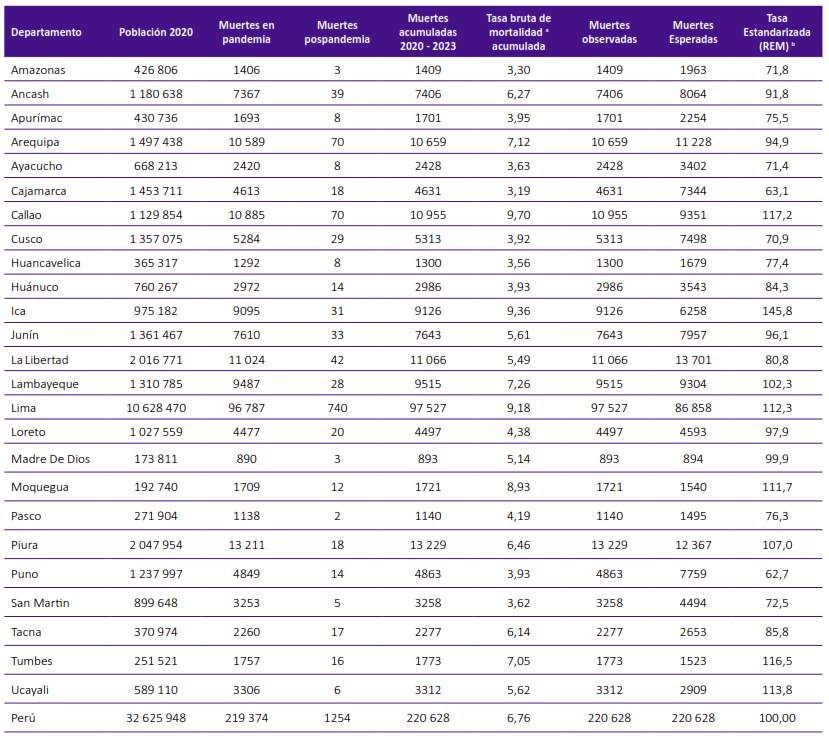
a Tasa bruta de mortalidad acumulada x 1000 habitantes
b Tasa estandarizada por método indirecto. REM: Razón Estandarizada de Mortalidad x 100
Cuando se estandarizó las tasas de mortalidad, fueron ocho los departamentos que tuvieron la REM por encima del valor nacional, las tasas más altas estuvieron en Ica, Callao y Tumbes con 145,83%, 117,16% y 116,45% de REM, respectivamente y la más baja correspondió a Puno con una REM de 62, 7%.
El diagnóstico de las muertes por la COVID-19 fue realizado por el CDC, en 127635 (57,73%) de casos se realizó considerando criterios clínicos, epidemiológicos y de laboratorio, seguidos por los certificados de defunción en 66162 (29,99%) casos (Figura 1).
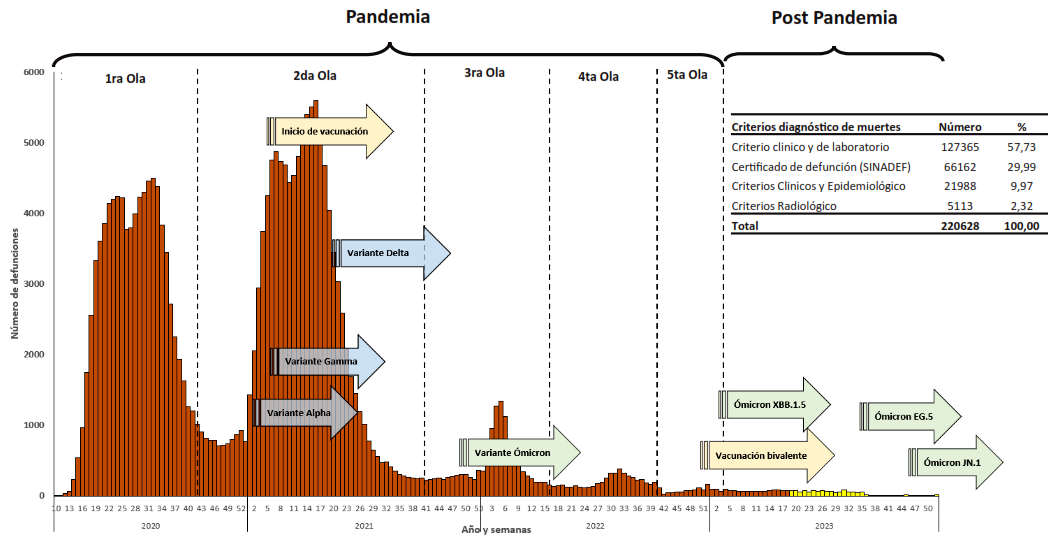
* SINADEF: Sistema Informático Nacional de Defunciones.
Figura 1. Curva de muertes por COVID-19, según semanas y años. Perú, 2020 - 2023.
La curva de muertes por la COVID-19 mostró que entre el 2020-2023 ocurrieron cinco olas, la de mayor mortalidad fue la segunda ola, seguida por la primera ola, ambas ocurrieron en los dos primeros años de la pandemia. La mayor tasa de mortalidad correspondió al 2021 (3,27 muertes/1000 habitantes) seguido por el 2020 (2,92 muertes/1000 habitantes) (Figura 1 y tabla 2).
Tabla 2. Características de las muertes y tasa de mortalidad acumulada por COVID-19 en el Perú, 2020 - 2023.
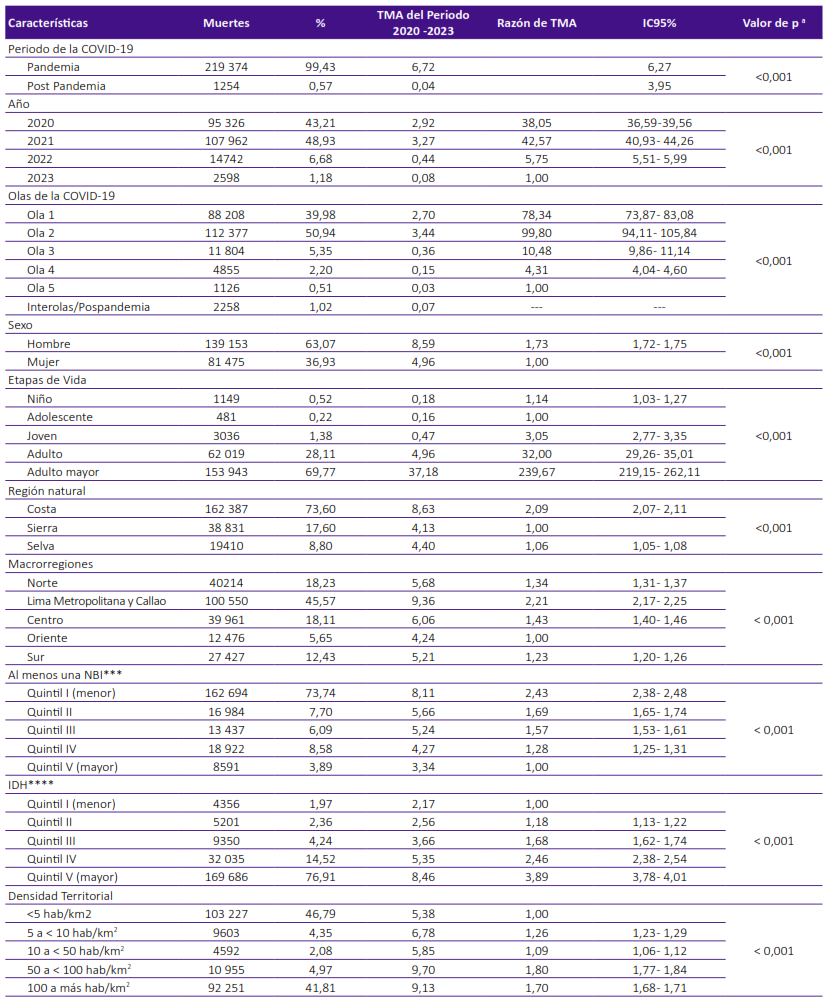
a Valor de p para chi cuadrado
TMA: Tasa de mortalidad acumulada x 1000 habitantes
NBI: Necesidades Básicas Insatisfechas
IDH: Índice de desarrollo humano
Durante el 2020 y 2021 en todas las provincias del país ocurrieron muertes, la mediana de las tasas bruta de mortalidad provincial anual fueron de 1,05 y 1,90 muertes/1000 habitantes, respectivamente. En el 2022, 194 (98,98%) provincias y en el 2023, 148 (75,51%) provincias, reportaron mortalidad. Durante el periodo 2020-2023, el análisis a nivel provincial mostró que el 50% de las provincias del país, tuvieron una tasa de mortalidad acumulada mayor a 3,73 muertes/1000 habitantes, con un rango que varió entre 1,24 a 12,03 muertes/1000 habitantes (Figura 2).
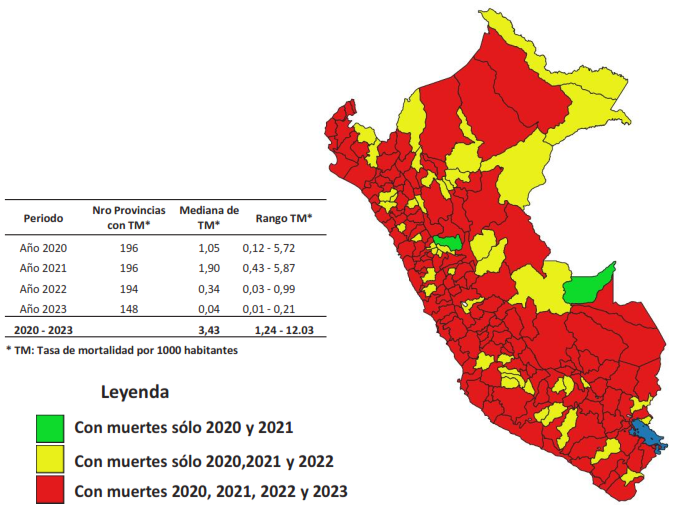
Figura 2. Mapa de estratificación provincial según ocurrencia de muertes por COVID-19 según años. Perú, 2020 - 2023.
Respecto al sexo, la mortalidad por la COVID-19 predominó en hombres, la razón de tasas hombre/mujer fue de 1,78. Los adultos mayores (69,77%) y adultos (28,11%) acumularon el 97,89% de las muertes y tuvieron las tasas más altas de mortalidad acumulada del periodo, con 37,18 y 4,96 muertes/1000 habitantes, respectivamente. Las menores tasas correspondieron a niños y adolescentes. La razón de tasas de mortalidad acumulada de adultos mayores sobre adolescentes fue de 239,67, y la razón adultos/jóvenes fue 32,0 (Tabla 2).
La mayor tasa de mortalidad acumulada ocurrió principalmente en provincias ubicadas en la costa, con una razón de tasas costa/sierra de 2,09. La macrorregión de Lima Metropolitana y Callao tuvo la más alta tasa con 9,36 muertes/1000 habitantes, y la de Oriente fue la menor con 4,24 muertes/1000 habitantes. La razón de tasas Lima Metropolitana y Callao sobre Oriente fue de 2,21 (Tabla 2).
Las provincias con mayores tasas de mortalidad acumulada corresponden a aquellas ubicadas en los dos quintiles con menor porcentaje de al menos una NBI (la razón quintil menor de al menos una NBI/quintil mayor de al menos una NBI fue 2,43). La razón del quintil de mayor IDH sobre el quintil de menor IDH fue 3,69. La razón de densidad poblacional provincial de 100 a más hab/km2 sobre <5 hab/km2 fue 1,70 (Tabla 2).
DISCUSIÓN
La presente investigación muestra que la mortalidad durante la pandemia y pos-pandemia por la COVID-19 tuvo un mayor impacto en algunos grupos poblacionales como en hombres y adultos mayores, con una mayor mortalidad en la segunda ola pandémica. La macrorregión de Lima Metropolitana y Callao reportó la más alta tasa de mortalidad acumulada; asimismo, las provincias con mayores tasas fueron las ubicadas en la costa, en los dos quintiles con al menos una NBI, en los dos quintiles de mayor IDH y en las de mayor densidad poblacional.
El Perú es el país que reportó la mayor tasa de mortalidad acumulada en el mundo durante la pandemia, en las Américas después de Perú, tuvieron las mayores tasas Estados Unidos, Chile y Brasil 19. Desde el inicio de la pandemia diferentes estudios reportaron altas tasas de mortalidad en Perú, con mayor impacto en algunas poblaciones como varones y adultos mayores 5-7. Este comportamiento se ha mantenido durante toda la pandemia y pospandemia.
Para el diagnóstico y clasificación de muerte por la COVID-19, en 5 a 6 de cada 10 casos se consideró los criterios clínicos, epidemiológicos y de laboratorio. En el resto de los casos, se emplearon otros criterios establecidos por la normativa vigente. Sin embargo, estos criterios podrían no reflejar necesariamente que la COVID-19 sea la causa básica de la muerte. A menudo, al analizar la mortalidad por la COVID-19, surgen controversias sobre los conceptos de muerte con COVID-19 y muerte debido a COVID-19, sin embargo, aunque en el determinismo de la muerte intervinieron otros factores (como comorbilidades), la infección por SARS-CoV-2 no puede excluirse de la cadena causal. Asimismo, es importante precisar que un factor definido como causa de un evento no necesariamente tiene que ser el único elemento causal. Finalmente, la COVID-19 estuvo relacionada a la muerte de un paciente, incluso si fue solo un factor contribuyente 20.
En los primeros años de la pandemia, las olas de COVID-19 tuvieron mayor magnitud en la mortalidad, similar comportamiento ha sido informado por Rodiah y col. en un estudio realizado en Alemania. Este estudio reportó que las tasas de trasmisión de la segunda ola fueron más altas en los diferentes grupos de edad, principalmente en adultos y adultos mayores 21. Este comportamiento podría explicarse por varias razones: el nuevo virus estaba en expansión en una población no expuesta previamente a la infección; la presencia de comorbilidades en la población afectada; la vacunación aún no había comenzado o recién se iniciaba; y los servicios de salud estaban en proceso de adaptación para enfrentar el gran impacto de la pandemia y la alta demanda de atención médica. En el tercer año, una proporción importante de la población general estaba en gran medida protegida de la enfermedad grave y de la muerte por la COVID-19 debido a la vacunación masiva y a la inmunidad frente a infecciones anteriores, esto explicaría la reducción de las muertes y la menor repercusión de las olas posteriores 22.
Durante la pandemia se identificó la aparición de múltiples variantes del virus, con cambios genéticos que afectaron su capacidad de trasmisión, la respuesta a las vacunas y la gravedad de la enfermedad. Destacan las variantes que causan preocupación (VOC) tales como: Alfa, Beta, Gamma, Delta y Ómicron, cada una con características específicas y preocupaciones particulares 23,24. La variabilidad genómica y molecular del SARS-CoV-2 es crucial para comprender los aspectos etiológicos y patológicos del virus. A medida que el virus se expandió, acumuló mutaciones significativas. Comprender estas variaciones fue fundamental para desarrollar estrategias antivirales efectivas y diseñadas específicamente para controlar la trasmisión 25.
De manera similar a lo reportado por Shakor y col. 26, en nuestro país la mortalidad fue mayor entre los varones y podía explicarse por la gravedad de las comorbilidades que son mayores entre estos, además, la presencia del cromosoma X y de hormonas sexuales en las inmunidades innata y adaptativa puede tener una función protectora para las mujeres contra la infección viral. Un nivel elevado de enzima convertidora de angiotensina 2 (ACE2) en los varones podría incrementar su riesgo de contraer COVID-19, dado que el SARS-CoV-2 ingresa a las células respiratorias a través de los receptores ACE2. Estas razones podrían tener un efecto de tasa de mortalidad más alta en los hombres.
La edad también es un factor que afecta la progresión de la enfermedad y riesgo de mortalidad entre los infectados. La tasa de mortalidad para los adultos mayores fue 5,1 veces mayor que la de los adultos 27,28, en nuestro estudio esta relación fue de 7,5. El envejecimiento generalmente está asociado con una alta prevalencia de comorbilidades y una disminución de la capacidad de reserva de órganos vitales, lo que puede conducir a un aumento de la fragilidad. Además, un sistema inmunológico envejecido y una mayor carga viral de SARS-CoV-2 en personas de edad avanzada predispondría a mayor riesgo de mortalidad 29.
Las mayores tasas de mortalidad ocurrieron en provincias ubicadas en la región de la costa y en macrorregiones de mayor densidad poblacional como Lima Metropolitana, aunque existe resultados contradictorios del impacto de la densidad poblacional en la COVID-19 30. Ciupa y col. reportaron que una mayor densidad poblacional ocasiona un aumento en los casos y muertes 31; asimismo, Bhadra y col. reportaron en la India una correlación positiva entre la infección por COVID-19 y la mortalidad relacionada con la densidad poblacional 32.
Respecto a los indicadores de pobreza e IDH existe controversia respecto a su relación con las tasas de mortalidad acumulada, sin embargo, en el presente estudio encontramos las mayores tasas en las provincias de los quintiles de menor NBI y mayor IDH. Este hallazgo es similar a lo reportado por Mirahmadizadeh y col. 33 en un estudio ecológico a nivel global, que encontró que cuanto mayor es el IDH, mayor la tasa de mortalidad acumulada. De igual manera Shahbazi y col. 34 en un estudio ecológico reportaron que el aumento del IDH, aumentan tanto las tasas de incidencia como de mortalidad de la COVID-19.
Los resultados descritos podrían deberse a una mejor infraestructura, acceso a servicios de salud, mejor acceso a pruebas diagnósticas y detección temprana casos. El acceso deficiente al diagnóstico disminuye el reporte de infecciones en territorios con un IDH bajo. Las diferencias en las cifras de mortalidad pueden deberse a diferencias en la cantidad de personas evaluadas con más pruebas de laboratorio, se identificaron más personas infectadas por el SARS-CoV-2, se diagnosticaron más casos fallecidos por esta enfermedad, esto podría aumentar la tasa de mortalidad, es decir, la mortalidad puede aumentar a medida que las personas afectadas acceden a los servicios de salud y son diagnosticados y notificados. Asimismo, los sistemas de vigilancia de enfermedades serían de menor calidad, en áreas con menor desarrollo lo que da lugar a una subnotificación de casos y muertes.
Los resultados del análisis podrían ser afectados por diversas limitaciones derivadas del uso de datos de fuente secundaria, ya que podrían no recoger toda la información. A pesar de ello, son la mayor fuente de información disponible y los resultados nos han permitido una adecuada caracterización del COVID-19, con patrones distributivos de la mortalidad concordante con diferentes estudios realizados en diversas partes del mundo.
Dentro de las limitaciones se tiene que la investigación fue realizada utilizando fuentes secundarias, por lo que estas, podrían haber presentado algún grado de subregistro 35,36. Sin embargo, el hecho de que Perú haya implementado una metodología para la clasificación de las muertes por COVID-19 especialmente diseñada para captar muertes que no tenían confirmación con pruebas de laboratorio (criterios radiológico, clínico y certificado de defunción) reduce esta posibilidad 37. Asimismo, el hecho de que la base de datos de las muertes se haya construido a con dos fuentes como la vigilancia epidemiológica de la COVID-19 y el sistema informático nacional de defunciones (SINADEF), también contribuyó con la reducción del subregistro, similar al de un sistema de captura y recaptura.
Otra limitación del uso de fuentes secundarias es la existencia de inconsistencias, particularmente cuando se usan varias bases de datos generadas por distintas instituciones; sin embargo, esta limitación fue superada mediante la realización de control de calidad tanto a nivel individual como en la base consolidada. Por otro lado, al tratarse este de un estudio ecológico con diferentes unidades de análisis (país, departamento, provincia), las conclusiones no deben ser llevadas al plano individual (falacia ecológica) 38. Por esta razón, los resultados obtenidos deben ser interpretados con precaución y en el marco de las unidades de análisis establecidas.
En conclusión, la COVID-19 causó gran impacto en la sociedad, la mortalidad es una de sus peores consecuencias en el país, principalmente en poblaciones como varones, adultos mayores, que viven principalmente en zonas de la ciudades más densamente pobladas con mayor impacto en la región costa y con mejores indicadores socioeconómicos. Si bien la pandemia ha finalizado, el agente etiológico seguirá circulando como un agente infeccioso estacional, causando morbilidad y mortalidad en la población.















