INTRODUCCIÓN
La microcirugía endoscópica transanal (TEM), introducida en 1983 por el Dr. Gerhard Buess 1,2, permite realizar resecciones locales de alta calidad con menores tasas de recurrencia que la escisión transanal convencional 3. Sin embargo, su implementación requiere de una curva de aprendizaje prolongada y un equipo de alto costo 4, estas barreras han limitado su uso generalizado.
En este contexto, la cirugía transanal mínimamente invasiva (TAMIS) fue presentada por primera vez en 2009. Esta técnica utiliza plataformas de puerto único flexibles y desechables colocadas por vía transanal e instrumental de cirugía laparoscópica 5. TAMIS ha demostrado ser equivalente a TEM, con bajas tasas de muestras fragmentadas (4%), márgenes positivos (7%) y recurrencia local (7%) 6. No obstante, presenta algunos beneficios que incluyen un menor costo de implementación, una instalación del instrumental más sencilla y una curva de aprendizaje más corta debido al uso de instrumentos laparoscópicos familiares 7.
Las indicaciones para TAMIS son las lesiones benignas (pólipos), biopsia escisión de lesiones con potencial maligno incierto, tumores neuroendocrinos y del estroma gastrointestinal. En una enfermedad maligna son candidatos para resección tumores con estadio T1N0, con características favorables del tumor ―es decir, sin invasión linfovascular o mala diferenciación―, pacientes con riesgo médico inaceptable para una resección radical o por preferencia del paciente 8.
Se pueden resecar lesiones localizadas en la línea dentada, así como lesiones que presentan límite superior de 15 cm, 12 cm y 10 cm en zona posterior, lateral y anterior, respectivamente. La escisión de espesor total, más allá de estas medidas, corre el riesgo de entrar en la cavidad peritoneal y va a depender de la experiencia del cirujano y la variación anatómica 9.
El objetivo de este trabajo fue describir los resultados de la experiencia de la cirugía transanal mínimamente invasiva para la escisión local de tumores de recto en el servicio de coloproctología del Hospital Nacional Guillermo Almenara, Lima, Perú.
MÉTODOS
Diseño y ámbito de estudio
Se realizó un estudio descriptivo de serie de casos. El estudio fue realizado en el servicio de coloproctología del Hospital Nacional Guillermo Almenara Irigoyen, Lima, Perú. El periodo de estudio fue del 1 de junio del 2019 al 31 de diciembre del 2023.
Casos descritos
La presente serie incluyó a todos los pacientes de ambos sexos, operados mediante cirugía transanal mínimamente invasiva (TAMIS) con diagnóstico de tumores de recto benignos o cáncer de recto temprano (T1N0M0).
Descripción del procedimiento quirúrgico (TAMIS)
La ubicación, posición y tamaño del tumor se determinó mediante examen digital y colonoscopía distal flexible; la resonancia magnética fue el estudio de imagen de elección. El día previo a la cirugía se indicó preparación intestinal mecánica anterógrada (4 sobres de polietilenglicol).
A todos los pacientes se les administró anestesia general balanceada. Se colocó al paciente en posición de litotomía. Se utilizó profilaxis antibiótica por vía parenteral a base de amikacina 1 g y metronidazol 500 mg endovenoso dentro de los 60 minutos previos al inicio de la cirugía.
Después de la colocación de la plataforma transanal (MR. GelPoint path), se estableció el neumorrecto insuflando CO2 con una presión entre 12 a 15 mmHg. Se utilizó una óptica de 30° de 5 o 10 mm e instrumentos laparoscópicos estándar para realizar la escisión. La resección de espesor completo se realizó en todas las lesiones malignas; asimismo, la parcial se realizó a discreción del cirujano en lesiones de apariencia benigna según su resultado de biopsia y aspecto endoscópico (Figura 1). Luego, se cerraron los defectos de la pared rectal en todos los casos, con material de sutura reabsorbible (ácido poliglicólico o polidioxanona).
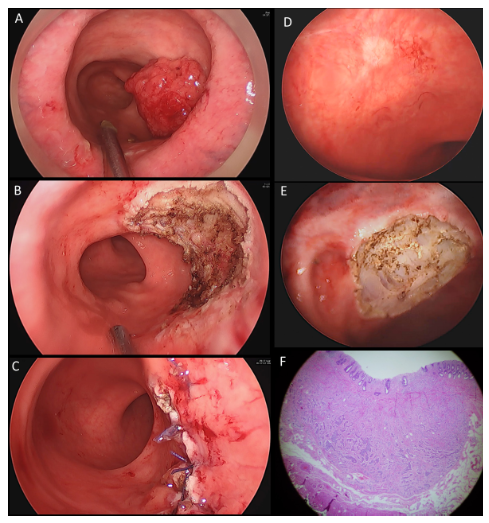
Figura 1. (A) Visión del pólipo rectal por TAMIS. (B) Defecto en la pared rectal después de la escisión de espesor completo. (C) Zona de escisión cerrada. (D) Tumor neuroendocrino en pared rectal visto por TAMIS. (E) Visión de la pared rectal antes del cierre del defecto. (F) Mucosa y submucosa con ulceración central, nivel de infiltración sm2, borde de sección con artefacto por cauterio, tinción con hematoxilina eosina.
El seguimiento de pacientes con lesiones malignas se realizó cada 3 a 6 meses mediante examen físico, sigmoidoscopía a los 6 meses, seguido de colonoscopía completa al año; y evaluación del nivel de CEA y resonancia magnética protocolo recto de manera anual. Las lesiones benignas fueron seguidas con colonoscopía tras un año de la resección.
Recogida de datos
Se utilizó como fuentes de información la base de datos de pacientes operados en el servicio y sus historias clínicas. Las variables descritas fueron: edad, sexo, comorbilidades, antígeno carcinoembrionario (CEA), hemoglobina, albúmina, localización del tumor, distancia del borde inferior del tumor al margen anal, tamaño de la lesión (diámetro máximo), biopsia preoperatoria, tiempo quirúrgico, patología final, grado de diferenciación, invasión linfovascular, e invasión perineural.
Los bordes de sección microscópicos fueron positivos si se encontraron células malignas o displásicas a una distancia menor o igual a 1 mm. La fragmentación de la muestra se utilizó en lesiones endoluminales grandes, consistió en la sección de la parte superficial para obtener una mayor visión de la base. Se registró también la estancia posterior a la cirugía, las complicaciones, la recurrencia local, el tratamiento adyuvante y la mortalidad.
Análisis de datos
Se ingresó la información a una base de datos creada en Excel versión 2019. El procesamiento de datos se realizó en el programa SPSS versión 29. El análisis descriptivo de las variables cuantitativas se realizó haciendo uso de la media, rango y desviación estándar (DE). Se utilizó frecuencias absolutas y relativas en variables cualitativas.
RESULTADOS
Dieciseis pacientes fueron sometidos a TAMIS. El 62,5% fueron varones, la edad promedio fue 57 años (DE = 18,9). Los varones tuvieron una edad promedio menor en relación con las mujeres (55,2 vs 61,2 años, respectivamente). El grado del estado físico, según la escala de la Sociedad Americana de Anestesiología (American Society of Anesthesiologists, ASA), más frecuente fue II (50%); y el nivel promedio de antígeno carcinoembrionario fue 2,2 ng (DE = 1,2) (Tabla 1).
Tabla 1. Características demográficas y clínicas de 16 pacientes sometidos a TAMIS.
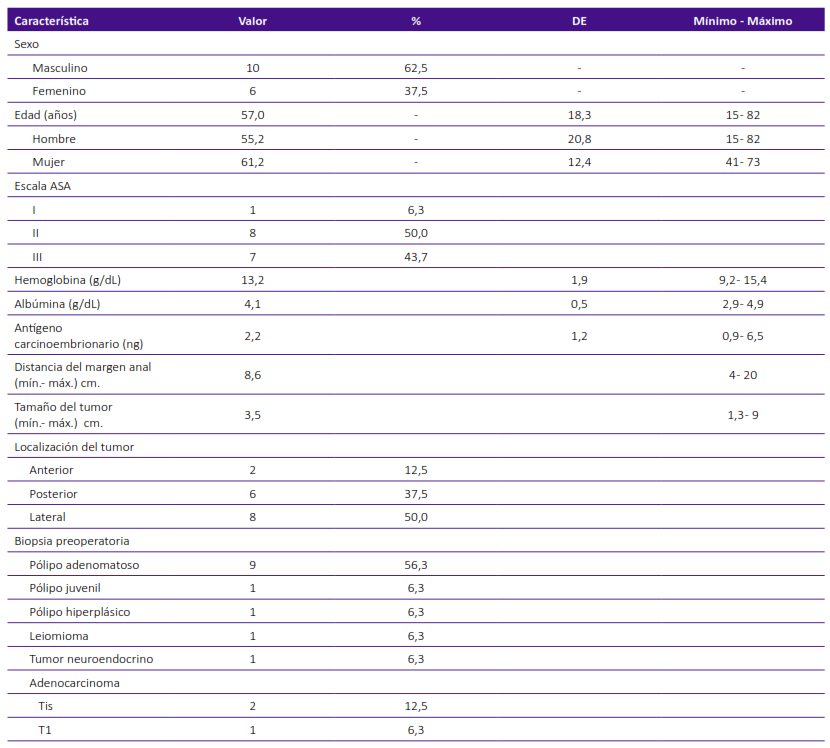
DE: desviación estándar; ASA: Sociedad Americana de Anestesiología; Tis: tumor in situ, carcinoma con afectación de la lámina propia sin extensión a la muscularis mucosae; T1: el tumor invade la submucosa sin llegar a comprometer la muscular propia.
Asimismo, se realizó el estudio de imágenes por resonancia magnética de pelvis, según protocolo de recto y colonoscopía completa en todos los casos. Se identificaron lesiones sincrónicas en 6 pacientes (37,5%), dentro de este grupo 3 casos presentaron adenomas siendo la lesión sincrónica más frecuente (18,8%). Cabe resaltar la presencia de dos casos de cáncer (colon ascendente y tumor rectal), a quienes se les realizó colectomía derecha y TAMIS.
El nivel promedio de hemoglobina sérica fue 13,2 g/dL (DE = 1,9). Solo 2 pacientes presentaron anemia moderada (Hg de 9,2 y 9,7 g/dL). El nivel promedio de albúmina sérica fue 4,1 g/dL (DE = 0,5) y 2 pacientes presentaron hipoalbuminemia 2,9 y 3,2 g/dL.
El tamaño promedio de los tumores rectales resecados fue de 3,5 cm (DE = 1,9). La distancia promedio del margen anal al borde inferior del tumor fue de 8,6 cm (DE = 3,8); la lesión más alejada de dicho margen se localizó a 20 cm, el cual fue un pólipo pediculado con cáncer in situ de 3 cm. Este se resecó mediante un clip de ligadura de polímero y sellador de vasos (Tabla 1).
14 tumores estuvieron localizados en la cara lateral y posterior del recto. Las lesiones más frecuentes, según la biopsia preoperatoria, fueron 9 pólipos adenomatosos (56,3%) y 3 pólipos con adenocarcinoma (18,8%). Las lesiones descritas fueron bien diferenciadas sin evidencia de compromiso de ganglios linfáticos (LN) conforme el estudio de resonancia magnética. Se debe resaltar que el plan de tratamiento quirúrgico estuvo avalado por junta médica multidisciplinaria.
Los adenomas de mayor tamaño estuvieron exentos de transformación maligna. Seis lesiones fueron informadas como adenocarcinoma (2 lesiones con diámetro ≤ 3 cm y 4 lesiones con diámetro entre 3,1 a 5 cm). Hubo un caso con muestras fragmentadas, la lesión fue un adenoma que tenía un diámetro máximo de 9 cm. Se realizó escisión de pared completa en 13 pacientes (81,3%). En todos los casos, se realizó el cierre de la brecha quirúrgica. Los bordes de sección fueron negativos a neoplasia en todos los casos (Tabla 2).
Tabla 2. Características quirúrgicas en relación al tamaño del tumor de 16 pacientes sometidos a TAMIS.
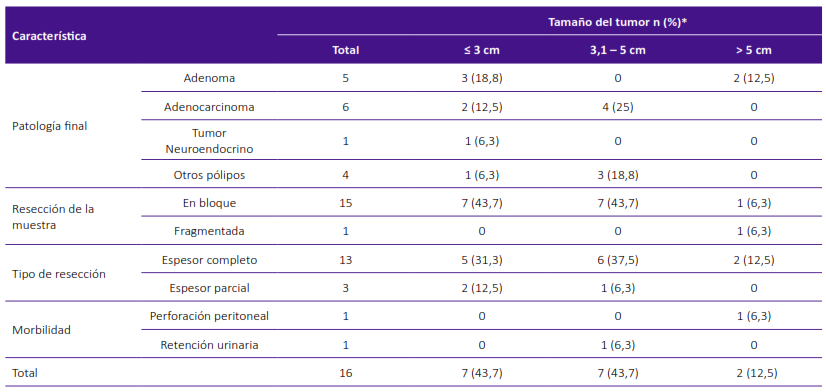
* El denominador para el cálculo de los porcentajes fue 16, que corresponde al número total de pacientes.
El tiempo operatorio promedio fue 169,4 min (DE = 70,5); el más prolongado fue de 320 minutos, en un paciente a quien se le realizó colectomía derecha laparoscópica y TAMIS. El sangrado operatorio promedio fue 96,3 mL (DE = 72), el rango fue de 30 mL a 300 mL. La estancia postoperatoria promedio fue 4,4 días (DE = 2,8). Un paciente permaneció 11 días porque el procedimiento de TAMIS fue parte de una cirugía colorrectal de mayor complejidad.
La frecuencia de complicaciones fue 12,5%. Un caso cursó con retención urinaria de forma transitoria; otro caso, con una perforación peritoneal cuando se intentaba resecar una lesión de 7 cm de diámetro. El paciente requirió conversión a cirugía abdominal abierta. No hubo readmisiones posteriores al alta, ni mortalidad.
En 7 casos (43,8%) no hubo concordancia entre la biopsia preoperatoria y la patología final. En 3 pacientes con pólipos adenomatosos, entre 4 y 4,5 cm de diámetro, se encontró cáncer in situ en la patología final. El tipo histológico más frecuente, en relación con la anatomía patológica, fue adenocarcinoma en 6 pacientes (37,5%), 4 de ellos presentaron cáncer in situ; y, 2 casos, tumores que fueron T1 (1 caso sm1 bien diferenciado y el otro sm2 moderadamente diferenciado) (Tabla 3). Ninguno presentó invasión linfovascular o invasión perineural. Asimismo, en un paciente se realizó resección de dos tumores neuroendocrinos bien diferenciados de bajo grado (Figura 1).
Tabla 3. Características individuales de 16 pacientes sometidos a TAMIS.
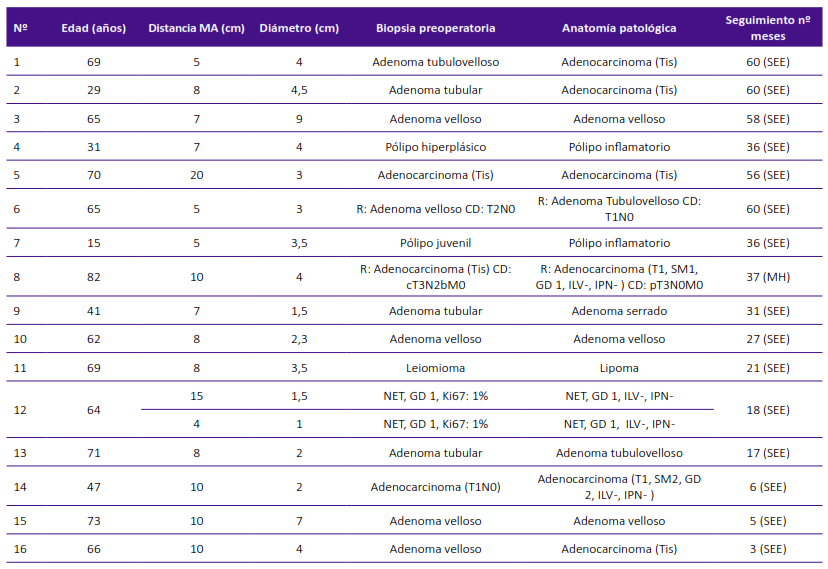
Tis: tumor in situ; SM: submucosa; R: recto; CD: colon derecho; GD: grado de diferenciación; ILV: invasión linfovascular; IPN: invasión perineural; c: clínico; p: patológico; NET: tumor neuroendocrino; SEE: sin evidencia de enfermedad; MH: metástasis hepática.
La media de seguimiento fue de 33,2 meses (DE = 20). El menor tiempo fue de 3 meses; y, el más prolongado de 60 meses. Durante este periodo, no se presentó casos con recurrencia local ni mortalidad; sin embargo, un paciente, que fue operado en un solo tiempo de cáncer de colon derecho EC IIA (pT3N0) y TAMIS de cáncer rectal EC I (T1 sm1, N0), desarrolló metástasis hepática 24 meses después de la cirugía sin evidencia de recurrencia en el recto. Dicho paciente se encuentra en quimioterapia en la actualidad.
DISCUSIÓN
La seguridad y viabilidad del uso de TAMIS ha sido evidenciada por múltiples estudios 10,11,12. Su desarrollo adquirió rápidamente popularidad debido a la utilización de instrumentos laparoscópicos estándares en todo el mundo y la extrapolación de habilidades derivadas de la cirugía laparoscópica 13. TAMIS ha permitido ampliar la perspectiva de la cirugía transanal, desarrollando procedimientos nuevos como la escisión total de mesorrecto transanal y TAMIS robótico 14,15.
En una revisión sistemática, donde se evaluaron 390 resecciones por TAMIS, se reportó que la media del tamaño de las lesiones resecadas fue de 3,1 cm (0,8 - 4,75 cm) y la distancia media de la lesión al margen anal fue de 7,6 cm (3 - 15 cm) 16. En este caso, los resultados en relación con el tamaño y distancia del margen anal fueron similares 3,5 cm (1,3 - 9 cm) y 8,6 cm (4 - 20 cm), respectivamente.
La Red Nacional Integral del Cáncer de los Estados Unidos (National Comprehensive Cancer Network, NCCN) recomienda que el tamaño máximo de una lesión maligna para ser resecada por vía transanal debe ser 3 cm de diámetro 17. Sin embargo, en diversos reportes se han resecado lesiones no malignas de mayor tamaño. Por ejemplo, Serra-Aracil et al.18 en una serie de 198 pacientes con adenomas ≥ 5 cm, encontraron que la resección de estas lesiones estuvo asociada a una menor frecuencia de resección en bloque y fracaso para el cierre completo del defecto, y con mayor frecuencia de perforación peritoneal y estenosis de la luz rectal. Sin embargo, no encontraron asociación significativa entre el tamaño de la lesión y la presencia de cáncer. En esta serie, las lesiones > 5 cm no presentaron transformación maligna en la patología final. Cabe precisar que este resultado se considera una particularidad.
La presencia de adenomas asociados a cáncer es una constante reportada en varios estudios. Lee et al19, en una serie de 200 casos, reportaron que, en un 18%, las lesiones inicialmente benignas tenían focos de adenocarcinoma (8,5% Tis, 8,5% T1 y 1% T2) en la patología final. En el presente estudio, este suceso aconteció en el 25% de casos (todos Tis). Este comportamiento se debe a que los adenomas son la principal lesión precursora de cáncer colorrectal.
Los pacientes con patología final de adenocarcinoma no requirieron cirugía o tratamiento adicional tras no presentar características de alto riesgo (márgenes positivos, invasión linfovascular, mala diferenciación o invasión del tercio inferior de la submucosa, nivel sm3) 17. Por un lado, Caycedo-Marulanda et al. (20 en su serie de 50 pacientes, encontraron 17 (34%) con adenocarcinoma en la patología final. Al respecto, solo a 5 se les realizó una cirugía mayor adicional por tratarse de tumores T2. Por otro lado, Serra-Aracil et al.21 en una serie de 277 pacientes encontraron adenocarcinoma en 87 casos (31,4%), de los cuales 35 fueron pTis, 27 pT1, 16 pT2 y 9 pT3. De este grupo, los pacientes con pT2 y pT3, 25 (28,7%) requirieron cirugía abdominal mayor.
Kim et al. (22 en una revisión sistemática, analizaron 1241 procedimientos de TAMIS e identificaron alrededor de 700 casos de pólipos adenomatosos y 500 de adenocarcinoma rectales. En estos procedimientos el porcentaje de márgenes positivos fue de 8.6% (8,1% y 9,7% para lesiones malignas y benignas respectivamente) y la frecuencia de fragmentación de la muestra fue de 5,3%. En nuestra serie, las lesiones resecadas no presentaron márgenes positivos y el porcentaje de muestra fragmentada fue de 6,3%. Existe evidencia de una relación directa entre los márgenes positivos, resección por fragmentos y el tamaño de la muestra. Por ejemplo, Sumrien et al.23 identificaron que el tamaño promedio del tumor con margen de resección positivo fue de 57 mm (40 - 93 mm). Al respecto, Serra-Aracil et al.18 reportó una frecuencia promedio de 8,1% de muestras fragmentadas y 10% de márgenes positivos. En una revisión sistemática sobre TAMIS robótico, se evaluaron los márgenes de resección positivos y muestras fragmentadas en 322 pacientes y se encontró 3,7% y 0,9%, respectivamente. Estos resultados son inferiores a los de TAMIS por vía laparoscópica 24.
En el presente estudio, no se encontró recurrencia local durante un seguimiento que en promedio duró 33,2 meses. Esto se diferencia de Kim et al.22 que reportó una recurrencia en 54 de 746 casos (7,2%), con una media de seguimiento hasta la recurrencia de 14,3 meses (mínimo 2,1 - máximo 40 meses). Los tratamientos, en casos de recurrencia de lesiones benignas, comprendieron en repetir TAMIS, resección colonoscópica o seguimiento estricto; mientras que para lesiones malignas consistió en repetir TAMIS, cirugía radical de rescate, radioterapia adyuvante o quimioterapia 23.
La frecuencia de complicaciones en esta serie fue 12,5%. Este valor está dentro del rango reportado que va del 11% 19 hasta 18% 22, y para TAMIS robótico alrededor del 10% 24. Las complicaciones frecuentemente reportadas son el sangrado rectal, la perforación del peritoneo y la retención urinaria.
Cabe mencionar que el presente estudio presenta varias limitaciones, entre ellas, su carácter retrospectivo, el número limitado de pacientes, el corto tiempo de observación, y la falta de evaluación sobre los resultados funcionales.
En conclusión, TAMIS es un procedimiento seguro, factible y con baja morbilidad para la resección de neoplasias benignas y en casos seleccionados de cáncer de recto en estadio temprano.















