INTRODUCCIÓN
La malaria es una enfermedad metaxénica trasmitida al ser humano a través de la picadura de mosquitos del género Anopheles spp., y cuyo agente causal son parásitos del género Plasmodium spp.1,2. El zancudo infectado, al picar a una persona sana, introduce los parásitos en la sangre, quienes destruyen los hematíes y liberan los merozoitos. De los cinco tipos de Plasmodium spp. que afectan a los humanos, en Perú tenemos a las especies Plasmodium vivax y Plasmodium falciparum como las más prevalentes 3. En general, P. vivax predomina y es responsable de infecciones crónicas debido a su capacidad de formar hipnozoítos, que permanecen latentes en el hígado y causan recaídas. Por otro lado, aunque P. falciparum es menos común, es el principal causante de los casos graves de malaria 4.
A nivel mundial, la malaria persiste como un problema de salud pública, especialmente en regiones tropicales y subtropicales. Según datos de la Organización Mundial de la Salud (OMS), en 2019 se reportaron 229 millones de casos a nivel global, África es la región más afectada, concentrando el 94% de los casos 5. En América del Sur, Perú es de los países con mayor carga de malaria, con variaciones temporales de la incidencia debido a factores ambientales, sociales y de acceso a los servicios de salud 6. A nivel nacional, se reportaron 22 617 casos de malaria en el 2023 3.
En Perú, la trasmisión de la malaria se concentra principalmente en las regiones amazónicas, donde el Anopheles darlingi es el principal vector. Las características geográficas de estas zonas, junto con factores demográficos y climáticos, favorecen la propagación de la enfermedad 2,7. Su incidencia ha tenido fluctuaciones a lo largo de las últimas dos décadas, influenciadas por intervenciones de salud pública como el uso de mosquiteros con insecticida, fumigación residual en interiores, diagnóstico mediante pruebas rápidas y tratamiento combinado de antipalúdicos. Factores externos, como la pandemia de COVID-19 y la deforestación, también han ejercido influencia 7-9.
El monitoreo de las enfermedades metaxénicas endémicas en el Perú es de suma importancia para el control epidemiológico y la gestión de las medidas de salud pública. Además, la geografía y demografía nacional configuran un nicho ecológico óptimo para la expansión de la malaria. También es importante conocer la especie del Plasmodium spp. para dirigir el tratamiento, debido a las diferencias en el perfil de resistencia a los medicamentos antipalúdicos. Además, el cambio climático viene provocando cambios en la distribución de malaria. Por estas razones, se deben mapear las zonas de mayor incidencia para poder efectuar correctamente las campañas de prevención, concientización y manejo de la malaria 10.
Este estudio tiene como objetivo analizar la evolución de los casos de malaria en Perú entre los años 2000 y 2022, para ello, estimamos la incidencia acumulada y describimos las características demográficas de la población afectada. Los resultados contribuirán a una mejor comprensión de la epidemiología de la malaria en el país, facilitando el diseño de intervenciones de control y prevención más efectivas, adaptadas a las particularidades de las distintas regiones y poblaciones.
MÉTODOS
El presente estudio tiene un diseño descriptivo de fuente secundaria. Analizamos los datos de los casos individuales de malaria provenientes del territorio peruano. Se usó una base de datos llamada «Vigilancia epidemiológica de Malaria» (https://www.datosabiertos.gob.pe/dataset/vigilanciaepidemiol%C3%B3gica-de-malaria).
Esta base de datos es gestionada y administrada por el Centro Nacional de Epidemiología, Prevención y Control de Enfermedades (CDC Perú). Los datos provienen de la Red Nacional de Epidemiología (RENACE), que está conformada por 10 034 establecimientos de salud del Ministerio de Salud (MINSA), EsSalud y otros sectores, en los diferentes niveles de las Direcciones Regionales de Salud del Perú. La información de la base de datos es actualizada cada semana o mes, dicha actualización fue realizada por la RENACE durante el periodo de estudio.
Excluimos del análisis a aquellos departamentos que no registraron casos en la base de datos, por lo tanto, los departamentos de Ica, Moquegua y Tacna no fueron considerados en el análisis del estudio 11.
El periodo analizado comprende los años 2000 al 2022, debido a que este intervalo de tiempo permitió observar tendencias temporales y variaciones estacionales en la incidencia de malaria, particularmente aquellas influenciadas por el cambio climático 12. Además, este periodo incluyó la pandemia de COVID-19 que alteró significativamente el acceso a los servicios de salud, las medidas de control vectorial y el registro de casos 8,13.
Sujetos
La población de estudio fueron los 604 966 casos de personas diagnosticadas con malaria en Perú entre los años 2000 y 2022 notificados por el sistema de vigilancia en salud pública del Perú. Incluimos casos confirmados, definidos según el CIE-10, y consideramos sus respectivas especies: B50 (P. falciparum), B51 (P. vivax) y B53 (P. malariae). Además, registramos el departamento, la edad al momento del diagnóstico, el sexo, el año y semana epidemiológica. También obtuvimos el número de casos anuales y la población estimada anual. No aplicamos criterios de exclusión. Utilizamos a toda la población del estudio definida por el marco muestral, y no aplicamos estrategias de selección muestral.
Procedimientos
Para descargar la fuente primaria, ingresamos a la página web «Plataforma Nacional de Datos Abiertos». Se buscó la base de datos «Vigilancia Epidemiológica de Malaria». Dicha base pasó por un proceso de limpieza que consistió en la eliminación de aquellas variables que no entraron al estudio; en estandarizar la variable edad en años, dividiendo a la edad en meses entre 12 y la edad en días, entre 365; y, en eliminar los datos incongruentes o extremos. No se eliminaron observaciones por datos faltantes, ni se emplearon procedimientos de imputación de datos.
Para estimar la incidencia acumulada (IA), usamos como numerador el promedio del número de casos de malaria por año y departamento en los subperiodos 2000-2005, 2006-2011, 2012-2017 y 2018-2022. El denominador es la población expuesta, la cual se calculó a partir del promedio de la población estimada por departamento para los años comprendidos en los subperiodos de estudio. Las estimaciones anuales de población por departamentos se obtuvieron del documento titulado «Perú: Estimaciones y Proyecciones de Población Departamental por Años Calendario y Edad Simple 1995-2030», publicado por el Instituto Nacional de Estadística e Informática (INEI) 14.
Análisis de datos
La base de datos «Vigilancia epidemiológica de Malaria» contiene 14 variables. Cada fila representó un caso, mientras que las columnas fueron las variables. Se usó Excel para el trabajo de la base de datos.
Para el análisis, estimamos la IA por departamento en los diferentes subperiodos del estudio. La IA la determinamos dividiendo el promedio del número de casos de malaria registrados entre el promedio de la población total en riesgo en los diferentes subperiodos de estudio. En este análisis, se consideró en riesgo de contraer la enfermedad a la población general estimada por departamento para cada año, según las proyecciones demográficas proporcionadas por el INEI 14.
Para el análisis descriptivo, se describió la variable edad al momento del diagnóstico con medianas, y su respectivo rango intercuartil (RIC), ya que no presentó una distribución normal. Mientras que las variables de departamento, sexo y diagnóstico fueron resumidas en frecuencias absolutas y relativas (porcentajes).
Aspectos éticos
El presente estudio no involucró ningún tipo de experimentación o intervención en seres humanos, ya que es un estudio de fuente secundaria. La base de datos se encuentra anonimizada, por lo que no incluye información personal o sensible que potencialmente pueda perjudicar a los pacientes involucrados. El protocolo de este estudio fue aprobado por el comité de ética en investigación de la Universidad de Piura.
RESULTADOS
La fuente de información contó con 604 968 observaciones, luego de aplicar los criterios de selección, el número de observaciones se mantuvo. La variable de departamento presentó 866 datos perdidos y la variable edad en años tuvo 41 datos perdidos. Las variables sexo, diagnóstico, año y semana epidemiológica no tuvieron datos perdidos. Los departamentos de Ica, Moquegua y Tacna no reportaron casos durante el periodo de tiempo estudiado dentro de la base de datos, por lo cual fueron excluidos.
En la tabla 1 se observa que el sexo masculino tuvo una mayor cantidad de casos, con el 55,8% de ellos. La mediana de la edad de diagnóstico fue 16 años (RIC: 7 -31). En cuanto al diagnóstico, el P. vivax presentó más casos, con un total de 444 092 (73,4%). Con respecto a los departamentos, Loreto fue el que tuvo la mayor cantidad de casos con 517 816 (85,7%), y el que tuvo menor cantidad de casos fue Arequipa con uno.
Tabla 1. Características de los casos de malaria en Perú entre los años 2000 y 2022.
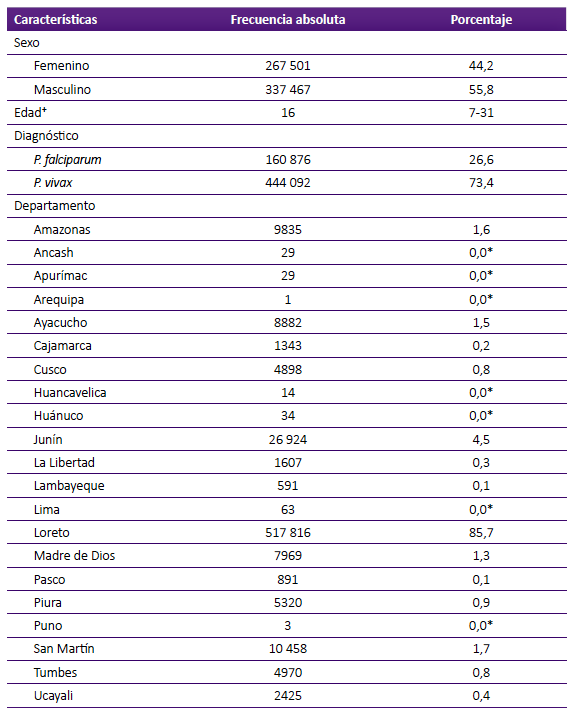
⁺Mediana (P25-P75)
*Al redondeo el valor resultante fue mínimo
A pesar de que hubo más casos totales de P. vivax, se observa que entre 2003 y 2008 el P. falciparum fue el más frecuente, con 13 706 (2,3%), 13 802 (2,3%), 15 091 (2,5%), 8344 (1,4%), 7769 (1,3%), 4528 (0,7%) casos, respectivamente. Además, del 2003 al 2006, no se registraron casos de P. vivax. A partir del 2008, se observó un incremento de los casos de P. vivax, llegando a 54 855 casos en 2014 (Tabla 2).
Tabla 2. Frecuencias de casos de malaria por año y especie de plasmodioum.
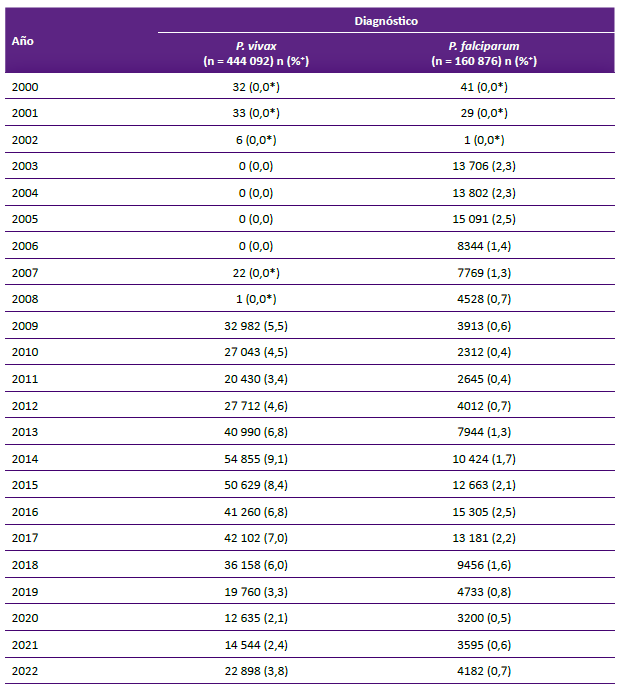
*Al redondeo el valor resultante fue mínimo
⁺Los porcentajes mostrados fueron calculados sobre el total de casos (columna)
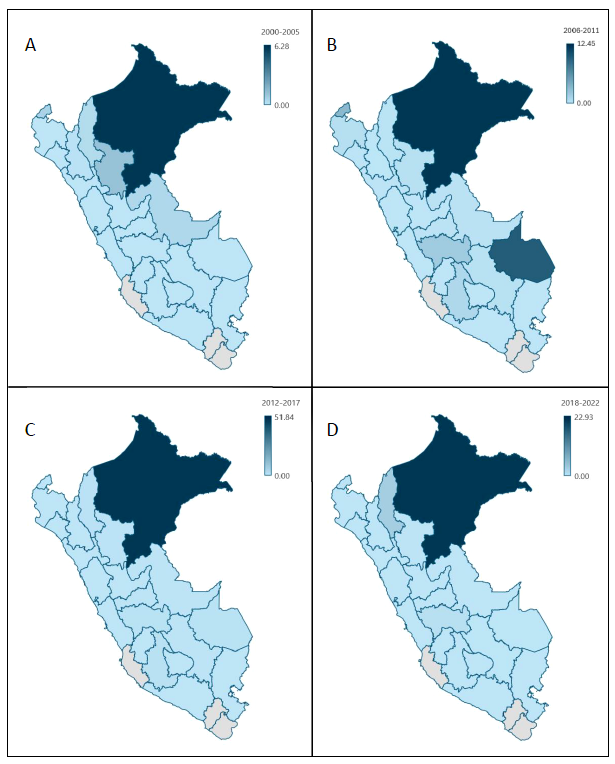
La tabla 3 muestra que la IA de malaria en el departamento de Loreto fue la de mayor magnitud en todos los periodos, llegando a un pico de 51,84 en el periodo 2012-2017. Por otra parte, Junín presentó una IA por 1000 habitantes de 0,0, 1,81, 1,06 y 0,71 en los periodos 2000-2005, 2006-2011, 2012-2017 y 2018-2022, respectivamente. Madre de Dios presentó un pico de 9,77 por 1000 habitantes en el periodo 2006-2011, luego bajó a 1,13 en el periodo 2012-2017. Además, Amazonas tuvo un incremento de la IA en el periodo 2018-2022, llegando a 3,02. Tumbes tuvo un pico de 3,19 por 1000 habitantes en el periodo 2006-2011, luego descendió a 0,07 en el periodo 2012-2017.
Tabla 3. Incidencia acumulada por 1000 habitantes según departamento por periodos de 6 años entre 2000 al 2022.
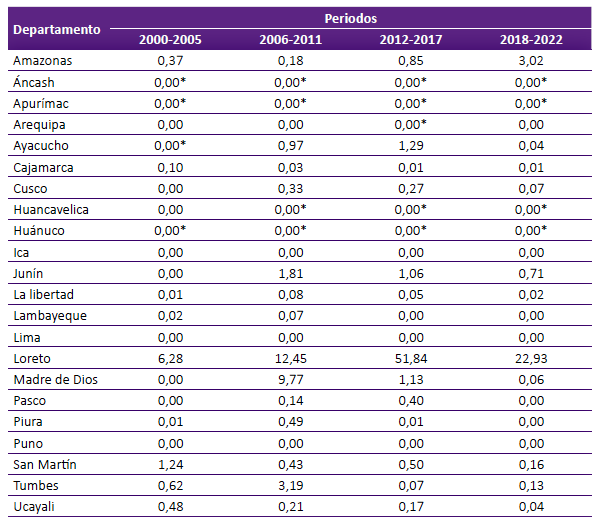
*Al redondeo el valor resultante fue mínimo
La variación de la IA en el Perú a través del tiempo se puede apreciar en la figura 1 y la distribución por departamentos en los diferentes periodos en la figura 2. A nivel nacional el pico de la IA de malaria fue en el 2014.
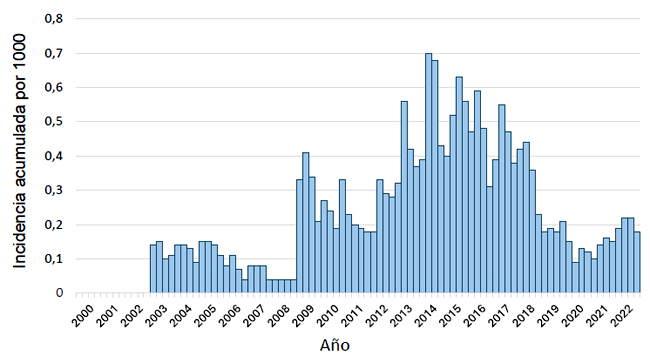
Figura 1. Gráfico de barras que muestra la incidencia anual de malaria por trimestres desde el 2000 al 2022.
DISCUSIÓN
Encontramos que Loreto concentró la mayor cantidad de casos (85,7%), y tuvo la mayor IA por mil habitantes en todos los periodos. También se observó que el sexo masculino tuvo una mayor cantidad de casos (55,8%). Además, los grupos etarios más afectados fueron los niños, adolescentes y jóvenes. En cuanto al diagnóstico, el P. vivax fue el agente que más casos produjo con un incremento marcado desde el 2009.
En nuestras observaciones, se evidenció un predominio de casos en varones. Esta predominancia puede explicarse por factores inherentes a los individuos como el comportamiento y los hábitos laborales, debido a que promueven la trasmisión y expansión de la malaria en diversos contextos ecológicos 15. Además, existen diversos factores que en varones incrementan el riesgo, tales como el tipo de trabajo, los horarios laborales, la vestimenta utilizada, el uso de repelentes y medicamentos, los ingresos derivados del trabajo y el uso de herramientas y materiales específicos 2,16,17. En Loreto los empleos más asociados a la infección por malaria son los de pescador y maderero. En estas ocupaciones, las personas no suelen recibir educación sobre métodos de prevención, como el uso de repelentes o vestimenta especial para evitar picaduras. Esto explica el mayor número de casos de malaria, en quienes participan en estas actividades de mayor exposición al vector y a las picaduras de mosquitos 2,18.
En un estudio similar de leishmaniasis, que pertenece al grupo de enfermedades metaxénicas, se encontró que las actividades económicas y las medidas de control tomadas por las autoridades sanitarias son un factor determinante para el contagio de la enfermedad y la exposición al vector. A su vez, los hombres tienen mayor tasa de contagios, al tener trabajos con mayor contacto con reservorios de vectores 19.
En el presente estudio, los casos de malaria por P. falciparum predominaron en los años 2000 y el periodo comprendido entre 2002 y 2008. Esto puede explicarse por la resistencia a los medicamentos antimaláricos que comenzó en la década de 1990, en las zonas de la costa norte y la Amazonía, donde se modificaron los protocolos de primera línea y fracasaron por la falta de acceso al tratamiento continuo, debido a las zonas de alta densidad fluvial y difícil contacto con la población. Además, la resistencia generada por la monoterapia empleada en dicha época llevó a nuevos esquemas combinados de tratamiento. Con estas medidas, el P. vivax obtuvo mayor predominancia años posteriores 20.
Contrastando los hallazgos con un estudio analítico retrospectivo en la región de Loreto sobre la IA de malaria entre los años 2001 y 2017, se muestra que hubo una predominancia del P. vivax en todo el periodo de estudio, exceptuando el año 2002, ya que el P. falciparum presentó picos de IA 9. A su vez, en otro estudio en la Amazonía peruana entre los años 2002 y 2013, se observó que la IA del P. vivax predominó en todo el periodo de estudio 21. En un artículo que estudia la IA de malaria en el Perú, muestra mayor IA de malaria por P. vivax entre 1991 y 2015 2.
En el estudio, Loreto presentó un pico importante de IA en el periodo 2012-2017. Se pudo observar que este pico coincidió temporalmente con el Fenómeno de El Niño que provocó inundaciones entre enero y marzo del 2017 y que afectó a 1,9 millones de personas en el Perú 22. A su vez, en estudios similares al nuestro, se muestra que a partir del 2011 hay un aumento importante de la IA de malaria, llegando a picos máximos en 2013 y 2014 2,9,21.
El análisis del número de casos a lo largo de los años revela variaciones que pueden deberse a múltiples factores. Entre estos, destacan las políticas que fueron implementadas por el gobierno. En 2001 se introdujo nuevos medicamentos, en respuesta a la predominancia de casos de malaria resistente a la cloroquina identificada desde la década de 1990. En 2004, el país adoptó las Diez Estrategias Sanitarias Nacionales (ESN), una de las cuales se centró en el control de enfermedades metaxénicas y otras transmitidas por vectores 23.
En Loreto, el reporte de casos aumentó hasta el 2017, y posteriormente, se redujo. Una probable explicación de esta tendencia decreciente fue la implementación del Plan Malaria Cero 2017 - 2021 por el Ministerio de Salud, junto a la OMS y la Organización Panamericana de la Salud (OPS). El programa tuvo tres fases, en la primera (fase de control) se aplicaron intervenciones a comunidades más cercanas a la ciudad de Iquitos; la segunda fase (de eliminación de malaria) se detectó y trató la malaria con pruebas moleculares en masa, y se eliminaron los focos de origen; y la fase 3 (de eliminación de malaria residual), en la cual se buscaron casos de malaria residual con pruebas serológicas específicas 4.
El COVID-19 causó un impacto importante a nivel nacional. La pandemia afectó el control de la malaria, especialmente en el departamento de Loreto, lo que provocó un subregistro de casos. Se puede observar que, en el 2018 se reportaron 34 198, luego en 2019 se reportaron 18 034 casos, y, por último, en 2020 se reportaron 4310 casos de malaria. Este descenso puede ser explicado por las restricciones y un redireccionamiento de recursos destinados al control de COVID-19 8.
En el 2020, durante el estado de emergencia por el COVID-19, se estudió a comunidades nativas de Condorcanqui, Amazonas. Se observó un descenso en el reporte de casos de malaria, lo que evidencia un efecto perjudicial en su vigilancia. En este estudio, el 97% de las infecciones fueron causadas por el P. vivax y afectó principalmente niños menores de 11 años (48,4%) 13.
El presente estudio presenta limitaciones. Al trabajar con la base de datos de RENACE, existe un sesgo de selección, dado que solo se dispone de datos de pacientes que acudieron a establecimientos de salud que pertenecen a dicha red, lo cual genera una subestimación de los casos de malaria. Tampoco se puede diferenciar si un paciente buscó más de una atención en un centro de salud o en varios, debido a que no se cuenta con una variable identificadora en la base de datos. Otra posible limitación es el sesgo de información, ya que, al tratarse de una fuente secundaria, la calidad de los datos depende del personal que los recopiló. Además, por dificultad de acceso a pruebas diagnósticas definitivas, muchos casos considerados como sospechosos o probables no pudieron agregarse a la base de datos. Finalmente, otra limitación radica en que la IA no puede calcularse adecuadamente, ya que el denominador se basa en estimaciones poblacionales, y la base de datos carece de información sobre casos prevalentes, lo cual impide excluirlos del cálculo.
En conclusión, se observó que entre el 2000 al 2022, la IA por 1000 habitantes de malaria alcanzó su pico en el 2014. El departamento de Loreto se mantuvo con la mayor IA a lo largo de los periodos 2000-2005, 2006-2011, 2012-2017 y 2018-2022. A su vez, Madre de Dios tuvo un pico de la IA en el periodo 2006-2011. En el último periodo, Loreto y Amazonas destacaron como los más afectados. Respecto a las características de los casos, se reportaron mayoritariamente infecciones por P. vivax, siendo los grupos etarios más afectados los niños, adolescentes y jóvenes, con predominancia en el sexo masculino.