Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Medicina Experimental y Salud Pública
versión impresa ISSN 1726-4634
Rev. perú. med. exp. salud publica v.26 n.2 Lima abr./jun. 2009
Cobertura de seguros de salud en relación con el uso de servicios médicos, condiciones de vida y percepción de la salud en Lima, Perú
Coverage of health insurance in relation with medical services use, living conditions and perceived health in Lima, Peru
Risof Solís1,a,b, Sixto E. Sánchez2,a,c, Miguel Carrión3,a, Elga Samatelo4,a, Rosario Rodríguez-Zubiate4,a, Margarita Rodríguez4,a
1 Superintendencia de Entidades Prestadoras de Salud, Ministerio de Salud. Lima, Perú.
2 Hospital Nacional 2 de Mayo, Ministerio de Salud. Lima, Perú.
3 Oficina General de Investigación y Transferencia Tecnológica, Instituto Nacional de Salud. Lima, Perú.
4 Red de Salud Lima V Ciudad, Ministerio de Salud. Lima, Perú.
a Medico epidemiólogo, b Médico neumólogo, c Médico ginecoobstetra.
RESUMEN
Objetivos. Correlacionar la afiliación a seguros de salud y el uso de servicios médicos, condiciones de vida y la percepción de salud en pobladores de doce distritos de la ciudad de Lima, Perú. Material y métodos. Estudio descriptivo transversal poblacional, realizado entre enero y marzo de 2006 en doce distritos de Lima Metropolitana, usando una encuesta de salud de 72 preguntas. Resultados. Se entrevistó a 4355 pobladores, 48% de ellos no tenían seguro de salud. Comparado con personas que tenían seguros privados de salud, sanidades o seguridad social, los participantes sin seguro o coberturados por el seguro público (SIS) tuvieron menor nivel educativo y de vida (p<0,001). Los encuestados sin seguro o con SIS, cuando perciben enfermedad recurren con mayor frecuencia a las farmacias que al médico (p<0,001). El sistema público es el principal sistema de atención medica pues atiende al 62,1% de los encuestados, incluyendo encuestados con seguro social. La percepción de un estado de salud óptimo se asoció con la afiliación a un seguro privado (OR=2,5 IC95%=1,87- 3,38) y una edad menor de 35 años (OR=2,15; IC95%=1,70-2,58). Conclusiones. Los sistemas de seguro de salud en los distritos de Lima cubren diferentes segmentos socio-económicos, los asegurados de sistemas privados presentan mejores condiciones de vida y acceso a servicios médicos, con mejor percepción de su salud.
Palabras clave: Seguro de salud; Cobertura de los servicios de salud; Encuestas epidemiológicas; Perú (fuente:DeCS BIREME).
ABSTRACT
Objectives. Correlate affiliation to health insurance with the use of medical services, living conditions and perceived health of residents in 12 districts of Lima. Material and methods. Descriptive cross-population study, conducted between January and March 2006 in 12 districts of Lima city, using a health survey of 72 questions. Results. 4355 interviews were obtained, 48% had no health insurance. Compared with people who had private health insurance, social security or healing, participants without insurance or coverage by public insurance had lower level of education and living (p<0.001). Participants without insurance or with public insurance when they perceive disease increased use pharmacies than doctor (p<0.001). The public system is the principal care system that provides care to 62.1% of the respondents, including people from other insurance systems. The perception of an optimal health condition was associated with having a private health system coverage (OR = 2.5; IC95% = 1.87-3.38); and age less than 35 years (OR=2.1; IC95%=1.70-2.58). Conclusions. Health insurance systems in Lima city cover different socio-economic stratums; people using private insurance systems have better living conditions, better access to health services and optimal perception of their health.
Key words: Insurance, health; Health services coverage; Health surveys; Peru (source: MeSH NLM).
INTRODUCCIÓN
El acceso a una adecuada seguridad social y a la protección de la salud son dos derechos humanos fundamentales; sin embargo, a comienzos del siglo XXI, menos del 25%o de la población mundial tenía acceso a una cobertura de seguridad social adecuada (1).
El gasto en salud ha sido reconocido como un generador de pobreza (2), ya que los problemas de salud afectan a millones de personas que no pueden acceder a la asistencia médica, y los gastos generados por asistencia médica afectan significativamente a los hogares (3). Es por ello que la exclusión de la seguridad social tiene un importante impacto sobre la pobreza y el desarrollo del individuo y su familia (4).
Hasta el año 2007, en el Perú, el 57,7% de la población no tenía cobertura de salud por ningún tipo de seguro de salud, siendo la seguridad social (EsSalud) y el seguro público estatal denominado Seguro Integral de Salud (SIS) los principales aseguradores, con más de 40% de la población afiliada (5).
Una de las causas de la baja cobertura en el Perú, es la desigualdad social laboral, que limita el acceso a la seguridad social, constituyéndose dentro de América Latina en uno de los países con programas selectivos duales donde los asegurados eligen entre un sistema público (seguro social) y planes prepago total o principalmente privados (6).
El sistema de salud peruano se compone así, de cinco subsistemas principales: Ministerio de Salud (MINSA), EsSalud, Sanidades de las Fuerzas Armadas (FF AA) y Fuerzas Policiales e Instituciones Privadas (conocidas como Entidades Prestadoras de Salud o EPS). Este modelo tiene tres grandes segmentos de atención que corresponden a otros tantos grupos sociales. Por un lado la población pobre, no cubierta por EsSalud ni seguros privados o EPS, con problemas de acceso a servicios de salud (básicamente estatales) y por otro lado, la población con capacidad de pago; que a su vez, forma dos grupos: los trabajadores formales, cubiertos por la seguridad social y que se atienden en EsSalud (dependiente del Ministerio de Trabajo), y las clases medias o altas, en su mayoría urbanas, no cubiertas por la seguridad social o no demandantes de servicios de atención de la seguridad social (7), que se atienden en el sector privado o tienen cobertura de las EPS.
Este modelo, limita el acceso universal a la salud, pues restringe la cobertura de la seguridad social al sector asalariado formal, concentrado en Lima y las principales ciudades del país y en los sectores de ingresos medios y altos (8); los sectores más pobres presentan altas tasas de informalidad y desempleo, sumado a modalidades de subcontratación que eluden las regulaciones, limitando la ampliación de la cobertura de la seguridad social en el Perú (9).
El problema de la salud de la población pobre es complejo, pues son los que tienen mayor riesgo de enfermar y, contrariamente, son los que tienen menor probabilidad de acceder a servicios de salud (10). Se observa que la población de alto riesgo, tiende a no atenderse en un servicio de salud debido a sus bajos ingresos y la carencia de un seguro de salud; por tanto, los pobres no asegurados evitan contactar el sector salud por dos tipos de temor de pérdida económica: (a) gastos de bolsillo (costo monetario) para cubrir la enfermedad y (b) los ingresos que se dejan de percibir por enfermar (costo de oportunidad) (8). Ello profundiza el problema sanitario de este estrato, donde la atención de salud se basa en el autocuidado y en la automedicación, y donde la búsqueda de atención en un servicio formal de salud es generalmente tardía.
El objetivo del estudio es correlacionar la afiliación a un seguro de salud con el uso de servicios médicos, nivel de vida y la percepción de la salud individual, en 12 distritos de la ciudad de Lima, Perú.
MATERIALES Y MÉTODOS
Se realizó un estudio descriptivo transversal entre enero y marzo de 2006 en doce distritos de Lima Metropolitana (Lima Cercado, La Victoria, San Luís, Breña, Magdalena, San Miguel, Lince, Miraflores, San Isidro, Surquillo, San Borja, Jesús María) que constituyen la jurisdicción de la Dirección de Salud Lima-Ciudad (DISA Lima-Ciudad). El estudio fue aprobado por la DISA Lima-Ciudad.
POBLACIÓN Y MUESTRA
La población en estudio estuvo constituida por habitantes de los distritos mencionados, de 18 o más años (uno por vivienda). Se incluyó a todos los que dieron su consentimiento informado de manera verbal y que se encontraban en el hogar al momento de la encuesta, que estuvieran en condiciones de decidir voluntariamente su ingreso al estudio y contestar las preguntas dirigidas.
El tamaño muestral se calculó considerando una probable prevalencia de alguno de los daños estudiados de 50±2% con un 99% de confianza (4136 encuestas), considerando un error de muestreo de 10%, y un margen adicional de 10%, se estimó realizar por lo menos 4940 encuestas. El tamaño muestral calculado se distribuyó proporcionalmente a la población de cada distrito teniendo en cuenta la proyección de población por distrito al 2006 del MINSA.
Para identificar las manzanas y viviendas, se usó un muestreo aleatorio por conglomerados. Se asignó un número de viviendas a cada distrito, el cual fue proporcional al tamaño de su población. En cada distrito se hizo una selección aleatoria de las manzanas y, seguidamente, en cada manzana se eligió al azar dos o tres viviendas. Para los efectos de la entrevista, las manzanas y viviendas incluidas fueron asignadas al personal de epidemiología de los centros de salud de su jurisdicción. Identificada las viviendas, el entrevistador se presentó preguntando por el jefe de la familia, si no estaba el jefe de familia se preguntó por la persona que seguía en liderazgo dentro de la familia. El entrevistador explicó los objetivos de la encuesta, en caso de negarse a participar, o no encontrar personas mayores, se elegía la vivienda adyacente. En las viviendas multifamiliares se entrevistó una persona de la primera familia abordada.
El distrito de Pueblo Libre no fue incluido debido a que las encuestas no llegaron a realizarse en el periodo establecido, y los encuestados del distrito de Jesús María se excluyeron por que no se alcanzó el mínimo de muestra necesaria.
INSTRUMENTO
La recolección de datos se realizó mediante una entrevista estructurada creada para el estudio y validada mediante un estudio piloto en diez personas, captadas para este fin, por personal de epidemiología de la Dirección de Salud de Lima-Ciudad.
La encuesta constaba de 72 preguntas cerradas y codificadas, divididas en cinco ítems, datos generales (5 preguntas), condiciones de la vivienda (10 preguntas), condición de aseguramiento y uso de servicios de salud (12 preguntas), percepción de su salud y daños ocurridos en la persona entrevistada y su familia (29 preguntas) y un tópico especial de planificación familiar y natalidad para las entrevistadas mujeres (15 preguntas).
La percepción del estado de salud se evaluó con una escala de Likert usada previamente por Séculi et al. (11) que tiene cinco categorías (excelente, muy bueno, bueno, regular y malo), se generó la categoría de estado óptimo cuando la personas respondió muy bueno o excelente. Las entrevistas fueron aplicadas por cuatro a seis profesionales previamente capacitados de cada uno de los centros de salud de la DISA Lima-Ciudad, liderados por el responsable de Epidemiología.
ANALISIS DE DATOS
Se realizó el análisis descriptivo calculando las prevalencias. Luego se realizó el análisis bivariado usando la prueba de ji cuadrado para comparar proporciones y ANOVA para variables numéricas. Finalmente, se realizo un análisis de correspondencias y para el modelo multivariado regresión logística binaria (stepwise) considerando como variable dependiente la percepción de un óptimo estado de salud. Para todo análisis se usó el paquete estadístico SPSS v.15 y un nivel de significancia menor de 0,05.
RESULTADOS
Se encuestó a 4391 personas en los 12 distritos. El distrito de Jesús María fue excluido del análisis por haberse encuestado a menos del 20% de la muestra calculada, por tanto, sólo se consideró 4355 encuestas. Los distritos con mayor población y muestra fueron La Victoria y Lima Cercado, con 40,3% de la muestra.
El promedio de edad de los entrevistados fue de 41,7 ± 16,9 años, el grupo etario entre 20 y 24 años representó el 80% de la muestra; la mayoría de encuestados fueron mujeres (64%). Considerando los subsistemas de seguros, el mayor porcentaje de personas encuestadas (48%) no tenía seguro de salud, el principal asegurador fue EsSalud con 35,2%, sistema privado con 8,3%, SIS con 4,2% y seguros de sanidades en 2,8%, el 1,6% no precisó su respuesta.
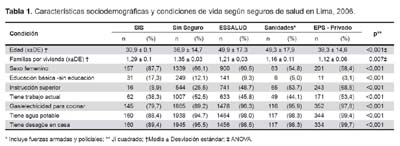
La edad promedio de los encuestados afiliados a EsSalud y sanidades, fue significativamente mayor a los demás grupos (Tabla 1), el nivel educativo de la población según afiliación a seguros, evidencia una segmentación; el grupo de encuestados afiliados al sistema privado tuvo una proporción significativamente menor con educación básica o sin educación (27,2%), comparado con los asegurados de las FF AA (30,6%), EsSalud (42,3%), población sin seguros (60,75%) y afiliados al SIS (84,6%). Los encuestados con seguro privado tenían un mejor nivel educativo (p<0,001) (Tabla 1).
Las condiciones de vida (agua de red pública, desagüe, hacinamiento y combustible usado para cocinar) fueron significativamente mejores en los asegurados al sistema privado, fuerzas armadas o policiales y EsSalud comparado con los afiliados al SIS o con personas sin seguro de salud (p<0,001) (Tabla 1).
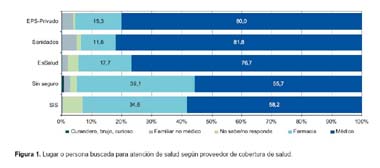
Con relación a las preferencias de atención cuando enfermaban, existieron diferencias entre los afiliados a cada sistema de salud. La búsqueda de cuidados de salud en la farmacia fue mayor en personas sin seguro de salud (39,1%), seguido de los asegurados al SIS (34,6%), asegurados a EsSalud (17,7%), asegurados al sistema privado o EPS (15,3%) y los asegurados de las FF AA (11,6%).
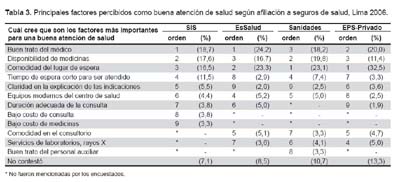
El mapa bidimensional producto del análisis de correspondencias, permite representar gráficamente las variables seguro de salud y el lugar/persona donde se atendió al sentirse enfermo, representándose en dos dimensiones que explican el 99,5% de la varianza de dicha asociación, que es significativa (p<0,001); donde esquemáticamente la cercanía entre los puntos que corresponden a cada categoría expresan el nivel de asociación entre ambas (Figura 2). Observándose que la población sin seguro o afiliada al SIS, tiene mayor tendencia a la atención en farmacias, mientras que los asegurados a EsSalud y EPS o privado se corresponden mejor con la atención por un médico.
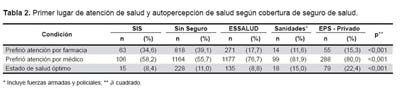
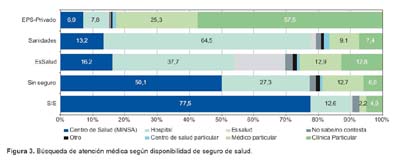
Los que prefirieron la atención por un médico, el último año principalmente, la recibieron en el MINSA, siendo atendidos en centros de salud (34,1%), hospitales públicos (27,9%), médicos particulares (13,2%), clínicas (12,7%), centros de EsSalud (5,7%), sanidades (2,5%) y otros sitios de atención (4,8%). Los encuestados que pertenecían a sistemas privados y sanidades de las FF AA y policiales preferían acudir a servicios médicos particulares y hospitales dentro de su sector de seguros, sólo 14,7% de asegurados al sistema privado acudieron a un centro médico u hospital público; el 2,5% de entrevistados asegurados de sanidades, se atendieron en hospitales públicos y 13,2% en centros de salud públicos; los asegurados del SIS o sin seguros, se atienden en centros de salud del MINSA en porcentajes de 77,5% y 50,1% respectivamente.
Del grupo de entrevistados asegurados a la seguridad social (EsSalud) el 53,9% se atendió en centros asistenciales públicos (hospitales 37,7% y centros de salud 16,2%); el 26,5% se atendió en médicos y centro particular y sólo 15,9% se atendió en centros de EsSalud. Como se aprecia, existe cobertura cruzada entre los subsistemas con mayor nivel de atención en establecimientos públicos (MINSA) (Figura 3).
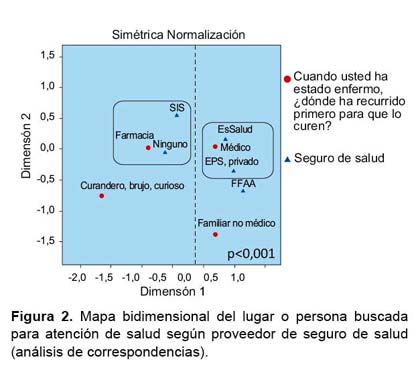
Se encontró que la percepción de un estado de salud excelente o muy bueno fue mayor en los asegurados a EPS (21,9%) que en los asegurados de fuerzas armadas o policiales (14,9%), asegurados de EsSalud (8,8%), y en la población sin seguro o que pertenecen al SIS, donde el porcentaje de personas que manifestó sentirse excelente fue 8,2 y 10,9% respectivamente. La frecuencia de una percepción de buena salud fue igualmente más frecuente en asegurados al régimen privado y de sanidades.
Gráficamente, en el mapa bidimensional, producto del análisis de correspondencias (varianza explicada: 96,3%), se aprecia que la percepción de un estado excelente o muy bueno de salud se corresponde significativamente con los afiliados a seguros privados de salud o EPS, una percepcion de buena salud se corresponde mejor con los afiliados a EsSalud y sanidades de las FF AA y policiales, los asegurados al SIS y los no asegurados se corresponden con una percepción de regular y mal estado de salud (p<0,001) (Figura 4).
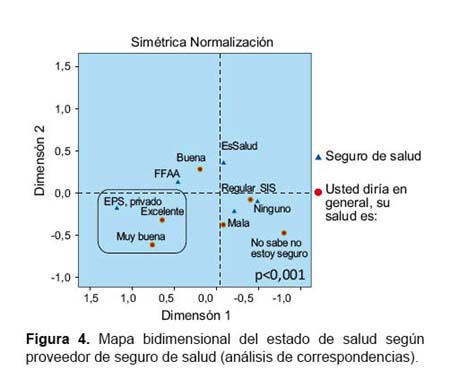
En general, la comodidad del lugar de espera, disponibilidad de medicinas y el buen trato del médico son las características que se perciben como más importantes para una buena atención de salud por los encuestados (Tabla 3). Sólo los asegurados al SIS se diferencian, pues en lugar de la comodidad del consultorio y servicios de ayuda diagnóstica priorizaron el bajo costo de la consulta y medicamentos.
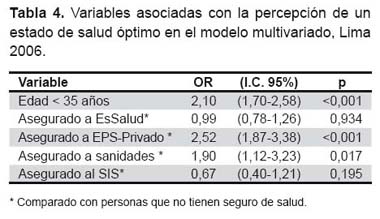
Se formuló un modelo multivariado usando como variable dependiente la percepción de un óptimo estado de salud, y como covariables: la edad, sexo, grado de instrucción, número personas por vivienda, acceso a agua, desagüe, uso de gas o electricidad para cocinar, acceso a trabajo y el tipo de subsistema de cobertura de salud. Resultando un modelo significativo, con buen ajuste, que permite una correcta clasificación en 89,6% de los casos; sin embargo, el modelo sólo explica 6,4% de la variabilidad de la variable dependiente (R2 Nagelkerke = 0,064), donde las variables con relación significativa (p< 0,05) fueron la edad menor de 35 años y la afiliación a seguros privados de salud o sanidades, siendo los asegurados al sistema Privado-EPS el grupo con mayor posibilidad de percibir un óptimo estado de salud comparado con personas sin cobertura (Tabla 4).
DISCUSIÓN
El modelo de salud, base de los mercados de prestaciones, privados o mixtos conceptúa que el gasto en salud crece mientras que la productividad de los servicios públicos no, planteando que los individuos deberían consumir libremente los servicios de salud en un sistema de competencia (12). Bajo este modelo se postuló que los países latinoamericanos gastaban mucho y mal en salud; por lo cual se disminuyó progresivamente el gasto en esa área. Bajo esa premisa, la prioridad fue los sistemas y servicios con sus ineficiencias mucho más que la promoción, prevención y combate a las enfermedades prevalentes (9).
El Perú, en este contexto, tiene un sistema de seguridad social de salud que alcanza niveles de cobertura por debajo del promedio regional, con altos índices de exclusión (13). Sin embargo, no sólo existe exclusión del acceso a seguros de salud, sino que los seguros de salud tienen tratos diferenciados, con poblaciones objetivo de diferente condición socioeconómica y con diferentes enfoques de atención en salud.
En este estudio se encontró una cobertura de seguros de salud del 48% similar a lo registrado previamente en países en desarrollo por la OIT (1), este porcentaje es mayor al calculado en el análisis de la Encuesta Nacional de Hogares sobre Medición de Niveles de Vida que sólo registraba, en el año 1997, para Lima Metropolitana 35,9% de población, con un seguro de salud (8), así como al proyectado en la Encuesta nacional de Hogares (ENAHO) donde se tienen 44,4% de la población de Lima asegurada (14). Donde los porcentajes de afiliación a EsSalud y privados mayores al nivel nacional.
Los afiliados a seguros obligatorios de salud como los de las sanidades y EsSalud, fueron los de mayor edad, hallazgo que se relacionaría con la obligatoriedad de estos seguros en los empleados formales y personal militar y policial, donde la edad no es un inconveniente para el desempeño laboral (15) y se tiene afiliados por su condición de pensionistas, mientras que afiliarse al sistema privado es opcional y está restringido a la cobertura de mercado de las aseguradoras.
La productividad laboral de hombres y mujeres no se diferencia y no serviría para realizar el contrato de un trabajador (16,17), por lo cual, el acceso a la seguridad social debería ser igual para hombres y mujeres, en relación con ello, si bien la muestra de estudio tiene un mayor número de mujeres encuestadas, existe un predominio significativo de mujeres en el régimen de subsidio público del SIS que llega a 87,7%, mientras que 66,1% de las personas entrevistadas sin seguro son mujeres, 60,5% de los de EsSalud y 58,4% de los sistemas privados, lo cual podría indicar un menor acceso al servicio de seguridad social en salud.
La condición de afiliado a determinado subsistema de salud evidencia una segmentación socioeconómica. Así, encontramos que los sistemas de seguro privados y los de las sanidades parecen estar orientados hacia la población más capacitada e instruida, que se evidencia en el alto porcentaje de entrevistados de estos seguros con educación superior (mayor al 50%).
Situación distinta se registra con la población que tiene características de pobreza, mensurada por tres dimensiones consideradas por la CEPAL(18) como son la disponibilidad de agua potable, el hacinamiento y el sistema de eliminación de excretas (desagüe), así como el tipo de combustible usado para cocinar (14,19,20), que como es de esperar, los afiliados al SIS son los que menos acceso tienen a servicios básicos y sufren de más hacinamiento, los entrevistados sin seguro presentaron el mayor nivel de hacinamiento y un mayor acceso a servicios de agua y desagüe que la población afiliada al SIS; sin embargo, el acceso a servicios es significativamente menor a la de los entrevistados que pertenecen al sistema de seguros del sistema privado, sanidades y ESSALUD.
Los entrevistados sin seguro de salud, son una muestra heterogénea, donde 41,6% tenía trabajo independiente, dicha muestra incluye profesionales y técnicos independientes, comerciantes, amas de casa, entre otros; mientras que los afiliados al SIS representan a la población pobre, que a la vez tiene una similitud a la muestra de entrevistados sin seguro, lo cual podría indicar la falta de penetración de este seguro de salud subsidiado, en la población de escasos recursos; por otro lado, llama la atención que los asegurados al SIS tengan una mejor percepción de su estado de salud que las personas sin seguro, lo que podría estar traduciendo la presencia de mala percepción por falta de cobertura de salud.
En relación con las preferencias de atención en salud, las personas sin seguro o afiliadas al SIS presentaron una mayor tendencia a no recibir atención médica y acudir a las farmacias, lo que estaría asociado con el fenómeno de automedicación, que puede constituirse en un agravante de su situación de salud; los asegurados a EsSalud tienen una mejor predisposición a recibir atención médica pero menor que la de la población de sanidades y seguros privados-EPS.
En ese sentido, cuando la población requiere atenderse por un médico, es el MINSA el sistema que tiene la mayor demanda, hecho ya evidenciado en la Encuesta Nacional de Hogares donde el primer lugar de atención de salud son los establecimientos del MINSA con 17,8% seguido de las farmacias con 11,7% (14). Algo similar mencionan Madueño y Sanabria quienes encontraron que 88% de los usuarios no asegurados se orientan hacia los servicios prestados por el MINSA y 37% de asegurados se atendían en el MINSA (10), en nuestro estudio tenemos que 13,2% de asegurados de sanidades y 14,7% de asegurados al sistema privado, acuden a un centro médico u hospital del MINSA, mientras que los asegurados a EsSalud prefieren atenderse en el MINSA en 53,9%, la persistencia de esa preferencia por el sistema público parece traducir las limitaciones de atención en EsSalud.
La mayor preferencia de atención por un médico está asociada con tener un seguro de salud privado o EPS, lo que estaría traduciendo las mejores posibilidades de acceso a servicios de salud de la población que tiene mejores niveles de vida e ingreso, tendencia ya evidenciada en el estudio de cuentas nacionales, donde la no posibilidad de atenderse tiene tendencia a disminuir progresivamente entre los años 2003 a 2005 para el quintil de mejores ingresos (21).
La percepción de la salud ha sido considerada como un buen predictor de mortalidad (22), cuando se pregunta por la percepción que tienen los entrevistados de su estado actual de salud, hay una mejor percepción de su estado de salud por los afiliados al sistema Privado- EPS, situación que parece relacionarse con las mejores condiciones de vida, considerando que diversos estudios han demostrado que la calidad del cuidado de salud y el estado de salud se relacionan con las condiciones de vida, nivel de ingresos y origen étnico (23-26), además que comparativamente se observa una mayor oportunidad a la atención médica que posiblemente contribuya a mejorar la percepción de la salud.
Asimismo, llama la atención el bajo porcentaje de percepción de la salud excelente o muy buena de los asegurados al SIS y EsSalud, menor aun que la de las personas sin seguro, situación que merece una mayor evaluación de los condicionantes y modos de vida de este tipo de encuestados. Comparativamente con los resultados de ENAHO de los últimos años, encontramos que el grupo que refiere no buscar atención de salud es muy reducido en nuestro estudio pues llega a 3,6%, mientras que en ENAHO 2007 registraba, para el país, hasta 57,6% , es posible que tal diferencia sea por que la población evaluada fue urbana, que no tiene las limitaciones de acceso geográfico o de oportunidad de las poblaciones rurales o urbano marginales; además, del tipo de pregunta que en nuestro caso fue directa y no fue limitada al ultimo año.
Los sistemas de salud y las políticas públicas influyen en las desigualdades sociales y en la salud, cuando estos sistemas crean barreras económicas para el acceso a los servicios de salud, se aumentan las desigualdades sociales (27), por lo cual, considerar a dichos servicios como mercancías, basadas en las leyes de la oferta y la demanda, sin contemplar las respuestas a los factores sociales del proceso salud-enfermedad, puede impedir reconocer necesidades de salud de las poblaciones vulnerables; afianzando más las desigualdades (27).
Esta situación que parece ser la del sistema peruano, por lo cual el papel regulador del Estado es fundamental y prioritario, ya que cumple una función clave para garantizar una gobernanza adecuada (28), debiendo fomentarse un sistema con la inclusión de las personas y la adopción de métodos de financiación que cubran las prestaciones de salud para toda la población. Ante ello, la promoción del sistema de cuidado universal de salud es una estrategia viable para reducir las disparidades (29,30), en aras de lograr la disminución de las inequidades de acceso a salud, haciéndola una prioridad de la política de salud de modo similar a otros países (31-33).
Dentro de las limitaciones del estudio tenemos, la limitada evaluación de determinantes de salud (ingresos, condiciones de trabajo, etc.), así como la tendencia a entrevistas de personas de sexo femenino, hecho que podría estar produciendo sesgos en algunas variables.
Encontramos indicios de segmentación socioeconómica de los sistemas de cobertura de seguros de salud, con alta preferencia de atención en farmacias-boticas por los entrevistados sin seguros o afiliados al seguro público (SIS). La condición de afiliado a un sistema privado- EPS se asocia con una mejor percepción individual del estado de salud.
Es necesaria la promoción y regulación de un sistema de salud que sea accesible a toda la población y satisfaga sus necesidades básicas de salud.
Fuente de Financiamiento
Dirección General de Epidemiología, Ministerio de Salud del Perú.
Conflictos de Interés
Los autores declaran no tener conflictos de interés.
REFERENCIAS BIBLIOGRÁFICAS
1. Van Ginneken neken W. Extending social security: Policies for developing countries. ESS Paper N.º 13. Geneva: International Labour Office; 2003.
2. Preker A, Carrin G, Dror DM, Jakab M, Hsiao W, Arhin- Tenkorang D. Health care financing for rural and lowincome populations: the role of communities in resource mobilization and risk sharing. Geneva: Commission on Macroeconomics and Health; 2001.
3. Konkolewsky H. Una seguridad social dinámica para África: extender la protección social para favorecer el desarrollo. Ginebra: Asociación Internacional de la Seguridad Social; 2008:
4. Coehur A, Jacquier C, Schmitt-Diabaté V, Schremmer J. Articulaciones entre los regímenes obligatorios de seguridad social y los mecanismos de protección social basados en la comunidad: un nuevo enfoque promisorio. Ginebra: Asociación Internacional de la Seguridad Social; 2008.
5. Instituto Nacional de Estadística e Informática. Censos nacionales 2007: XI de Población y VI de Vivienda. Lima: INEI; 2008.
6. Orozco Africano JM. Por qué reformar la reforma. Málaga: Eumed.net; 2006.
7. Carbajal J, Francke P. La seguridad social en salud: situación y posibilidades. Lima: Pontificia Universidad Católica del Perú; 2000.
8. Petrera M, Cordero L. El aseguramiento público en salud y la elección del proveedor. En: Agüero J, Cordero L, Escobal J, Flores R, Francke P, Gálvez J, et al. Pobreza y economía social: análisis de una encuesta (ENNIV 1997). Lima: Instituto Cuánto; 1999.
9. Castaño R, Zambrano C. Aseguramiento para la población pobre: una herramienta de protección financiera. Bogotá: Facultad de Economía, Universidad del Rosario; 2007.
10. Madueño M, Sanabria CA. Estudio de oferta de los servicios de salud en el Perú y en el análisis de brechas 2003-2020. Bethesda: Partners for Health Reform plus; 2002.
11. Séculi E, Fusté J, Brugulat P, Juncà S, Rué M, Guillén M. Percepción del estado de salud en varones y mujeres en las últimas etapas de la vida. Gac Sanit. 2001; 15(3): 217-23.
12. Tobar F. Una nueva universalidad a partir del respeto a la diferencia. En: XIII Congreso Internacional del CLAD sobre la Reforma del Estado y de la Administración Pública. Buenos Aires: CLAD; 2008.
13. Durán F. Estudio financiero-actuarial y de la gestión de EsSalud Perú: análisis y recomendaciones técnicas. Lima; Organización Internacional del Trabajo; 2005.
14. Instituto Nacional de Estadística e Informática. Encuesta Nacional de Hogares 2007. Lima: INEI; 2008.
15. McEvoy GM, Cascio WF. Cumulative evidence of the relationship between employee age and job performance. J Appl Psychol. 1989; 74(1): 11-17.
16. Robbins S. Comportamiento organizacional. 8ª ed. México DF: Prentice Hall; 1999.
17. Todaro R, Abramo L, Godoy L. Desempeño laboral de hombres y mujeres: opinan los empresarios. Santiago de Chile: Centro de Estudios de la Mujer; 2001.
18. Feres JC, Mancero X. El método de las necesidades básicas insatisfechas (NBI) y sus aplicaciones en América Latina. Santiago de Chile: CEPAL; 2001.
19. Schreiner M. Un índice de pobreza para México. Kansas: Microfinance Risk Management; 2006.
20. Instituto Nacional de Estadística e Informática. Perú: Encuesta demográfica y de Salud Familiar, ENDES continúa 2004-2006. Lima: INEI; 2007.
21. Perú, Ministerio de Salud, Consorcio de Investigación Económica y Social. Cuentas Nacionales de Salud. Perú, 1995-2005. Lima: MINSA/CIES; 2008.
22. Mossey JM, Shapiro E. Self-rated health: a predictor of mortality among the elderly. Am J Public Health. 1982; 72(8): 800-8.
23. Fowler FJ, Gallagher PM, Anthony DL; Larsen K, Skinner JS. Relationship between regional per capita medicare expenditures and patient perceptions of quality of care. JAMA. 2008; 299(20): 2406-12.
24. Fisher ES, Wennberg DE, Stukel TA, Gottlieb DJ, Lucas FL, Pinder EL. The implications of regional variations in Medicare spending, Part I: the content, quality, and accessibility of care. Ann Intern Med. 2003; 138(4): 273-87.
25. Andrulis D. Access to care is the centerpiece in the elimination of socioeconomic disparities in health. Ann Intern Med. 1998; 129(5): 412-16.
26. Blendon R, Buhr T, Cassidy EF, Pérez DJ, Sussman T, Benson JM, et al. Disparities in physician care: experiences and perceptions of a multi-ethnic America. Health Aff. 2008, 27(2): 507-17.
27. Abadía C. Pobreza y desigualdades sociales: un debate obligatorio en salud oral. Acta Bioeth. 2006; 12(1): 9-22.
28. Drouin A. Métodos de financiación de la asistencia médica. Utilización racional de los mecanismos de financiación para alcanzar la cobertura universal. Ginebra: Asociación Internacional de la Seguridad Social; 2007.
29. Sin DD, Svenson LW, Cowie RL, Man SF. Can universal access to health care of poor and nonpoor families? eliminate health inequities between children. Chest. 2003; 124(1): 51-56.
30. Lasser K, Himmelstein D, Woolhandler S. Access to care, health status, and health disparities in the United States and Canada: results of a cross-national populationbased survey. Am J Public Health. 2006; 96(7):1300-7.
31. US Department of Health and Human Services. Healthy People 2010: understanding and improving health. Washington DC: US Department of Health and Human Services; 2000.
32. UK Department of Health. Saving lives: our healthier nation. London: Stationery Office; 1999.
33. Health Canada. Toward a healthy future. Second report on the health of Canadians. Ottawa: Health Canada; 1999.
Correspondencia:
Dr. Risof Solís Cóndor
Dirección: Av. Velasco Astete 1398, Santiago de Surco, Lima, Perú.
Teléfono: (511) 372-6150
Correo electrónico: medrisof@yahoo.com
Recibido: 25-03-09
Aprobado: 24-06-09