Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Acta Médica Peruana
versión On-line ISSN 1728-5917
Acta méd. peruana v.25 n.3 Lima jul./set. 2008
ARTÍCULO DE REVISIÓN
Situación de la tuberculosis en el Perú
Tuberculosis in Peru: current status
Cesar Bonilla Asalde1,2
1 Médico Neumólogo. Coordinador de la Estrategia Sanitaria Nacional de Control y Prevención de la Tuberculosis del Ministerio de Salud (MINSA)
RESUMEN
Cada año se registran 220 000 nuevos casos de tuberculosis en la Región de las Américas y mueren mas de 50 000 personas a consecuencia de esta enfermedad.Uno de los aspectos más importantes y fascinantes en relación a la tuberculosis, es que es una enfermedad 100% curable y prevenible, sin embargo se ha convertido en la infección trasmisible más importante en los seres humanos.
En el Perú una comprensión cabal de la situación de la epidemia de la tuberculosis en el país, permite aplicar eficazmente las herramientas disponibles para su control, incrementando la eficiencia de las intervenciones habiendosé logrado considerables progresos en prevención y control de la tuberculosis, asi en el año 1992 se notificaron en total mas de 55 mil casos, mientras que el 2007, se ha logrado reducir esta cifra en 32,7 %, la meta al 2011 es disminuir el número de casos en 50%. Tambien se ha mejorado e incrementado la la capacidad diagnostica de TB MDR Y TB XDR. No obstante, tanto la TB MDR, TB XDR, la comorbilidad TB/VIH-SIDA, el estigma, la discriminación y lo complicado de las intervenciones técnicas, socioeconómicas y culturales, significan un reto para el mejoramiento.
El 58 % de casos de TB, 82 % de casos de TB MDR y 93 % de casos de TB XDR son notificados por Lima y Callao. El primer caso de TB XDR1,2 , fue notificado el año de 1999 y hasta agosto del 2008 se han notificado 186 casos acumulados, de los cuales el 85 % se concentran en los distritos de La Victoria, Lima Cercado, San Martin de Porres, San Juan de Lurigancho, Ate, Santa Anita y El Agustino.
Palabras clave: tuberculosis, tuberculosis multidrogo resistente, TB-XDR, epidemiología.
ABSTRACT
Each year, 220 000 new cases of tuberculosis (TB) are diagnosed in the Americas, and more than 50 000 persons die every year as a consequence of this disease. One of the most important and fascinating aspects with respect to TB is that it is a one hundred per cent curable and preventable disease; however, it has become the most important transmissible disease for human beings. In Peru, a thorough understanding of the tuberculosis epidemics allows us to efficaciously apply the available tools for TB control, and the usefulness of interventions is increased, having achieved considerable progress made in TB prevention and control. In 1992, more than 55,000 cases of TB were notified, and this figure has had a 32.7% reduction for 2007. The goal for year 2011 is to achieve a 50% reduction in the number of cases of TB. The diagnostic capacity for multidrug resistant TB (MDR-TB) and extremely drug resistant TB (XDR-TB) has also been improved and increased. Nevertheless, MDR-TB, XDR-TB, TB/HIV-AIDS, stigma, discrimination, and complicated technical, socioeconomic, and cultural interventions mean a great challenge for us to fulfill. 58% of all cases of TB, 82% of MDR-TB and 93% of XDR-TB cases have been reported by Lima and Callao. The first case of XDR-TB was reported in 1999, and up to August 2008, the cumulative case toll is 186, and 85% of them are concentrated in la Victoria, downtown Lima, San Martin de Porres, San Juan de Lurigancho, Ate, Santa Anita, and El Agustino districts.
Key words: Tuberculosis, multidrug-resistant tuberculosis (MDR-TB), extremely drug resistant tuberculosis (XDR-TB)
INTRODUCCIÓN
Cada año se registran 220 000 nuevos casos de tuberculosis en la Región de las Américas y mueren mas de 50 000 personas a consecuencia de esta enfermedad. La tuberculosis tiene cura, estas muertes son evitables.
Solo con la participación activa y organizada de la comunidad se podrá mejorar el diagnostico de los casos y mas personas podrán curarse. La tuberculosis puede afectar a todos por igual: no reconoce edad, sexo, raza o condición social, pero esta estrechamente ligada a la pobreza. Las personas mas postergadas son las mas vulnerables a la tuberculosis1
ANTECEDENTES
Uno de los aspectos más importantes y fascinantes en relación a la tuberculosis, es que es una enfermedad 100% curable y prevenible, sin embargo se ha convertido en la infección trasmisible más importante en los seres humanos. Múltiples factores explican esta situación, sobre todo factores demográficos y socioeconómicos que favorecen las migraciones, la presencia de determinantes sociales y estilos de vida inadecuados, la escasa atención prestada al control de la tuberculosis en muchos países y la peligrosa comorbilidad con la epidemia del VIH, además que algunas de las fuentes de contagio con frecuencia quedan sin ser diagnosticadas y sin recibir tratamiento, pero lo mas grave aún es el hecho que cuando lo reciben, la prescripción inadecuada y la falta de adherencia al tratamiento, favorece un aumento de la tuberculosis (TB) y la tuberculosis multidrogorresistente (TB MDR)1.
Diferentes análisis históricos subrayan que la mejor forma que tienen los países para enfrentar esta problemática, es con la implementación de programas de control de cobertura nacional y altamente eficientes que usen tecnologías apropiadas y que incorporen a sus actividades rutinarias métodos de monitoreo y evaluación permanentes, que permitan mejorar su operatividad. En la medida que un programa altamente eficiente brinde una atención de calidad, comenzara a solucionar algunos de los problemas que favorecen la presencia de casos de TB y TB MDR y estos deben comenzar a mostrar franca disminución, si a ello le adicionamos una política agresiva en el manejo de los casos ya producidos, entonces con estas medidas de intervención, se estaría consiguiendo un verdadero impacto sobre aspectos epidemiológicos y clínico-operacionales que controlarían el problema en cualquier país del mundo2.
Si bien el desarrollo económico y el crecimiento del ingreso figuran indudablemente entre los factores que ayuda a explicar las notables mejoras de la salud en el siglo XX3 son dos los mensajes que surgen claramente y que ayudan a entender que se pueden lograr mejoras extraordinarias en el control de la TB sin un ingreso elevado o en rápido aumento:
-
El concepto de salud pública en el que se basa la definición de las funciones esenciales de la salud publica que involucra en una acción colectiva al Estado y la sociedad civil, encaminada a proteger y mejorar la salud de las personas, en el marco de la conducción de servicios de prevención y promoción de la salud en grupos poblacionales definidos y las que tienen que ver con la organización de servicios de atención curativa individual1.
-
Las iniciativas para el control de la tuberculosis tienen tres dimensiones de intervención integral:
- Humanitaria: Es un enfoque centrado en la persona afectada (PAT), tiene la intención de prevenir la enfermedad, sufrimiento y muerte por tuberculosis. Esta dimensión supera el clásico enfoque de la beneficencia, incorporando el concepto de ciudadanía en salud, en donde los PAT se convierte en pieza clave de su recuperación, con derechos pero también con responsabilidades.
- Salud pública: es un enfoque centrado en la comunidad, en donde el diagnostico y tratamiento adecuado de los casos son elementos importantes para prevenir y reducir la transmisión de la tuberculosis en las comunidades, lo que requiere estrategias de control organizadas, receptivas y adaptables a la reforma del
- Sector salud: esta dimensión incorpora la vigilancia ciudadana, bajo una perspectiva sistémica, integral e integradora.
- Política y económica: es un enfoque centrado en los tomadores de decisiones políticas y financieras en los diferentes niveles de gestión. Reducción de los costos directos e indirectos a los individuos y la sociedad, mitigando la pobreza y promoción del desarrollo. Se incluye en esta dimensión al sector privado dentro del contexto de responsabilidad social que le compete.
En esa perspectiva la tuberculosis en el Perú1, desde el plano mas general, es considerada como una prioridad sanitaria nacional, con un enfoque multisectorial e interinstitucional; que permite el abordaje integral y multifactorial, en un contexto de alianzas estratégicas, para el control, reducción y prevención de esta enfermedad, mediante una movilización nacional orientada a acciones de alto impacto y concertada entre los diferentes actores sociales e instituciones, con un enfoque de costoefectividad de alta rentabilidad económica y social.
Si bien las prioridades de salud, son relativamente fáciles de definir, se piensa que satisfacerlas es mucho más difícil, aunque la experiencia del país ha demostrado que no deja de ser factible.
Se ha hecho considerables progresos en prevención y control de la tuberculosis y son evidentes los logros, el año 1992 se notificaron en total mas de 55 000, mientras que el 2007, se ha logrado reducir esta cifra en 32,7 %, la meta al 2011 es disminuir el número de casos en 50 %. La tasa de morbilidad (total de casos) para el año 2007 fue 125,1 x 100 000 habitantes y el año 1992 se reporto 256,1 x 100 000 habitantes (periodo de máxima tasa).
Se están identificando mas del 90% de los casos de tuberculosis pulmonar frotis positivo que existen en la comunidad (la OMS2 estima 96 %) y se curan el 92% de los casos nuevos que ingresan a tratamiento (Metas de la OMS para la detección es 70% y para la curación 85%)3.
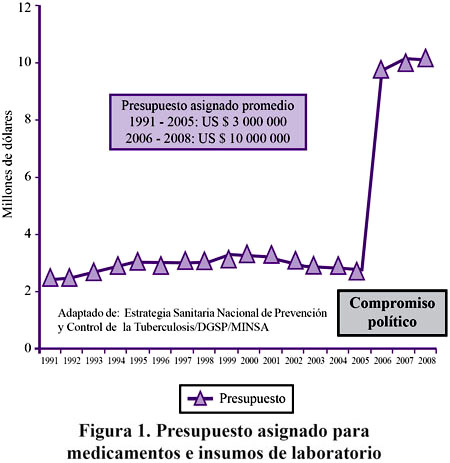
La inversión del Estado en TB incluyendo los costos fijos y variables, asciende alrededor de 105 millones de soles. El presupuesto promedio destinado para la compra de medicamentos e insumos de laboratorio fue de 8 750 000 nuevos soles anuales hasta el 2005, desde el 2006 se ha producido un incremento de 250 % lo que ha permitido mejorar esquemas terapéuticos que se brindan en TB MDR4.
Los años 2006 y 2007 con recursos del tesoro público y de algunos cooperantes, se ha conseguido curar a 64 000 peruanos y peruanas de la TB en todas sus formas, previniendo que se enfermen en ese periodo 256 000 y evitado que mueran alrededor de 8 000.
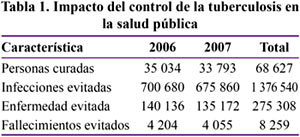
De los casos que curan el 80 % se encuentra en la edad económicamente activa, entonces los años 2006-2007, hemos recuperado a la fuerza productiva del país a 51 200 peruanos, los cuales significarían 174 000 000 nuevos soles de su PBI.

La actual situación contrasta con lo observado antes del año 2005, en donde no se garantizo diagnóstico y tratamientos de alta eficacia para TB MDR. Solo teníamos un laboratorio que realizaba pruebas de sensibilidad de primera línea para reconocer TB MDR y las de segunda línea para identificar tuberculosis de extrema resistencia (TB XDR) se realizaban en USA, No se realizaban pruebas rápidas y de los casos que ingresaban a tratamiento, solo curaba el 40 %. Se estima que en el periodo comprendido entre el segundo semestre 2001 y el primer semestre 2004 se dejaron de diagnosticar 13 000 casos de TBP FP y alrededor de 650 casos de TB MDR1.
Se ha incrementado en 16 % las baciloscopias y 19% el número de cultivos de diagnóstico. El 2007 se han realizado 10 275 pruebas de sensibilidad convencional, lo que significa 167 % de incremento en relación al año 2004.
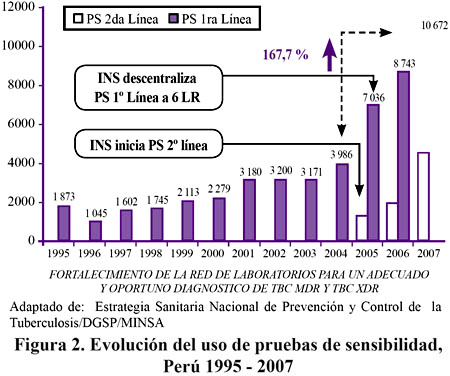
Se ha incrementado a seis el número de laboratorios que realizan pruebas de sensibilidad convencional (cuatro en Lima y uno en Lambayeque y Arequipa) y el Instituto Nacional de Salud (INS) realiza pruebas de sensibilidad a primera y segunda línea.
Se han comenzado a realizar Pruebas Rápidas de Sensibilidad1 para el diagnóstico de TB MDR en 3 DISAS en Lima y Callao. Están en proceso de validación 4 laboratorios (uno en Lima y tres en regiones).
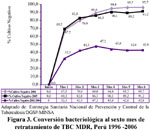
Con la aplicación de un esquema de tratamiento altamente eficaz para TB MDR, se ha conseguido conversión bacteriológica del esputo al sexto mes de tratamiento2 en el 93% de los casos, lo que nos permite estimar que al concluir el tratamiento alrededor del 80 % de ellos tendrán como condición de egreso curado, comparado con los resultados de las cohorte del antiguo esquema de tratamiento en el periodo 1997-2004 que sólo alcanzaba a curar el 40 % de los que ingresaban a tratamiento. En la actualidad no tenemos resultados de curación de los casos que iniciaron el 2006, debido a que aun se encuentran en tratamiento, pero las cifras del año 2005 muestran curación en el 72 % de los casos.
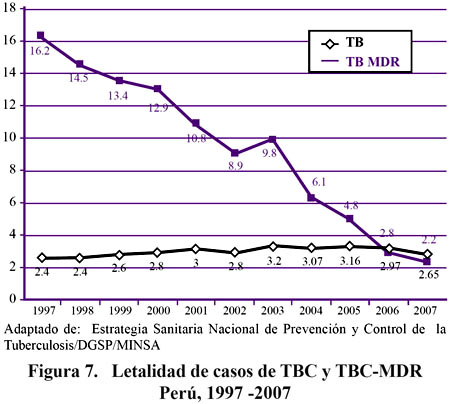
Antes del 2006 el tiempo de demora al inicio de tratamiento era en promedio 10 meses, actualmente es de dos y debería seguir disminuyendo. El INS ha implementado un sistema de consulta informático NET Lab que esta permitiendo acceso oportuno a los resultados de prueba de sensibilidad. Otro aspecto importante es la disminución de la tasa de letalidad en TB MDR el año 1997 fue 16,2% y el 2007 es 2,2 %.
El Estudio de prevalencia y riesgo anual de infección por tuberculosis en escolares de colegios del Perú1 realizado el año 2007 muestra que este indicador esta disminuyendo en Lima y Callao a razón de 0,06 por año, pero en provincias se esta incrementando 0,13 por año, en comparación al estudio realizado el año 1999. Una explicación esta situación podría ser la mejora de las actividades de prevención en Lima y Callao y en relación a regiones, el retorno de emigrantes a sus jurisdicciones de origen, llevando consigo enfermedades adquiridas en las principales ciudades del país.
El año 2005 se realizo el Tercer Estudio de Vigilancia de la Resistencia a medicamentos antituberculosis, el cual ha sido publicado en el último reporte 2008 de la OMS2.
En comparación a los estudios de 1996 y 1999 se observa un incremento de la MDR primaria y MDR adquirida, sin embargo estos resultados tienen que ser analizados en su exacto contexto metodológico y epidemiológico:
-
Este estudio refleja la situación ocurrida en el periodo 2001-2004 en que se deterioraron las actividades del ex programa del control de TB.
-
En los estudios de los años 1996 y 1999 en los antes tratados no se incluyeron casos de fracasos y crónicos (situaciones en las que se van a encontrar la mayor cantidad de casos de TB MDR adquirida), lo que si ocurrió en el estudio del año 2005, por tal razón las cifras no son comparables.
No obstante, la TB MDR, TB XDR, comorbilidad TB/VIHSIDA, el estigma, la discriminación y lo complicado de las intervenciones técnicas, socioeconómicas y culturales, significan un reto para el mejoramiento.
ESTADO DE LA EPIDEMIA EN EL PERÚ
Una comprensión cabal de la situación de la epidemia de la tuberculosis en el país, permite aplicar eficazmente las herramientas disponibles para su control, incrementando la eficiencia de las intervenciones. Se necesita conocer los factores que conducen a una determinada situación para entender su magnitud y en base a ello la toma de decisiones.
Hasta el año 2001 nuestro país se encontraba en condiciones de superar las metas mundiales del milenio respecto al control de la TB. Desde el segundo semestre del año 2001 hasta el primer semestre del 2004 se produjo un deterioro sostenido de las actividades de búsqueda de casos, lo que esta siendo revertido a la fecha, sin embargo se deben redoblar esfuerzos para alcanzar la meta.1
La experiencia peruana certifica que los lineamientos sobre los cuales se desarrollan las estrategias sanitarias de control de la tuberculosis en países de alta incidencia y de bajos o medianos recursos son apropiados, cuando se tienen contenidos y objetivos claros a corto, mediano y largo plazo se mejoran los procesos.
Es una enfermedad social totalmente curable, que es causa y consecuencia de pobreza y que afecta a la población económicamente activa, siendo los grupos de edad más afectados los comprendidos entre los 15 y 54 años.
El año 2007 las regiones con más altas tasas de TB son: Lima, Callao, Ica, Tacna, Madre de Dios, Ucayali y Loreto.
En el Perú en el año 2007 se han atendido 29 393 casos nuevos de tuberculosis, si lo comparamos con el año 1992 en que se diagnosticaron 52 549 casos se evidencia una disminución del 43,7 %, sin disminuir el esfuerzo de búsqueda a través de la identificación y posterior examen de los sintomáticos respiratorios.
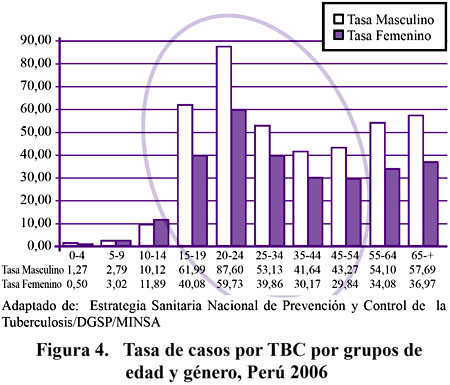
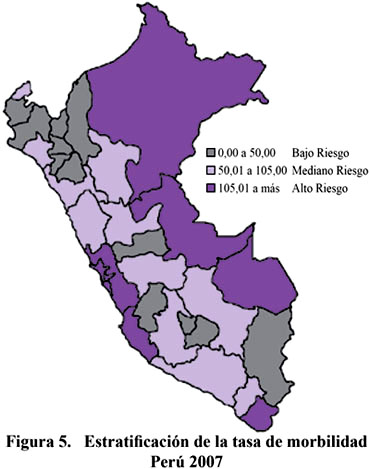
En el año 2007 se evidencia una disminución en el número de casos notificados de TB MDR. El año 2005 ingresaron a tratamiento de segunda línea en el país 2 436 casos de TB MDR, lo que hace un acumulado desde el año 1996 de 10 332 casos. Los años 2006 y 2007 ingresaron 1 825 y 1 785 casos respectivamente, cifra menor a lo reportado el año 2005. Comentario adicional merece el hecho que se ha incrementado la capacidad diagnostica de TB MDR Y TB XDR, tal como explicamos líneas arriba, producto de ello se evidencia en el año 2005 que de los casos que iniciaron retratamiento el 33 % no se realizo prueba de sensibilidad, observándose el año 2007 una reducción del 10 % producto de haber mejorado el acceso a pruebas de sensibilidad.
En ese sentido las estimaciones epidemiológicas y operacionales, indican que al haber incrementado el número de pruebas de sensibilidad realizadas y mejorado nuestro sistema de registro e información (mejor calificación y definición de casos), se esta diagnosticando el 84 % de la prevalencia, además se estima curar alrededor del 80 % de estos y reduciendo la letalidad, entonces la TB MDR estaría ingresando en una meseta epidemiológica, para luego continuar con una reducción del 5 % igual como ocurre con la TB sensible 1.
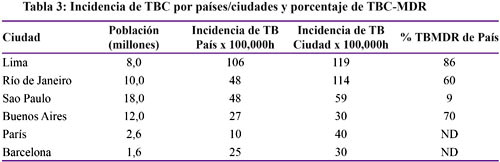
El 58 % de casos de TB, 82 % de casos de TB MDR y 93 % de casos de TB XDR son notificados por Lima y Callao, esto responde a una situación epidemiológica y social ampliamente descrita en las grandes ciudades. Las grandes ciudades de países desarrollados y en vías de desarrollo concentran en sus zonas de pobreza y de mayor migración altas tasas de incidencia de tuberculosis. Estas cifras siempre son mayores que en otras áreas geográficas del país y en ocasiones llegan a duplicar o triplicar la incidencia global.
Tal como sucede en Paris que tiene cuatro veces más que la tasa nacional o Rio de Janeiro o Buenos Aires que tienen tasas incrementadas y además concentran el 60 % y 70 % de la TB MDR del país 1,2 Lima no escapa a esta realidad global, donde como consecuencia de las determinantes sociales en la década de los 90´s se produjo migración hacia la capital del país y otras ciudades importantes.
El 86 % de todos los casos de TB en Lima Metropolitana se notifican en 18 de sus 43 distritos, los cuales tienen como características: tasa de morbilidad por encima del promedio nacional y alto porcentaje de hacinamiento. El 83 % de los distritos de este grupo reportan casos de TB MDR por encima del promedio de Lima Metropolitana y especialmente están ubicados en 13 distritos: San Juan de Lurigancho, San Martin de Porres, la Victoria, Ate, Lima Cercado, San Juan de Miraflores, Comas, El Agustino, Santa Anita, Villa Maria del Triunfo, Villa El Salvador, Independencia y Los Olivos.
El primer caso de TB XDR1,2 , fue notificado el año de 1999 y hasta agosto del 2008 se han notificado 186 casos acumulados, de los cuales el 85 % se concentran en los distritos de La Victoria, Lima Cercado, San Martin de Porres, San Juan de Lurigancho, Ate, Santa Anita y El Agustino.
En estos momentos se ha iniciando un proceso para el análisis de la base de datos disponible y plantear alternativas de solución a un problema de salud publica complejo que rebasa los linderos biomédicos.
Los casos de TB MDR y TB XDR están localizados en los distritos que conforman el escenario epidemiológico de alto riesgo, por lo tanto es necesario fortalecer los servicios de salud y fortalecer las intervenciones desde el punto de vista multisectorial, con la participación de los gobiernos locales, organizaciones de personas afectadas, empresa privada y la sociedad civil en su conjunto.
En el presente documento no hemos presentado información sobre comorbilidad TB VIH, situación de TB en establecimientos penitenciarios, TB en población indígena y TB en trabajadores de salud que por su importancia serán motivo de otro reporte.
INTERVENCIONES ESPECÍFICAS PARA EL CONTROL DE LA TUBERCULOSIS
-
Asegurar la continuidad y expansión de la Estrategia DOTS (estrategia altamente costo efectiva recomendada por la OMS par el control de la TB)
-
5% de captación de sintomáticos respiratorios respecto de las atenciones de mayores de 15 años (Basal año 2007: 3,5 %)
-
10% de Incremento de los sintomáticos respiratorios examinados en relación al periodo anterior (Basal año 2007: 1 436 931 sintomáticos respiratorios examinados).
-
80 % de establecimientos de salud en zonas de mayor pobreza y de mayor incidencia de TB (Áreas de elevado riesgo de transmisión de la TB-AERTs), cuenten con equipos locales de trabajo multidisciplinarios para el seguimiento de la adhesión al tratamiento, incluidos establecimientos penitenciarios y población indígena.
-
Mantener el control de calidad al 100% de los laboratorios que hacen baciloscopías.
-
Universalización progresiva estratificada de las pruebas de sensibilidad a medicamentos antituberculosis en el 100 % de las regiones de salud con alta carga de TB MDR y TB XDR.
-
Ampliación al 100 % de la cobertura del tratamiento de casos con TB MDR cubiertos por financiamiento publico (Basal año 2007: 70 %).
-
Diagnostico de VIH previa consejería en el 100% de los casos diagnosticados con TB.
-
Implementar programas de bioseguridad y protección respiratoria para el control de la transmisión de TB y TB MDR en el 100 % de las regiones de salud con más alta carga.
-
Facilitar la interacción intersectorial, interinstitucional, sociedad civil y organizaciones de personas con tuberculosis, que garanticen la continuidad de los procesos en todos los niveles de gestión en las regiones del país, a través de Planes Multisectoriales de Lucha contra la TB, que permitan el control de la enfermedad
-
70 % de las regiones de salud en donde la tuberculosis es un problema de salud publica, desarrollan acciones de lucha contra la TB según planes multisectoriales..
-
El 70 % de las regiones de salud en donde la tuberculosis es un problema de salud pública, cuentan por lo menos con una Organización de Personas con Tuberculosis.
-
El 70 % de las regiones de salud en donde la tuberculosis es un problema de salud publica, han incorporado a la tuberculosis como indicador de desarrollo socioeconómico.
RETOS Y PERSPECTIVAS A CORTO Y MEDIANO PLAZO
-
Sostenibilidad y ampliación de la estrategia DOTS en el marco del proceso de descentralización del sector salud y de la Estrategia Alto a la Tuberculosis de la OMS1.
-
Fortalecer el liderazgo y la normatividad del sector salud, promoviendo la participación de la sociedad civil
-
Sostenibilidad del compromiso político
-
Consolidación del proceso de descentralización a los gobiernos regionales y locales.
-
Estándares de buenas prácticas de atención aplicados en todos lo niveles de gestión.
-
Mayor participación de otras instituciones no MINSA en el control de la TB.
-
Evaluación de costo efectividad de las intervenciones.
-
Fortalecer la lucha contra el estigma y la discriminación.
-
Fortalecer, expandir y reorientar las prioridades diseñando e implementando intervenciones efectivas y sostenibles en áreas de alta vulnerabilidad con elevado riesgo de transmisión.
-
Establecer y consolidar estrategias a nivel regional y local que permita una rapida adecuada y eficaz estrategia para enfrentar la situación actual y futura de la TB, TB MDR y TB XDR.
-
Abordaje de la TB y otras enfermedades respiratorias propuesta por la OMS (PAL) para el manejo como síndrome de las enfermedades respiratorias del adulto incorporado en el DOTS Ampliado implementado en el país.
-
Fortalecimiento del grupo de trabajo nacional colaborativo para la comorbilidad TB-VIH.
-
Fortalecimiento del grupo nacional de trabajo de TB MDR/XDR integrado por la ESN PCT y representantes de la sociedad civil y persona afectada por TB.
- Instalación de los Comités Alto a la Tuberculosis en las regiones de salud de más alta incidencia de TB en el país. -
Fortalecimiento del grupo nacional de trabajo de TB en población Indígena y zonas de frontera integrado por la ESN PCT y los coordinadores de las ocho regiones de salud fronterizas.
-
Abordaje protocolizado en el contexto de la ESN PCT de personas con comorbilidad tuberculosis y diabetes.
-
Mejoramiento continúo de la calidad en gestión de los recursos humanos.
-
Impulsar la creación de Hogares de Acogida para que en condiciones de respeto a la dignidad y derechos humanos, las personas con TB XDR puedan recibir una adecuada atención.
-
Continuar disminuyendo los tiempos para el acceso a diagnóstico y medicamentos.
-
Fortalecimiento del INS y de los seis laboratorios regionales que realizan pruebas de sensibilidad a medicamentos antituberculosis y expandir la utilización de pruebas rápidas para el diagnostico de TB y TB MDR a diez regiones de salud del país.
-
Fortalecer trabajo de Centros de Excelencia para la atención de la TB, TB MDR, TB XDR y comorbilidad TB VIH.
-
Diseñar protocolo de procedimientos para el suministro de medicamentos antituberculosis de segunda línea.
-
Continuar garantizando medicamentos antituberculosis de calidad.
-
Mejorar la gestión de información, impulsando las actividades de supervisión, vigilancia, evaluación y difusión.
-
Fortalecimiento del sistema de información con retroalimentación efectiva y oportuna en todos los niveles.
-
Cumplimiento en todos los niveles de la entrega oportuna de los informes operacionales y estudios de cohortes con control de calidad al 100%
-
Establecer enlace entre base de datos del NET LAB del INS y Registro Médico Electrónico de la ESN PCT1.
-
Enfrentar determinantes sociales y abordaje de causas estructurales de Pobreza-Exclusión-TB encausado a alcanzar los ODM.
-
Estudio de impacto económico de la tuberculosis en el país.
CONCLUSIONES
-
La TB es un problema de salud pública, sin embargo el MINSA ha dado pasos firmes para su control, existiendo metas y objetivos claros.
-
Las estimaciones epidemiológicas y operacionales, indican que al haber incrementado el número de pruebas de sensibilidad realizadas y mejoradas nuestro sistema de registro e información, se estaría logrando un impacto sobre la TB MDR.
-
Existe aun un tramo por avanzar, mejorar la gestión de medicamentos y encontrar alternativas para la rotación del personal, fortalecer el compromiso de otros sectores, gobiernos regionales, gobiernos locales, empresa privada y otros sectores de la sociedad civil.
-
No obstante, la TB MDR, TB XDR, comorbilidad TB/ VIH-SIDA, el estigma, la discriminación y lo complicado de las intervenciones técnicas, socioeconómicas y culturales, significan un reto para el mejoramiento.
REFERENCIAS BIBLIOGRÁFICAS
1. La Salud en las Américas, Volumen I- Regional. Washington. OPS, 2007.
2. Guía para la Evaluación de un Programa Nacional de Prevención y Control de de la Tuberculosis. Geneva. WHO, 1998.
3. Compendio de Indicadores para el Monitoreo y la Evaluación de los Programas Nacionales de tuberculosis. Stop TB Partnership. Geneva. WHO, 2004.
4. Las prioridades de la Salud. Washington. Banco Mundial, 2006.
5. La Salud en las Américas. Volumen I. Washington. OPS, 2002.
6. Norma Técnica de Salud para el Control de la Tuberculosis. Perú. NTS N° 041/MINSA/DGSP-V.01, 2006.
7. Global Tuberculosis Control. Surveillance, Planning, Financing. Ginebra. WHO , 2008.
8. Un Marco Ampliado del DOTS para el Control Eficaz de la Tuberculosis. Alto a la Tuberculosis. Geneva. WHO, 2002.
9. Construyendo Alianzas Estratégicas para detener la Tuberculosis. Perú. MINSA, 2006.
10. Construyendo Alianzas Estratégicas para detener la Tuberculosis. Perú. MINSA, 2006.
11. Shin S, et al. Scale-up of multidrug-resistant Tuberculosis Laboratory Services, Peru. Emerg Infect Dis 2008 May
12. Bonilla C, et al. Bacteriological sputum conversion to the sixth month of MDR TB treatment. Int J of Tuberc Lung Dis. Paris 2006: Abstract book 37 th world conference on lung health of the UICTER.
13. Estudio de prevalencia y riesgo anual de infección por tuberculosis en escolares de colegios del Perú Año 2007. MINSA Perú (comunicación MINSA).
14. Global Proyect on Antituberculosis Drug Resistance Surveillance Antituberculosis drug resistance in the world : Fourth global report . Geneva, WHO 2008
15. Construyendo Alianzas Estratégicas para detener la tuberculosis. Perú. MINSA, 2006.
16. Mitnick C, et al. Community-based therapy for multidrugresistant tuberculosis in Lima, Peru. N Engl J Med 2003; 348:119-28
17. Mirzayev F, et al. Treatment outcomes from nine proyects approved by Green Light Committee 2000-2003. Int J of Tuberc Lung Dis. Capetown 2007: Abstract book 38 th world conference on lung health of thr UICTER.
18. Rich M, et al. Representative drug susceptibility patterns for guiding desingn of retreatment regimens for MDR TB. Int J Tuberc Lung Dis 2006. 10 (3): 290-296
19. Trebuck A. Tuberculosis and big cities. Int J Tuberc Lung Dis. 2007 Jul;11(7):709
20. Sociedad Española de Neumologia y Cirugia Toracica, SERPAR, 2008
21. Bonilla C, et al. Management of Extensively Drug Resistant Tuberculosis in Peru: Cure is Possible. Plos One 2008; Vol 3:8;2957 published online 2008 august 13 (www.plosone.org).
22. Mitnick C, et al. Comprehensive treatment of extensively drug resistant tuberculosis. N Engl J Med 2008 359:6
23. The Global Plan To Stop TB 2006-2015. Actions for Life. Geneva, WHO 2006
24. Hamish F, et al. Evaluating the impact and cots of deploying and Electronic Medical Record System to support Tb treatment in Peru. AMIA Symposium Proceedings: Pag 264. 2006
CORRESPONDENCIA
César Bonilla Asálde
cesarbon@yahoo.es