INTRODUCCIÓN
El lupus eritematoso sistémico con debut en la infancia y juventud (LESp) representa aproximadamente un 15% del total de pacientes con LES. El cuadro clínico del LESp es básicamente el mismo que el patrón adulto, pero con la característica de manifestaciones neuropsiquiátricas y renales más agresivas. Actualmente no se dispone de criterios de clasificación o diagnósticos para LESp, teniendo que optar por los criterios para el adulto. El diagnóstico de un LESp suele ser difícil, sobre todo en sus fases iniciales y por la presencia de múltiples diagnósticos diferenciales.
Si bien es cierto el cuadro clínico es similar al del adulto, en el LESp hay tendencia a la afectación de un solo órgano. A medida que se desarrolla evolutivamente el cuadro los sistemas más afectados son el renal, articular, cutáneo, hematológico, neurológico y cardiorrespiratorio. La forma de debut de un LESp es similar a la del adulto: malestar general, rash malar, úlceras orales, nefritis lúpica y fenómeno de Raynaud. Sin embargo, se han reportado formas de debut poco comunes como infarto cerebral, serositis, sordera e hipertensión pulmonar.
El tratamiento del LESp no difiere a la del adulto, sin embargo, la gravedad de la enfermedad en niños y jóvenes hace obligatorio el uso de altas dosis de corticoides e inmunosupresores. Existen escasos ensayos clínicos que tengan como población diana a niños y jóvenes con LESp, por lo que las recomendaciones terapéuticas existentes se basan en la evidencia presente en adultos. La terapia biológica irrumpió gratamente a finales de los años 90 y así el pronóstico mejoró en el LESp. Rituximab es un anticuerpo monoclonal quimérico que agota linfocitos B CD-20, de esta manera inactiva el incendio autoinmunitario que produce dicha línea celular. Su uso para enfermedades autoinmunes está extendido en todo el mundo, pero aún no hay consenso sobre su real eficacia en LESp, de modo que sigue siendo un punto débil en la actualidad.
OBJETIVOS
Presentamos 2 casos de LESp con forma de debut poco frecuente (infarto cerebral y serositis), que respondieron excelente a rituximab (RTX) ante la falta de respuesta a terapia convencional.
MÉTODOS
Reporte de caso, con descripción de cuadro clínico, método diagnóstico y forma de tratamiento.
RESULTADOS
Primer caso: mujer de 16 años, con historial de cansancio y malestar general desde los 14 años. Acude por emergencia debido a cefalea progresiva, mareos y náuseas, una vez ingresada presenta convulsión tónico clónica con posterior periodo postictal prolongado. La tomografía cerebral (Figura 1) muestra infarto cerebral frontoparietal izquierdo. el examen físico revela livedo reticularis en miembros inferiores, dolor articular periférico inflamatorio sin sinovitis, caída de cabello y úlceras orales. Los análisis dirigidos mostraron anemia normocítica, 120.000 plaquetas, complemento consumido, PCR en 145 mg/dl y título de ANA en 1/320 patrón homogéneo, para complicar el cuadro se obtuvo 3.200 mg de proteínas en la muestra de orina de 24 horas. Los estudios de anticuerpos antifosfolipídicos fueron negativos.
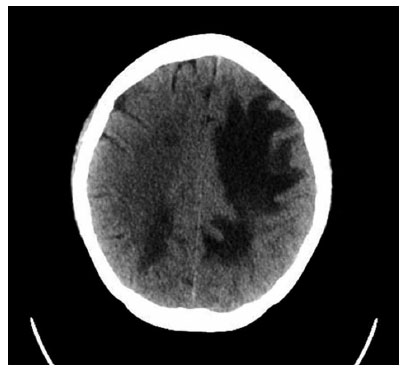
Figura 1 Primer caso. Tomografía cerebral al ingreso por emergencia. Se observa área hipodensa que compromete áreas frontal y parietal izquierdos.
Con estos hallazgos clínicos y laboratoriales se hace diagnóstico certero de LESp con compromiso renal, neurológico y hematológico, decidiendo pulsos de metilprednisolona (MTP) 1 g EV diario por 3 días, luego ciclofosfamida (CFM) 1 g EV mensual. Luego de 3 meses de dicho tratamiento la paciente persiste con proteinurias de 2 g, fatiga y artralgias, además presenta herpes zóster en nalgas. En este contexto se decide cambio a RTX (375 mg/m2) los días 1 y 15 semestral. Al cabo de 6 meses de tratamiento la proteinuria desapareció, así como las artralgias y el malestar general, el SLEDAI-2K se mantuvo en rangos de remisión y además no volvió a presentar accidentes cerebrovasculares, manteniendo en la actualidad dosis bajas de prednisona.
Segundo caso: varón de 10 años, inició de manera más o menos brusco dolor abdominal difuso con distensión asociada. Cuadro pareció mejorar de manera espontánea, pero se agregó cansancio y dificultad respiratoria, se añadió palpitaciones y dolor precordial. Ingresa a sala de emergencia por cuadro agudo. La radiografía de abdomen de pie no reveló niveles hidroaéreos, pero la radiografía de tórax (Figura 2) mostró derrame pleural bilateral con crecimiento de la silueta cardiaca, una ecocardiografía concluyó en derrame pericárdico. También se constata derrame ascítico por ultrasonografía. En el examen físico saltó a la vista palidez general y edema en miembros inferiores, además frote pericárdico y abolición del murmullo vesicular en ambas bases pulmonares, los estudios de laboratorio mostraron leucopenia con linfopenia, anemia normocítica, reactantes de fase aguda elevados, título de ANA en 1/560 patrón homogéneo, anti-ADN en 280 U/ml, complemento descendido, transaminitis, urea, creatinina, examen de orina y proteinuria en 24 horas en rangos adecuados.
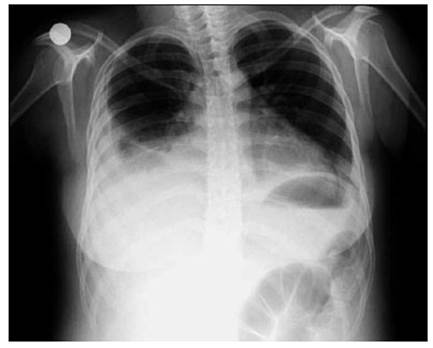
Figura 2 Segundo caso. Se puede observar derrame pleural a predominio derecho con rectificación de los bordes cardiacos. Se trataba de una serositis pleuropericárdica.
La sospecha diagnóstica de serositis por LESp se confirma y se pulsa con MTP (30 mg/Kg/dosis) durante 4 días, para pasar posteriormente a micofenolato (MMF) en dosis de 600 mg/m2, junto con dosis descendentes de prednisona. El paciente tolera la terapia indicada, pero al cabo de 2 meses aparece nuevamente serositis. Se decide cambiar a terapia biológica con RTX (375 mg/ m2) administrado en los días 1 y 15 cada 6 meses. La respuesta fue excelente: a las 2 semanas de la segunda infusión la distensión abdominal y dificultad disminuyeron drásticamente, así como se mantuvieron normales los niveles de urea y creatinina.
Actualmente el paciente se encuentra en remisión, con dosis bajas de prednisona.
DISCUSIÓN
Actualmente no existe consenso sobre eficacia y seguridad de RTX en población pediátrica con LES. Nuestro reporte llega a la misma conclusión de la mayoría de los reportes similares al nuestro: RTX es seguro y eficaz en niños y adolescentes con LES. Nuestros 2 pacientes lúpicos lograron mejoría notable con RTX (afectación renal y del SNC en el primer caso y serositis en el segundo). La mayoría de reportes de tratamiento con RTX son casos de nefritis lúpica.
Basu y colaboradores publicaron un estudio observacional. Ellos estudiaron a 44 pacientes pediátricos con nefritis lúpica activa, 17 fueron tratados con CYC, 12 con micofenato y 15 con ciclofosfamida como tratamiento de rescate. Todos los pacientes recibieron micofenolato como tratamiento de mantenimiento. Luego de 36 meses se llegaron a las siguientes conclusiones: ningún niño del grupo de RTX tuvo recaídas (contra 17% de micofenolato y 47% de ciclofosfamida), mientras que la remisión completa se logró en 76.5% del grupo RTX, contra 41.7% con micofenolato y 46.7% con ciclofosfamida. Los autores concluyen que RTX es efectivo en niños con LES y recomiendan su uso. 1
Sawhney y colaboradores ejecutaron un estudio retrospectivo sobre uso, eficacia y seguridad de RTX en una cohorte de pacientes pediátricos con LES. Los resultados arrojaron que RTX se utilizó en 17 de 225 pacientes pediátricos con lupus (7,5%), siendo la indicación más común la enfermedad renal resistente (53 %), además se observó una mejora significativa en todos los dominios estudiados: SLEDAI de 16,25 antes de RTX y disminuyó a 1,43 seis meses después de RTX (valor de p 0,001), además el uso de corticoides se redujo del 100 % antes de RTX al 33% a los 2 años. Este estudio confirma que RTX es muy efectivo en LES infantil y puede usarse de manera segura incluso en un país con una carga muy alta de enfermedades infecciosas. 2
Trachana et al reportaron su experiencia con RTX en 4 niños con LES y múltiple afectación sistémica. Las dosis de RTX variaron entre 375-500 mg/m2. Ninguno presentó reacción adversa ni infección agregada, 1 niño no logró remisión, los3 restantes lograron inactivar la enfermedad luego de 2 infusiones de RTX. Los autores concluyen que RTX es seguro y eficaz en niños lúpicos, pues mejora SLEDAI y normaliza niveles de complemento. 3
Reyes y colaboradores realizaron una revisión retrospectiva de la eficacia de RTX en 3 niños con LES refractarios a tratamiento convencional en un hospital central. Todos los niños recibieron 375 mg/m2 de RTX separados 15 días. Todos los niños lograron remisión, pero 2 de ellos se complicaron con infección sistémica, cuadro que resolvió con antibióticos. Concluyen que RTX debe usarse con seguridad por su eficacia en niños con LES. 4
Tambralli et al realizaron un estudio retrospectivo que incluyó a 50 niños con LES establecido. Se usó RTX en dosis y tiempo estándar. Al cabo de 16 meses de seguimiento promedio, observando remisión, disminución de uso de corticoides y menor tasa de eventos adversos en la mayoría de los niños del estudio. Los autores aconsejan usar RTX como terapia segura en niños con LES. 5
Mahmud y colaborares publicaron una revisión sistemática sobre eficacia de RTX en niños con LES. Fueron 272 niños lúpicos en un total de 6 estudios prospectivos. La nefritis lúpica fue la indicación más común para uso de RTX. Los autores hallaron que la terapia biológica mejoró LES hematológico, renal y neuropsiquiátrico, además de mejorar actividad de enfermedad, corregir niveles de complemento, anti-ADN y descenso de uso de corticoides. Los autores concluyen que RTX es seguro y con buen perfil en niños lúpicos, por ende, debe usarse como primera elección6.
En un estudio de Gilbert y colaboradores encontraron una peculiaridad: la mayor parte de reumatólogos preferían RTX para brote lúpico pediátrico, mientras que los nefrólogos se decantaron por ciclofosfamida. Ambas especialidades concluían que ambos agentes eran igual de eficaces para controlar un LES activo 7.















