Introducción
Los hombres que tienen sexo con hombres (HSH) están presentes en casi todas las sociedades y se enfrentan a diferentes estigmas que evitan acudiendo con menor frecuencia a los servicios de salud y, así, aumentan el riesgo para el contagio de las infecciones de transmisión sexual (ITS) (Fernández, 2014; Organización Mundial de la Salud, 2018). En América Latina, los HSH tienen 22 veces más probabilidades de adquirir el virus de inmunodeficiencia adquirida (VIH), en comparación con la población general (Organización Panamericana de la Salud, 2019), y en Perú, los casos por infección de VIH son mayoritariamente en HSH entre 20 a 24 años (Centro Nacional de Epidemiología, Prevención y Control de Enfermedades, 2020). Esta prevalencia de infección del VIH en HSH mantiene el estigma social, afectando la intervención en salud y calidad de vida (Anamaria, 2018; Fuster-Ruizdeapodaca et al., 2018).
En el Perú, los HSH de bajo nivel socioeconómico han exteriorizado su orientación del deseo, mientras que otros viven una doble vida, lo que se convierte en un factor de riesgo (Salazar et al., 2006); sin embargo, admitir su identidad de género implicaría afrontar un entorno adverso. En general, los HSH se enfrentan al estigma social (Babel et al., 2021; Saxby et al., 2022), experimentan rechazo y discriminación (Li et al., 2021; Posada et al., 2020) que los coloca en una situación de mayor vulnerabilidad para el contagio de una ITS (Fernández, 2014; Posada et al., 2020; Quinn, 2022) y la probabilidad de padecer alguna psicopatología, como depresión (Li et al., 2021; Mitrani et al., 2017; Phoenix et al., 2021; Ruiz-Palomino et al., 2020) o ansiedad (Rogers et al., 2018).
Los HSH que internalizan la homofobia tienen más probabilidad de ser VIH positivos y tener sexo anal sin preservativo (Chuang et al., 2021; Hightow- Weidman et al., 2020). Además, los HSH aceptan tener relaciones coitales sin una negociación con la pareja para la protección (Posada et al., 2020; Salazar et al., 2006), porque pedir el uso de un preservativo representaría desconfianza hacia la pareja (Fernandes et al., 2017; Li et al., 2016) o no estar disponible para la relación o asumir que uno está enfermo (Salazar et al., 2006. Además, existe la percepción de que no utilizar el preservativo facilita la intimidad con la pareja (Estrada-Montoya, 2014; Li et al., 2016), lo que contribuye a una mayor presencia de las conductas sexuales de riesgo.
En los HSH, las conductas sexuales de riesgo también se producen por otros factores como la pérdida del miedo hacia las ITS (Posada et al., 2020), el conocimiento impreciso de las formas de contagio del VIH, la falta de autocontrol en el momento pasional (Li et al., 2016), los problemas familiares (Fernandes et al., 2018; Rodríguez-Bustamante et al., 2019), los problemas en la construcción de la identidad homosexual, las dificultades con la autoestima, el desconocimiento de las prácticas sexuales saludables y el entorno social (Estrada- Montoya, 2014). Además, también se ha reportado una disposición de tener un mayor número de encuentros sexuales pasajeros en HSH (Salazar et al., 2006; Tuan et al., 2021).
Entre las conductas sexuales, la que presenta mayor riesgo en los HSH es el sexo anal sin protección (Baez et al., 2019; Cruz et al., 2008; Fernández, 2014), que se produce frecuentemente por el desconocimiento de las técnicas adecuadas para su práctica, reflejadas en la ausencia del uso del preservativo y del lubricante durante el encuentro (Recchi et al., 2016; Rodríguez-Bustamante et al., 2022). Otra conducta común que implica la probabilidad de contagio de alguna ITS es el sexo oral sin protección, debido a la baja tasa de uso del preservativo (Li et al., 2016; Maharani et al., 2021; Segura, 2020) y a no considerar el riesgo que produce (Cháirez et al., 2015; Li et al., 2016).
Ambas conductas sexuales de riesgo en HSH, se facilitan con el consumo del alcohol (Martinez et al., 2017), uso de fármacos (Ogunbajo et al., 2020) o drogas (Achterbergh et al., 2020; Carvalho et al., 2020; Tuan et al., 2021). Además, pueden ser agravantes la excitación sexual, las expectativas de alcohol y la demora para acceder al preservativo (Berry & Johnson, 2018), lo que afectaría la capacidad de negociar una práctica sexual segura.
Una tercera conducta sexual de riesgo es tener varias parejas sexuales en un periodo corto de tiempo, lo que es frecuente en HSH (Fernandes et al., 2017; Martinez et al., 2017). Esta conducta puede estar influenciada por las creencias irracionales (Frye et al., 2017; Grant et al., 2016), la falta de modelos positivos de pareja del mismo sexo (Ardila, 2007), las inseguridades (Herrera & Torres, 2017), así como la facilidad de acceso a lugares de encuentro sexual y de aplicaciones móviles para búsqueda de pareja (Gómez, 2018). Además, existen otros factores como los siguientes: la imposibilidad de la inclusión social de su orientación del deseo, los problemas en las relaciones de pareja, la discriminación y el rechazo familiar (Herrera & Torres, 2017; Marín & Posada, 2020). La promiscuidad no permite la intimidad y confianza en la pareja, por lo que se puede producir el ocultamiento de estar inconforme con alguna práctica sexual o de padecer una ITS (Díaz, 2012; López, 2006).
Entre los HSH se encuentran quienes, a pesar de haber contraído una ITS, continúan teniendo conductas sexuales de riesgo, ello puede explicarse por el deseo de venganza en quienes no revelan tener VIH (Brown et al., 2017) y la desensibilización ante el riesgo. Así mismo, los HSH que siguen presentando conductas sexuales de riesgo están inmersos dentro de la sindemia, ya que diversos problemas de salud pueden estar siendo mantenidos por condiciones sociales adversas (Fernández, 2014), como son la violencia homofóbica, el estrés, la homofobia internalizada y el estrés por ocultación (Hart et al., 2017).
Como alternativa de intervención, un tipo de tratamiento promovido por las Naciones Unidas (Programa Conjunto de las Naciones Unidas sobre el VIH/SIDA, 2022) es la profilaxis previa a la exposición, que consiste en suministrar tratamiento farmacológico para evitar el contagio de VIH en HSH. Sin embargo, se ha reportado una disminución de uso de preservativos para el sexo anal y un mayor contagio de otras ITS en quienes reciben este tratamiento (Traeger et al., 2018); además, existe la percepción distorsionada que si la pareja sexual es VIH-positivo y está en tratamiento, el riesgo de contagio es menor (Fernández, 2014).
Complementariamente, entre los hallazgos de los efectos de las intervenciones de salud sobre las conductas sexuales de riesgo en HSH, se ha reportado una eficacia baja (Vergidis & Falagas, 2009), nula (Aung et al., 2017) o una disminución de las conductas sexuales de riesgo a corto plazo (Nguyen et al., 2019). Así mismo, se ha reportado que las intervenciones psicológicas reducen el riesgo de contagio en personas viviendo con VIH con el uso del condón, sin embargo, el efecto disminuye con el tiempo (Zhang et al., 2021).
Para el diseño de las intervenciones, se recomienda que los programas de educación e intervención con un enfoque más integral incorporen el trabajo de la resiliencia (Hart et al., 2017; Herrick et al., 2011; Stornholm et al., 2019), la autovaloración personal que implique la superación de la homofobia internalizada (Díaz, 2012; Toro, 2000), la prevención del consumo de alcohol y drogas (Shoptaw et al., 2022; >; Toro, 2000), el desarrollo de capacidades, actitudes positivas hacia el sexo, sexualidad y erótica, el desarrollo de relaciones interpersonales saludables, y el desarrollo de la ética sexual, con el fin de reducir las conductas sexuales de riesgo en los HSH (Organización de Naciones Unidas para la Educación, la Ciencia y la Cultura, 2018; Toro, 2000).
Robustecer las fortalezas psicosociales, como son el apoyo familiar, social y el capital social, brindan resiliencia para disminuir el riesgo de infección por VIH y los problemas de salud mental posteriores, incluso ante la presencia de factores sindémicos (Hart et al.,2017). En ese sentido, los supuestos subyacentes para el fortalecimiento de la resiliencia implican mejoras las habilidades para el uso del preservativo, aumentar la capacidad de negociación para el uso del condón, modificar las pautas no saludables de comportamiento sexual y aumentar las habilidades para enfrentar la homofobia (Herrick et al., 2011).
Las intervenciones centradas en los aspectos positivos, como la resiliencia, podrían mejorar tanto la aceptabilidad como la eficacia de la intervención (Herrick et al., 2011). Al respecto, existen algunos abordajes positivos, como a) la terapia afirmativa, para un trabajo individual y las teorías multigeneracionales y estructurales, cuando está dirigido a parejas de homosexuales (Rutter, 2012); y b) el modelo biográfico profesional, que plantea una visión positiva de la sexualidad, buscando el bienestar de las personas y la promoción de la calidad de vida basada en el conocimiento científico (Fallas et al., 2012; Ruiz et al., 2020).
Para el presente estudio se asume el modelo biográfico profesional cuyo objetivo es brindar información globalizada y positiva sobre la sexualidad humana; incentivar el conocimiento del propio cuerpo, sus potencialidades como receptor y productor de placer; fomentar los cambios en las actitudes sexuales, conductas y valores sobre el hecho sexual humano; reforzar la calidad de vida; y brindar acceso hacia información sobre sexualidad (López, 2005; Ruiz et al., 2020). Se obtienen resultados positivos en la prevención del contagio de las ITS, frente a los modelos más reduccionistas (Fallas et al., 2012), aunque hace falta reunir mayor evidencia científica, especialmente en la población de HSH.
Para desarrollar las dimensiones del modelo biográfico profesional, se consideró el abordaje cognitivo conductual por las siguientes razones: a) su teoría plantea que para producir un cambio en la conducta son imprescindibles la identificación y la modificación de los aspectos cognitivos (Labrador, 2008); b) tiene eficacia comprobada sobre una diversidad de problemas psicológicos y conductuales; y c) se supera la crítica al abordaje cognitivo- conductual por falta de reflexión teórica que precede al cambio conductual (Froján et al., 2018), al trabajar en el proceso de cambio con el modelo biográfico profesional.
Una de las técnicas fundamentales de la terapia cognitiva conductual del modelo utilizado es la reestructuración cognitiva (Frye et al., 2017; Grant et al., 2016), mediante la cual las creencias irracionales, que afectan la capacidad para discernir entre lo saludable y lo no saludable y conllevan a comportamientos no deseados (e.g., conductas sexuales de riesgo), son identificadas, debatidas y reemplazadas por pensamientos basados en la evidencia, no construidos de forma fantasiosa, a fin de que la persona sea más responsable en su conducta (Francesc, 2008).
En la población de HSH es necesario reestructurar las creencias irracionales vinculadas a percibir la promiscuidad como una conducta normal de su orientación del deseo, así como sus ideas absolutas y rígidas relacionadas a la práctica sexual, caracterizadas por la catastrofización, baja tolerancia a la frustración y autodevaluación; por ello, es pertinente que asuman comportamientos más flexibles y creativos en su salud sexual (Alfonso & Roca, 2013). Así mismo, se eligió la técnica del moldeado debido a su eficacia en el aprendizaje de conductas, desde las más sencillas hasta las más sofisticadas (Larroy, 2008), especialmente, para la incorporación de conductas para el correcto uso del preservativo (Laurentino et al., 2013).
Para la intervención se considera la perspectiva basada en la resiliencia, descrita por Herrick et al. (2011), el modelo biográfico profesional aplicado en otras poblaciones (Fallas et al., 2012; Ruiz et al., 2020) y el abordaje cognitivo conductual trabajado en HSH (Alfonso & Roca, 2013; Frye et al., 2017; Grant et al., 2016). Los objetivos de la intervención son los siguientes: a) modificar las creencias irracionales sobre las prácticas sexuales de riesgo, la sexualidad, la erótica y las ITS; b) promover las actitudes erotofílicas y la ética sexual, basadas en la adquisición de información científica, para la toma de decisiones y conducta de negociación que permita tener relaciones sexuales seguras; y c) utilizar adecuadamente el preservativo.
De ese modo, se busca contar con evidencia de la eficacia de un programa para reducir la problemática del contagio de las ITS en una de las poblaciones vulnerables, los HSH, que reportan mayor contagio implicando un coste social económico elevado en el sector salud (Ministerio de Salud, 2018; Programa Conjunto de las Naciones Unidas sobre el VIH/SIDA, 2022).
Por lo expuesto, el objetivo de la investigación es evaluar la eficacia del modelo biográfico profesional en la disminución de las conductas sexuales de riesgo en los HSH, de dos bloques: con y sin ITS. El diseño del estudio fue cuasiexperimental implementándose una intervención con técnicas cognitivas conductuales y de enfoque holístico, para reducir el contagio de las infecciones de transmisión sexual, desarrollar habilidades y actitudes erotofílicas, y promover conductas éticas en los HSH.
Método
Participantes
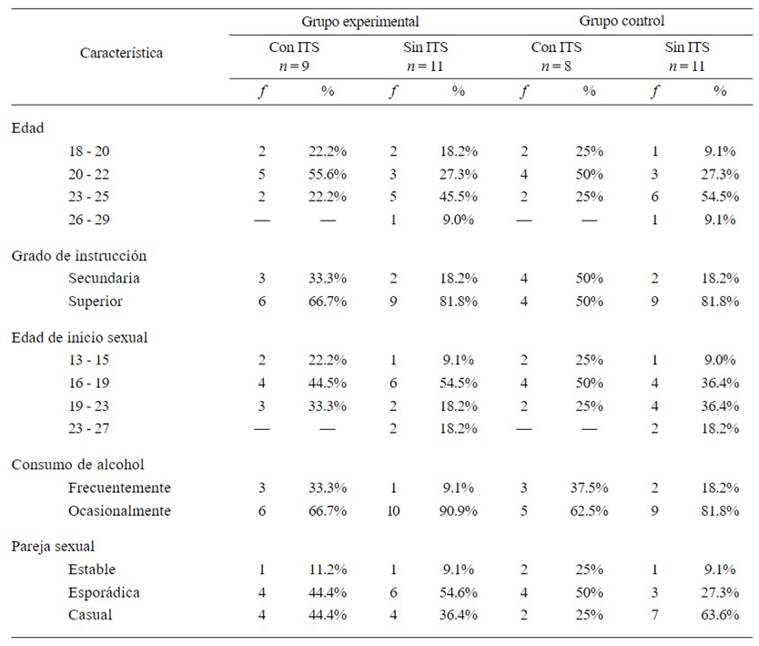
Formaron parte del estudio HSH que asistían a una organización no gubernamental (ONG) del distrito de Trujillo - Perú, encargada de brindar servicio de prevención e intervención en el ámbito social y de la salud en la población LGBT. Se seleccionaron, a través del análisis de las historias clínicas, a quienes presentaban por lo menos una conducta sexual de riesgo en un periodo anterior de tres meses a la ejecución del programa y que no presentaran adicción a sustancias psicoactivas. Veinte personas se inscribieron como voluntarios para participar en el programa, de los cuales 9 presentaban alguna ITS y 11 no; mientras que de los 19 que se inscribieron voluntariamente en el grupo de control, 8 habían adquirido alguna ITS y 11 no.
Los participantes eran solteros y su edad estuvo comprendida entre 18 y 29 años (M = 21, DE = 2.39); en su mayoría tenían grado de instrucción superior, tanto el grupo experimental (75%) como el de control (68%). La edad de inicio sexual de los participantes fue mayoritariamente entre los 16 y 19 años, y presentaban un mayor número de parejas esporádicas que estables (Tabla 1).
Instrumento
Se utilizó la Escala de Conductas Sexuales de Riesgo para HSH construida para fines del estudio. Consta de tres dimensiones y 14 preguntas con cuatro opciones de respuesta (siempre, frecuentemente, algunas veces y nunca). Las dimensiones del cuestionario son las siguientes: sexo anal sin protección (5 ítems), sexo oral sin protección (4 ítems) y tener varias parejas sexuales (5 ítems). La evidencia de validez basada en el contenido se obtuvo mediante la evaluación de cinco jueces expertos en sexualidad, cuyas valoraciones sobre la claridad, la pertinencia y la relevancia de los ítems se cuantificaron con la V de Aiken y se obtuvo que los ítems son una muestra representativa del constructo evaluado (V = 1.00 (.80, 1.0)) por el límite inferior del intervalo de confianza obtenido (> .75; Merino- Soto, 2016).
La validez basada en la estructura interna se halló en 180 HSH, mediante el análisis factorial exploratorio con el programa Factor (Lorenzo-Seva & Ferrando, 2013). Se determinó la pertinencia de la aplicación del análisis factorial de acuerdo a la prueba de esfericidad de Bartlett (X2, p < .001) y a la de Kaiser Meyer Olkin (KMO = .626 (.563, .711)). Se utilizó el método de análisis paralelo, con mínimos cuadrados no ponderados en una matriz policórica, y se eligió la rotación Varimax porque la mayoría de factores correlacionaron con valores menores a .32. Se obtuvieron tres factores que explicaron el 58.15% de la varianza común de la escala (> 50%; Merenda, 1997).
Además, el alfa ordinal, sugerido para instrumentos de escalas ordinales con menos de cinco opciones de respuesta (Domínguez, 2012), presentó los valores de .75 para sexo oral sin protección, .66 para sexo anal sin protección y .79. para sexo con varias parejas.
Procedimiento
Se trabajó con un diseño cuasi experimental transversal con pretest y postest de dos bloques, donde el primer bloque estuvo representado por HSH que reportaron alguna ITS y el segundo bloque por quienes no presentaban ITS.
Para la selección de los participantes, se solicitó a cada uno de los HSH de la ONG el permiso de acceso, con fines de investigación, a sus historias clínicas en la institución. Luego, el responsable de la ONG realizó una invitación formal para que participaran en la investigación. Después, se informó a los participantes la duración del programa y sesiones, la importancia de su participación, el objetivo del programa, los beneficios, así como el método de trabajo y el derecho de abstenerse del estudio. Quienes estuvieron de acuerdo con las actividades del estudio, firmaron la carta de consentimiento informado.
Se consideraron como variables de control que los grupos de estudio y de control presentaran conductas sexuales de riesgo previos a la intervención y que ambos grupos tuvieran los dos bloques referidos (HSH con y sin alguna ITS), asistencia únicamente a las sesiones del programa y no a otro programa o intervención, y no presentar algún tipo de adicción a sustancias psicoactivas. El facilitador del programa fue un psicólogo con formación en el área de sexualidad con enfoque cognitivo-conductual y con experiencia previa de trabajo con población LGTBQ. El grupo de control no fue expuesto al programa, pero sí a dos sesiones de charlas sobre derechos LGBTQ y legislación laboral, de 40 minutos cada una.
La variable independiente fue el programa de intervención biográfico profesional con técnicas cognitivas conductuales. Este fue complementado con los aportes de tres expertos en sexualidad, quienes valoraron los objetivos y contenidos del programa, así como la lista de cotejo para evaluar el cumplimiento de los objetivos de las sesiones. El objetivo del programa fue disminuir las conductas sexuales de riesgo en HSH y estuvo compuesto por ocho sesiones una vez por semana, con una hora de duración, y de forma grupal.
La sesión 1 inició con una dinámica participativa para promover la confianza e integración de los participantes y establecer las normas del grupo. Se trabajó con reestructuración cognitiva con la finalidad de detectar, debatir y cambiar las creencias irracionales sobre el sexo, la sexualidad y la erótica. Se modificó la idea de la espontaneidad de la amatoria, no planificada, placentera en todo momento y no considerada como riesgo, por una evaluación reflexiva del riesgo en la práctica sexual y del cuidado a través del uso del preservativo. Finalmente, en parejas, los participantes elaboraron un decálogo de conductas sexualmente saludables para evitar el contagio de las ITS; y, a partir de ello, en conjunto se reflexionó y se diseñó prescripciones de conductas saludables (e.g., Cuando practique el sexo oral, utilizar el preservativo, Evitar tener encuentros sexuales cuando se haya consumido alcohol, entre otros).
En la sesión 2 se mostraron imágenes sobre las ITS y las conductas sexuales de riesgo, con la finalidad de explorar las creencias irracionales (e.g., El sexo oral no genera riesgos para el contagio de ITS ) y luego modificarlas a través de la reestructuración cognitiva. Se utilizaron registros de pensamientos, donde los participantes escribieron sus ideas sobre las ITS, las mismas que al ser pensadas como no graves, fueron evaluadas en su racionalidad, debatidas y modificadas, con la finalidad de generar el control cognitivo para evitarlas. También, se realizó una exposición dialogada y reflexiva sobre salud sexual, conductas sexuales seguras preventivas y diagnósticas como la prueba del descarte del VIH; conductas sexuales de riesgo e infecciones de transmisión sexual. Finalmente, se presentaron una serie de frases (e.g., Me doy cuenta que la persona es saludable por su apariencia, Una relación de pareja es más duradera cuando se acepta todo lo que pide la pareja) y los participantes indicaban si eran verdaderas o falsas.
En la sesión 3 se plantearon una serie de situaciones donde la pareja solicita realizar una conducta sexual de riesgo (e.g., tener el encuentro sexual sin preservativo para obtener más placer) y, mediante la técnica de moldeado, se instalaron conductas asertivas (e.g., decir no, sin generar crítica o desprecio a la pareja) para que, en el momento del encuentro sexual, se pueda proponer el uso del método de protección o, en caso de carecerlo, la postergación del coito. Finalmente, se realizó la dramatización, donde cada participante, en pareja, expresó la conducta asertiva.
En la sesión 4 se exploraron sus ideas sobre el uso del condón; luego, se amplió la información con una exposición sobre el lubricante, el preservativo, su porcentaje de efectividad, los tipos de prácticas sexuales en los que se debe usar, y se moldeó la práctica con maquetas, el uso correcto del condón, desde la apertura y la colocación, así como la aplicación del lubricante como elemento protector.
En la sesión 5, se expusieron una serie de mitos sobre el comportamiento sexual de los HSH (e.g., Con el alcohol es más placentero el encuentro sexual, Con el alcohol puedo conquistar a quien quiero, Es atractivo y por lo tanto saludable, por ello podemos tener el encuentro sexual sin protección ). A través de la reestructuración cognitiva, se modificaron las creencias irracionales para lograr una actitud positiva hacia el componente sexual y así generar conductas sexuales positivas. Al finalizar, los participantes elaboraron una lista de autoinstrucciones que les permita controlar sus creencias irracionales sobre la sexualidad (e.g., en un encuentro sexual uso el preservativo; si no tengo preservativo, no tengo encuentro sexual).
En la sesión 6, se reflexionó en grupos sobre las conductas sexuales responsables, como el uso del condón para el sexo oral y anal y evitar el contacto sexual bajo la influencia del alcohol, entre otros. Se asignó como tarea la realización de un organizador visual sobre las conductas sexuales responsables, que fue expuesto por los participantes. En grupos establecieron los pasos para su ejecución conductual, luego, cada grupo dramatizó la conducta sexual establecida (e.g., Petición a la pareja de que se coloque el condón, Comunicar que se tenga el coito en otro momento).
En la sesión 7, se vio el cortometraje El amor gay en tiempos del VIH (Convihvir, 2013), cuyo mensaje es el uso responsable del condón. Una vez visualizado, se plantearon algunas preguntas reflexivas (e.g., ¿Si tengo alguna ITS le contaría a mi pareja?, En caso de tener una ITS, ¿le pediría a mi pareja tener un encuentro sexual con protección?, etc.). El participante registró sus respuestas, de las cuales se identificaron las creencias irracionales que no reflejan ética sexual, como mantener oculto el padecimiento de alguna ITS por evitar la ruptura amorosa. Posteriormente, en parejas, leyeron un artículo sobre ética en la sexualidad (López, 2017); luego, se presentaron diversas situaciones-estímulo (e.g., Tengo una ITS, Me gusta otro chico distinto a mi pareja, entre otros) que dieron lugar al debate grupal y la modificación de creencias. Finalmente, los participantes registraron en una hoja de trabajo sus nuevas respuestas.
Finalmente, en la sesión 8 se aplicó conductualmente lo elaborado en la sesión anterior. Para tal fin, se entregó a cada grupo una serie de situaciones para que identifiquen una conducta ética (e.g., comunicar a la pareja que se tiene una ITS) y elaboren los pasos a seguir para su aplicación, terminando el ejercicio con la dramatización de la misma.
Al finalizar cada sesión del programa se aplicó una lista de cotejo a cada participante con el propósito de evaluar el cumplimiento de los objetivos.
Análisis de datos
Para el procesamiento de datos se empleó el paquete informático SPSS versión 22. Al obtener una distribución asimétrica en las puntuaciones, se aplicó la U de Mann-Whitney para comparar a los grupos experimentales con los de control en su pretest y en su postest, y se empleó la prueba no paramétrica de Wilcoxon para comparar cada grupo en su pretest y postest. Posteriormente, se utilizó el módulo Excel de Domínguez-Lara (2018) para estimar el tamaño de efecto de las fórmulas referidas, mediante la correlación biserial, donde .10 corresponde a un efecto pequeño, .30 mediano y .50 grande.
Resultados
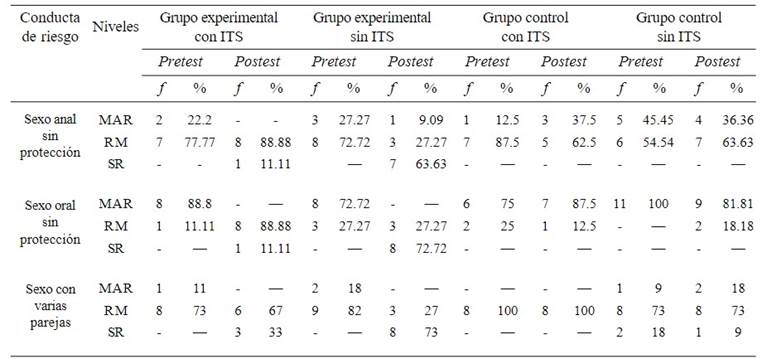
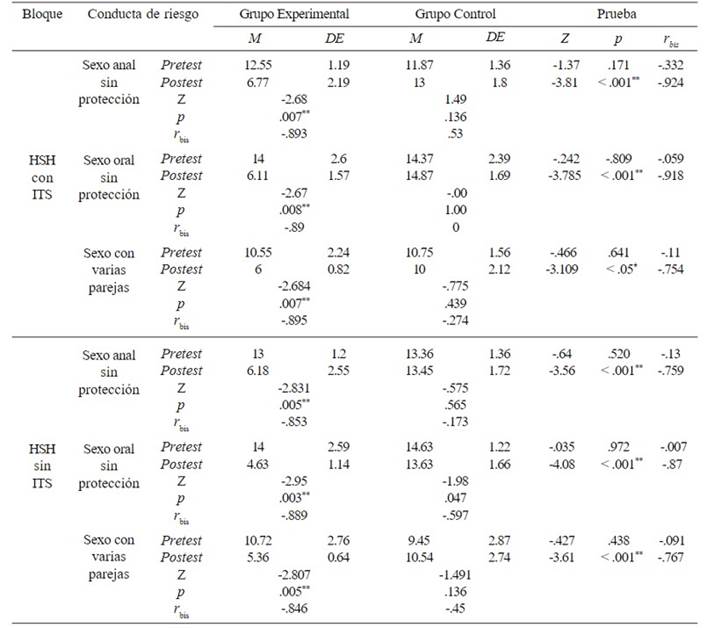
El puntaje promedio del pretest de los grupos experimental y control de los HSH, con y sin ITS, en cada conducta de riesgo es similar entre sí (Tabla 2), con muy alto riesgo en la conducta de sexo oral sin protección y riesgo manifiesto en el sexo anal y sexo con varias parejas (Tabla 3). Así, no se observaron diferencias estadísticamente significativas en las conductas sexuales de riesgo antes de la aplicación del programa entre los grupos experimental y control en los dos bloques, con y sin ITS. Sin embargo, la magnitud de la diferencia es mediana en el pretest de los grupos experimental y control con ITS en la conducta de tener sexo anal sin protección, con puntuaciones más elevadas en el grupo experimental. En las demás conductas sexuales de riesgo, la diferencia entre los grupos experimentales y de control, se encuentra con un tamaño de efecto entre nulo y pequeño.
Tabla 2 Conductas sexuales de riesgo en los grupos experimental y control, antes y después del programa
Nota: r bis = correlación biserial. *p < .05, **p < .01
En el postest de los HSH, con y sin ITS, del grupo experimental, se observa a nivel estadístico una disminución significativa de las conductas sexuales de riesgo, con un tamaño de efecto grande luego del programa (Tabla 2). Esta reducción es mayor en quienes no presentan ITS, por alcanzar en su mayoría el nivel sin riesgo (Tabla 3), mientras quienes tienen ITS disminuyen al nivel de riesgo manifiesto. En cambio, en el grupo control de los HSH, con y sin ITS, predominan en el postest los mismos niveles de conductas sexuales de riesgo que en el pretest (Tabla 3).
Es necesario señalar que en el postest de la conducta de tener sexo anal sin protección del grupo control con ITS hubo un aumento con un tamaño de efecto mediano (no significativo estadísticamente), en comparación con el pretest. En cambio, en los HSH sin ITS del grupo control también aumentó en el postest la conducta de tener sexo con varias parejas, con una magnitud de efecto mediana. Además, en el postest del grupo control de los HSH sin ITS la conducta de riesgo de tener sexo oral sin protección se redujo, con un tamaño de efecto mediano. Al respecto, al comparar la diferencia obtenida entre las puntuaciones del pretest y postest en el grupo control sin ITS y en el grupo experimental sin ITS, los hallazgos reportaron que la magnitud del cambio observado entre el pretest y el postest del grupo experimental es grande, en comparación con el cambio observado entre el pretest y el postest del grupo control (W =66; Z = -3.996; p < .001, r bis= .852).
Discusión
El programa de intervención biográfico profesional es eficaz para disminuir las conductas sexuales de riesgo en HSH, con y sin ITS. El contenido de la intervención se centró en la modificación de las creencias irracionales, vinculadas a las prácticas sexuales de riesgo, la sexualidad, la erótica y las ITS; promovió las actitudes erotofílicas (e.g., No tener reparo para usar el preservativo, Respeto a la negativa de la pareja para tener un encuentro sexual sin protección) y la ética sexual para asumir conductas sexuales saludables, mediante el uso de métodos de protección y habilidades de negociación para tomar decisiones que permitan tener relaciones sexuales seguras. De ese modo, el abordaje superó las limitaciones de los enfoques reduccionistas (Díaz, 2012; López, 2005), que se centran en la transmisión de información. Si bien es cierto que proveer información es relevante, porque permite cuestionar los conceptos erróneos que se tienen; tener conocimientos no es suficiente para el cambio conductual (Gredig et al., 2020; Posada et al., 2020), ya que hace falta desarrollar habilidades, competencias y ética, así como debatir y reestructurar las creencias irracionales que apoyan las conductas de riesgo.
Para lograr el cambio conductual se modificaron las creencias irracionales referidas por los participantes y que se encontraban reportadas en algunos estudios previos (Frye et al., 2017; Grant et al., 2016). Ello se realizó a partir de la reflexión y el debate sobre lo que se considera bueno (ético) hacia sí mismo y hacia la pareja en torno a la salud, valorando las consecuencias de las acciones. Con esta base, se desarrollaron las habilidades que redujeron el riesgo en la práctica sexual. Al respecto, se discrepa con un estudio (Gredig et al., 2020) donde se obtuvo que las habilidades conductuales no determinan el uso del preservativo con parejas ocasionales en HSH; sin embargo, su medida se basó en la autoeficacia, que es una creencia sobre el desempeño en un ámbito particular del comportamiento (Bandura, 2014), y no en la conducta en sí misma. Como ya se señaló, el programa aplicado desarrolló las habilidades para usar correctamente el preservativo y negociar con la pareja: posponer el encuentro si no se tiene el condón, proponer prácticas sexuales seguras como evitar el sexo penetrativo si no se conoce bien a la pareja o si es ocasional, y proponer realizar y realizarse el descarte de ITS periódicamente.
El programa redujo la conducta sexual de riesgo‘sexo oral sin protección’, muy frecuente en los HSH (Li et al., 2016; Segura, 2020) y la más común en los participantes del estudio, siendo más favorecidos quienes no presentan ITS. También, el sexo anal sin protección disminuyó con la aplicación del programa; sin embargo, aún la mayoría de los HSH con ITS se ubica en un riesgo manifiesto. Ello, posiblemente, se explica porque tal práctica sexual tiene mucho componente erótico y se suman los esquemas cognitivos rígidos que pueden conllevar a la toma de decisiones sin considerar los riesgos (Badós, 2008; Fernández et al., 2014).
Además, en la conducta sexual de riesgo ‘tener sexo con varias parejas’, se observa que existe un cambio que favoreció especialmente a los HSH sin ITS ya que, en su mayoría, redujeron su conducta a nivel sin riesgo. Este cambio podría explicarse en función de que el programa aplicado contempló el trabajo de la ética en las relaciones de pareja, que permita el cumplimiento de las normas asumidas en la relación. Para ello, se debatió la creencia de que la promiscuidad es normal en las relaciones amorosas en este grupo de población.
Los hallazgos reportan que el programa favorece, especialmente, a los participantes que no presentan ITS, debido a que luego de la intervención alcanzan la categoría ‘sin riesgo’. Ello a diferencia de los participantes con ITS que, aun cuando disminuyeron sus conductas sexuales de riesgo, presentan la categoría ‘riesgo manifiesto’, considerando que basta que manifiesten una conducta sexual de riesgo para que haya un riesgo inminente de contagio de las ITS. Este resultado es similar al de las revisiones sistemáticas sobre intervenciones en personas con
VIH que reportan la disminución de las conductas sexuales de riesgo, aunque en corto plazo (Nguyen et al., 2019; Zhang et al., 2021).
Es necesario tomar en cuenta que, de acuerdo a las características de los participantes, a pesar de que uno de los criterios de selección fue que no consumieran drogas, quienes tienen ITS, en su mayoría, manifestaron que consumen ocasionalmente alcohol. El uso indebido del alcohol aumenta el riesgo de las conductas sexuales de riesgo y de VIH (Delgado et al., 2017; Dir et al., 2018; García et al., 2017; Kitwein & Looby, 2018; Walsh et al., 2017); por tanto, el control para el consumo de alcohol evita el contagio venéreo estrechamente vinculado a su ingesta (Inungu et al., 2020; Díaz, 2012; Fernández, 2014). Aun cuando los participantes de la investigación refirieron un consumo esporádico de alcohol, es pertinente sugerir que futuros estudios en HSH con un consumo habitual de alcohol o drogas, deben incluir abordajes multidisciplinarios, que aborden otros objetivos, tomando en cuenta las intervenciones existentes sobre consumo de sustancias psicoactivas para HSH (Charlebois et al., 2017; Mausbach et al., 2007).
Se coincide con el hallazgo de que los hombres, conscientes de padecer una ITS, continúan teniendo conductas sexuales de riesgo (Fernández, 2014). Al respecto, los futuros trabajos psicoterapéuticos podrían incluir el abordaje de la venganza porque influiría en las conductas sexuales de riesgo de quienes mantienen oculto el padecimiento del VIH (Brown et al., 2017), así como también podrían considerar el rasgo de búsqueda de sensaciones, que se encuentra asociado a las conductas sexuales de riesgo (Jiménez-Vázquez et al., 2018).
Los programas de intervención son una de las primeras estrategias para la reducción de las conductas sexuales de riesgo y es recomendable superar la limitación del estudio de no haber realizado seguimiento por el tiempo restringido para la intervención. Es necesaria la implementación de programas duraderos en el tiempo, que den continuidad a la intervención inicial (Nguyen et al., 2019; Toro, 2000; Zhang et al., 2021). Para ello, es conveniente que la modalidad de las sesiones continúe siendo grupal porque los resultados tienden a ser mejores que con intervenciones individuales (Vergidis & Falagas, 2009), permiten el mantenimiento del cambio de conducta y brindan oportunidades de buscar grupos de autoayuda (Flórez & Gantiva,2009).
La realización de intervenciones multidisciplinarias o interdisciplinarias podría favorecer la prevención de conductas de riesgo en HSH (Jiménez-Vázquez et al., 2018). Al integrar como equipo de trabajo al personal de enfermería, obstetricia, medicina, psicología y trabajo social, se podría contribuir a un abordaje desde las distintas perspectivas, evitando la estigmatización y favoreciendo el acceso a los servicios de salud. Además, de este modo, se podría enfrentar ciertas barreras al discutir la conducta sexual de riesgo con pacientes HSH seropositivos (De Munnik et al., 2017).
Se sugiere fortalecer los recursos personales para disminuir las conductas sexuales de riesgo, a pesar de la existencia de factores sindémicos de estigma y discriminación social (Hart et al., 2017). Así mismo, sería conveniente incluir a la red social de apoyo más próxima de los participantes para brindar mayor soporte a los factores psicosociales que reducen los riesgos de contagio de las ITS (Hart et al., 2017).
Finalmente, se concluye que el programa de intervención biográfico profesional es eficaz para la disminución de las conductas sexuales de riesgo de sexo anal sin protección, sexo oral sin protección y sexo con varias parejas en HSH. Sin embargo, en quienes presentan alguna ITS, las conductas disminuyeron y no se extinguieron. Este hallazgo sobre las bondades del enfoque de intervención basado en evidencia científica deberá ser corroborado con nuevas investigaciones en otras poblaciones y contextos, considerando realizar adaptaciones según las características socioculturales.
Será necesario continuar preservando el principio de justicia social en la atención del cuidado-riesgo de salud, porque los HSH vivencian el menosprecio en escenarios privados y públicos (Marín & Posada, 2020), razón por la cual se debe velar por el respeto a la dignidad, evitando una revictimización. Ello contribuirá al bienestar de los participantes, a la salud pública y la credibilidad profesional, sumado a la aplicación de intervenciones con eficacia comprobada mediante el método científico.
Conflicto de intereses
Los investigadores no presentan conflictos de interés.
Responsabilidad ética
Para la realización del estudio se contemplaron los principios éticos del psicólogo, mediante la aprobación del Comité de ética de la Universidad César Vallejo, la autorización del director de la organización y la obtención del consentimiento informado.
Contribución de autoría
AER: diseño y concepción del estudio, aplicación del programa, redacción de borrador del artículo, aprobación de la versión final del artículo.
GCV: aporte al diseño y aplicación metodológica del estudio, contribución en el procesamiento de datos, revisión crítica del manuscrito y edición del artículo.