Introducción
La enfermedad renal crónica (ERC) es una enfermedad de etiología multifactorial caracterizada por el deterioro de la tasa de filtración glomerular (TFG) en cinco estadíos 1. Los estadíos 3b, 4 y 5 se caracterizan por una reducción de la TFG por debajo de 45 ml/min/1.73m2 asociándose a mayor riesgo de progresión a mayor albuminuria 1. Según la proyección realizada por el ministerio de salud de Peru basado en la encuesta National Health and Nutrition Examination Survey (NHANES) estos estadíos afectarían a aproximadamente al 12,7% de los pacientes por ERC, siendo el estadio 3 el mas frecuente (7,7%) 2. En un estudio realizado en el Seguro Social de Salud del Perú (EsSalud) en 2018, se estimó una prevalencia para el estadío 3b de 12,5%; para el estadío 4 de 3,6% y para el estadío 5 de 1,1% 3.
Considerando el alto impacto de la ERC en términos de salud pública, EsSalud priorizó la realización de la presente guía de práctica clínica (GPC) para establecer lineamientos basados en evidencia y gestionar de la mejor manera los procesos y procedimientos asistenciales de la ERC en sus estadíos 3b, 4 y 5. Considerando que los otros estadíos han sido abordados en una GPC previa de EsSalud 4.
Metodología
El procedimiento seguido para la elaboración de la presente GPC está detallado en su versión extensa, la cual puede descargarse de la página web del IETSI de EsSalud (http://www.essalud.gob.pe/ietsi/guias_pract_clini.html). En resumen, se aplicó la siguiente metodología:
Conformación del grupo elaborador de la guía local (GEG): Se conformó un GEG, que incluyó metodólogos y médicos nefrólogos.
Formulación de preguntas: En concordancia con los objetivos y alcances de esta GPC, el GEG formuló 9 preguntas clínicas (Tabla 1), cada una de las cuales pudo tener una o más preguntas PICO (Population, Intervention, Comparator, Outcome). A su vez, cada pregunta PICO pudo tener uno o más desenlaces (outcomes) de interés.
Búsqueda y selección de la evidencia: Para cada pregunta PICO, se realizó la búsqueda y selección de la evidencia. Para ello, entre diciembre del 2020 y agosto del 2021, el GEG buscó sistemáticamente revisiones sistemáticas (RS) publicadas como artículos científicos (para ello, se realizaron búsquedas en PubMed y Cochrane Central, por ser fuentes de información clínica de alta calidad ampliamente reconocidas, especialmente para revisiones sistemáticas de calidad) o realizadas como parte de una GPC previa (Material suplementario). Cuando se encontraron RS de calidad aceptable, se escogió una RS para la toma de decisiones, la cual fue actualizada cuando el GEG lo consideró necesario. Cuando no se encontró ninguna RS de calidad aceptable, se realizó una búsqueda de novo de estudios primarios (cohortes o estudios de exactitud diagnóstica, según sea el caso).
Evaluación de la certeza de la evidencia y cálculo de los efectos absolutos: Para cada desenlace de cada pregunta PICO, se evaluó la certeza de la evidencia siguiendo la metodología de Grading of Recommendations Assessment, Development, and Evaluation (GRADE)5.
Asimismo, se calcularon los efectos absolutos para cada desenlace (diferencias de riesgos para desenlaces dicotómicos, o diferencias de medias para desenlaces numéricos). Para el cálculo de las diferencias de riesgos, se consideró que la incidencia del desenlace en el grupo control fue la reportada por el cuerpo de la evidencia, salvo se mencione lo contrario para alguna pregunta.
Formulación de las recomendaciones: El GEG revisó la evidencia seleccionada para cada pregunta clínica en reuniones periódicas, usando los marcos Evidence to Decision (EtD) de la metodología GRADE 5. Para ello, tuvo en consideración: 1) Beneficios y daños de las opciones, 2) Valores y preferencias de los pacientes, 3) Aceptabilidad por parte de los profesionales de salud y pacientes, 4) Equidad, 5) Factibilidad de las opciones en EsSalud, y 6) Uso de recursos. Luego de discutir estos criterios para cada pregunta, el GEG, por consenso o por mayoría simple, formuló cada recomendación, asignándole una fuerza (fuerte o condicional) y una certeza de la evidencia (alta, moderada, baja, o muy baja) (Tabla 2).
Puntos de buena práctica clínica: El GEG formuló buenas prácticas clínicas (BPC), usualmente en base a su experiencia clínica.
Revisión por expertos externos: La presente GPC fue revisada en reuniones con médicos especialistas representantes de otras instituciones y tomadores de decisiones. Asimismo, su versión extensa fue enviada por vía electrónica a expertos externos para su revisión (mencionados en la sección de agradecimientos). El GEG tuvo en cuenta los resultados de estas revisiones para modificar las recomendaciones finales.
Aprobación de la GPC: La presente GPC fue aprobada para su uso en EsSalud, con Resolución N° 88-IETSI-ESSALUD-2021.
Actualización de la GPC: La presente GPC tiene una vigencia de tres años. Al acercarse al fin de este período, se procederá a realizar una RS de la literatura para su actualización, luego de la cual se decidirá si se actualiza la presente GPC o se procede a realizar una nueva versión.
Recomendaciones
La presente GPC abordó 9 preguntas clínicas, en relación al manejo de la enfermedad renal crónica en estadíos 3b, 4 y 5 pre diálisis. En base a dichas preguntas se formularon 17 recomendaciones (7 fuertes y 10 condicionales), 28 BPC, y 4 flujogramas de manejo (Tabla 1, Figura 1, Figura 2, Figura 3, Figura 4).
La presente GPC se enfocó en adultos con enfermedad renal crónica en estadíos 3b, 4 y 5 pre diálisis. A continuación, se expondrá las recomendaciones para cada pregunta clínica, así como un resumen del razonamiento seguido para llegar a cada recomendación. Todos los enunciados (recomendaciones o BPC) se encuentran enumerados en la Tabla 1, por lo cual en el texto solo se mencionará el número del enunciado al cual se hace referencia.
A continuación, se expondrán las recomendaciones para cada pregunta clínica, así como un resumen del razonamiento seguido para llegar a cada recomendación.
Pregunta 1. En adultos con ERC en estadíos 3b, 4 y 5 pre diálisis, ¿se debe realizar una atención multidisciplinaria o una atención estándar?
Para responder esta pregunta, se seleccionó la RS de Shi 2018 6. Esta RS incluyó 12 estudios observacionales (EO) y 4 ECA, y sus meta-análisis reportaron que el manejo multidisciplinario se asoció con menor mortalidad por todas las causas, cateterización venosa temporal incidental, hospitalizaciones y deterioro de la TFG.
Puesto que los beneficios del manejo multidisciplinario serían grandes y los daños triviales, se emitió una recomendación a favor de brindar atención multidisciplinaria. Asimismo, a pesar de tener una certeza de evidencia muy baja, se decidió emitir una recomendación fuerte, pues la atención multidisciplinaria podría generar ahorros moderados, además de ser aceptada, ser factible e incrementar la equidad.
Pregunta 2. En adultos con ERC en estadíos 3b, 4 y 5, ¿se debería realizar intervenciones educativas y psicosociales?
Para responder esta pregunta, se seleccionó la RS de Lopez-Vargas 2017 7. Esta RS incluyó 4 EO y 1 ECA, y se reportó de manera narrativa que las intervenciones educativas se asociaron a menor mortalidad, hospitalizaciones y TFG, así como mayor tiempo hasta iniciar la diálisis y mejorcalidad de vida y conocimientos de la enfermedad. Asimismo, la RS encontró que las intervenciones psicosociales se asociaron a mayor supervivencia, inicio de diálisis y conocimientos de la enfermedad.
Puesto que los beneficios de las intervenciones educativas y psicosociales serían grandes y los daños triviales, se emitieron recomendaciones a favor de ambas. Asimismo, a pesar de tener una certeza de evidencia muy baja, se decidió emitir una recomendación fuerte, pues la intervención generaría ahorros moderados, sería aceptada, factible e incrementaría la equidad.
Pregunta 3. En adultos con ERC en estadíos 3b, 4 y 5 ¿Cómo debe ser el manejo nutricional?
Subpoblación de adultos con enfermedad renal crónica en estadios 3b, 4 y 5 sin diabetes
Para responder esta pregunta, se seleccionó la RS de Hahn 2020 9. Esta RS incluyó 5 ECA donde se evaluó dos comparaciones: dieta baja en proteínas (DBP) vs dieta normoprotéica (DNP) y DBP o dieta muy baja en proteínas (DMBP) vs DBP. Sus meta-análisis reportaron que hubo poca o ninguna diferencia entre el uso de DBP y DNP; sin embargo, el uso de DBP o DMBP podría reducir el número de pacientes que llegue a enfermedad terminal.
Considerando que no hay beneficios con el uso de la DNP sobre la DBP, y que no es concluyente que la DBP ocasione deterioro en el estado nutricional, se decidió como una recomendación condicional a favor de ofrecer DBP en lugar de DNP.
Considerando que los beneficios de la DMBP no son concluyentes y por parte de los daños existe incertidumbre de saber su verdadero efecto, ya que la DMBP estuvo acompañada de suplementos. Se decidió emitir una recomendación en contra de ofrecer DMBP en lugar de DNP. Además, teniendo en cuenta que, la certeza de evidencia fue muy baja y que no sería factible ofrecer DMBP, y los elevados costos que su implementación implica , se decidió emitir una recomendación condicional .
Subpoblación de adultos con enfermedad renal crónica en estadios 3b, 4 y 5 con diabetes
Para responder esta pregunta, se seleccionó la RS de Li Q. 2021 8. Esta RS incluyó 9 ECA y sus meta-análisis reportaron beneficios del uso de DBP sobre la TFG y la proteinuria. Sin hallazgos de signos de deterioro nutricional en dicho grupo. Aunque, el grupo que recibió DBP tuvo menores valores de albúmina sérica.
Se evidenciaron mayores beneficios que daños para DBP. En base a ello, se emitio una recomendación a favor, debido a que la certeza de evidencia fue muy baja y los costos serían moderados, se opto por una recomendación condicional .
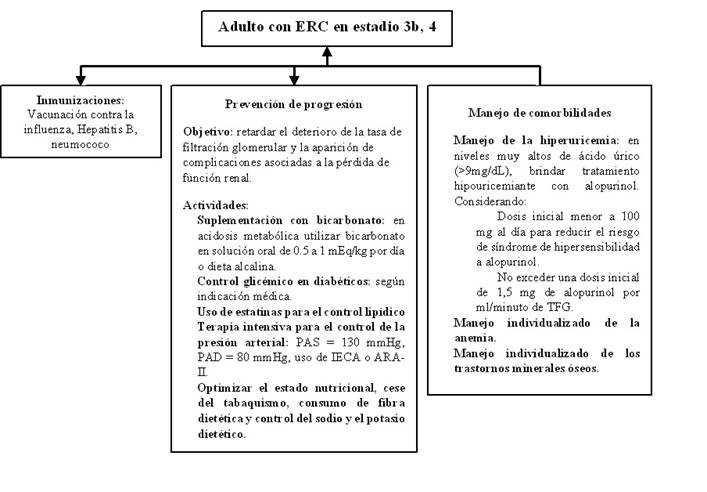
Pregunta 4. En adultos con ERC en estadíos 3b, 4 y 5 pre diálisis, ¿qué factores deben manejarse para prevenir la progresión de ERC?
Suplementación de álcali oral o dieta alcalina versus placebo
Para responder esta pregunta, se seleccionó la RS de Navaneethan 2019 9. Esta RS incluyó 14 ECA y sus meta-análisis reportaron un efecto a favor del álcali oral o la dieta alcalina sobre progresión a ERC terminal, deterioro de la tasa de filtración glomerular y el ratio albúmina-creatinina. Se reportaron daños del álcali oral o la dieta alcalina sobre excreción urinaria de sodio y ratio sodio-creatinina urinario, aunque se consideraron estos daños como triviales.
Se consideró que los beneficios serían grandes y los daños serían triviales, por ello, se decidió emitir una recomendación a favor de la suplementación de álcali oral o dieta alcalina. A pesar de que la certeza de evidencia fue muy baja, se consideró que la intervención generaría ahorros extensos, incrementaría la equidad y sería aceptada por médicos y pacientes. Por tal motivo, se decidió formular una recomendación fuerte .
Fármacos para el control lipídico
Para responder esta pregunta, se seleccionó la RS de Taylor 2019 10. que incluyó 35 ECA y sus meta-análisis reportaron un menor deterioro de la tasa de filtración glomerular y un menor riesgo de enfermedad cardiovascular en el grupo que usó fármacos para el control lipídico (estatinas).
Se consideró que los beneficios serían grandes y los daños pequeños, por lo que se decidió emitir una recomendación a favor del uso de fármacos para el control lipídico con estatinas según indicación médica. Pero considerando que la certeza de evidencia fue muy baja, aunque la intervención sería aceptada por médicos y pacientes se considero como recomendación condicional .
Fármacos para el control glicémico
Para responder esta pregunta, se seleccionó la RS de Taylor 2019 10. Esta RS incluyó 35 ECA y sus meta-análisis reportaron un menor deterioro de la tasa de filtración glomerular en el grupo que usó fármacos para el control glicémico.
Se emitio una recomendación a favor condicional.
Control intensivo de la presión arterial
Para responder esta pregunta, se seleccionaron 2 RS: Malhotra 2017 11 que incluyó 18 ECA y Tsai 2017 12 que incluyó 8 ECA.
La RS de Malhotra 2017 11 reportó en su meta-análisis un menor riesgo de mortalidad en el grupo que recibió control intensivo de la presión arterial. Mientras que la RS de Tsai 2017 12 no encontró beneficios de dicha intervención sobre progresión a ERC terminal, reportando mayor riesgo de hipotensión y síncope en el grupo que recibió control intensivo de la presión arterial.
Se consideró que los beneficios serían grandes especialmente para mortalidad, y los daños serían pequeños. Por tal motivo, se decidió emitir una recomendación a favor del control intensivo de la presión arterial especialmente para reducir el riesgo de mortalidad considerando una evaluación individualizada, especialmente en adultos mayores. Aunque la certeza de evidencia fue muy baja, se tuvo en cuenta que la intervención generaría grandes ahorros, incrementaría la equidad y sería aceptada por médicos y pacientes. Por tal motivo, se decidió formular una recomendación fuerte .
Pregunta 5. En adultos con ERC en estadío 3b, 4 y 5 pre diálisis, ¿cómo deben manejarse las comorbilidades (hiperuricemia, anemia, trastornos minerales óseos)?
Hiperuricemia
Para responder esta pregunta, se seleccionaron dos RS: Sampson 2017 y Liu 2018, ambas RS incluyeron 12 ECA, respectivamente.
La RS de Sampson 2017 13, en su meta-análisis menor mortalidad por todas las causas para el tratamiento hipouricemiante cuando el ácido úrico se halla a niveles muy altos. Para Liu 2018 14 el tratamiento de la hiperuricemia enlentece la disminución de la tasa de filtración glomerular y reduce de la creatinina sérica. La RS de Sampson 2017 13, reportó un mayor riesgo de rash en los pacientes que recibieron tratamiento hipouricemiante.
Se consideró que los beneficios serían grandes y los daños serían pequeños. Por este motivo se optó por emitir una recomendación a favor . El GEG consideró que, considerando que certeza de evidencia muy baja, y aunque la implementación de la intervención generaría ahorros moderados, solo debería indicarse en los pacientes de estadíos tempranos y con niveles muy altos de ácido úrico. Por lo cual se consideró formular una recomendación condicional .
Pregunta 6. En adultos con ERC en estadío 5, ¿en qué pacientes se podría preferir un manejo conservador?
Para responder esta pregunta, se seleccionaron dos RS: Wongrakpanich 2017 17 que incluyó 12 EO y Verberne 2020 18 que incluyó 11 EO.
La RS de Wongrakpanich 2017 17 reportó en su meta-análisis que no existen diferencias entre el efecto del manejo conservador y la diálisis para mortalidad cuando los pacientes son mayores de 75 años y tienen múltiples comorbilidades, pero existiría mayor riesgo de mortalidad cuando se brinda manejo conservador en toda la población en estadío 5, sin ajuste por edad y comorbilidades. A su vez Verberne 2020 18 reportó en su meta-análisis que no existen diferencias entre el manejo conservador y la diálisis para calidad de vida y control de síntomas. .
Se consideró que los beneficios y los daños serían triviales. Sin embargo, al no haber diferencias entre los desenlaces valorados en términos de mortalidad ajustada por edad y comorbilidades, control de síntomas y calidad de vida, se optó por emitir una recomendación a favor del manejo conservador solo en pacientes mayores de 75 años y múltiples comorbilidades. Como la certeza de evidencia fue muy baja, se consideró formular una recomendación condicional , dependerá de una decisión compartida entre los médicos, pacientes y cuidadores.
Pregunta 7: En adultos con ERC en estadío 5 que requieren diálisis, en manejo conservador y con expectativa de vida menor a 6 meses, ¿cómo debe ser el manejo paliativo?
Para responder esta pregunta, se seleccionó la RS de Phongtankuel 2018 19. Esta RS incluyó 11 EO y realizó un análisis de regresión en el cual se valoró el número de componentes de cuidados paliativos administrados que se asociaban con una mayor probabilidad de lograr un resultado positivo en términos de calidad de vida. Se reportó un efecto a favor del manejo paliativo cuando era brindado por un médico con conocimientos en cuidados paliativos y un terapista físico u ocupacional, además de educación constante.
Se estimo que los beneficios serían moderados en el contexto del uso de un manejo paliativo multicomponente y los daños se consideraron triviales. Como consecuencia, se emitió una recomendación a favor del manejo paliativo que involucre mínimamente el manejo de síntomas, apoyo psicosocial y educación constante; considerando la participación de un médico con conocimientos en cuidados paliativos y un terapista físico u ocupacional. Considerando que la certeza de evidencia fue muy baja y a pesar de que la intervención sería factible y probablemente aceptada por médicos, se consideró formular una recomendación condicional , dependerá de una decisión compartida entre los médicos, pacientes y cuidadores.
Pregunta 8. En adultos con ERC en estadíos 3b, 4 y 5 pre diálisis ¿Cuál debe ser el plan de inmunizaciones?
Vacunación contra Hepatitis B
Para responder esta pregunta, se seleccionó la RS de Schroth 2004 20. Que incluye 7 ECAS y en su meta-análisis reportó beneficios en los sujetos vacunados contra Hepatitis B respecto a los no vacunados para el desenlace seroconversión, no encontrando efecto sobre los desenlaces infección contra hepatitis B, muerte o eventos adversos.
Considerando que existen beneficios con el uso de la intervención y que los daños son triviales, se decidió emitir una recomendación a favor de la vacunación contra hepatitis B. Pero como la certeza de evidencia fue muy baja, tomando en cuenta que la intervención implicaría ahorros moderados, y que sería factible y aceptada por médicos y pacientes, se decidió emitir una recomendación fuerte .
Vacunación contra Influenza
Para responder esta pregunta, se seleccionó la RS de Remschmidt 2014 21. Esta RS incluyó 5 EO y en su meta-análisis reportó que los vacunados contra la influenza tuvieron menor mortalidad por todas las causas y menos hospitalizaciones por influenza o neumonía.
Teniendo en cuenta que los beneficios fueron grandes, y que los daños fueron considerados como triviales, se decidió emitir una recomendación a favor de la vacunación contra influenza. A pesar de que la certeza de evidencia fue muy baja, considerando de que la intervención implicaría ahorros moderados, además de sería factible y aceptada por médicos y pacientes, se decidió emitir una recomendación fuerte .
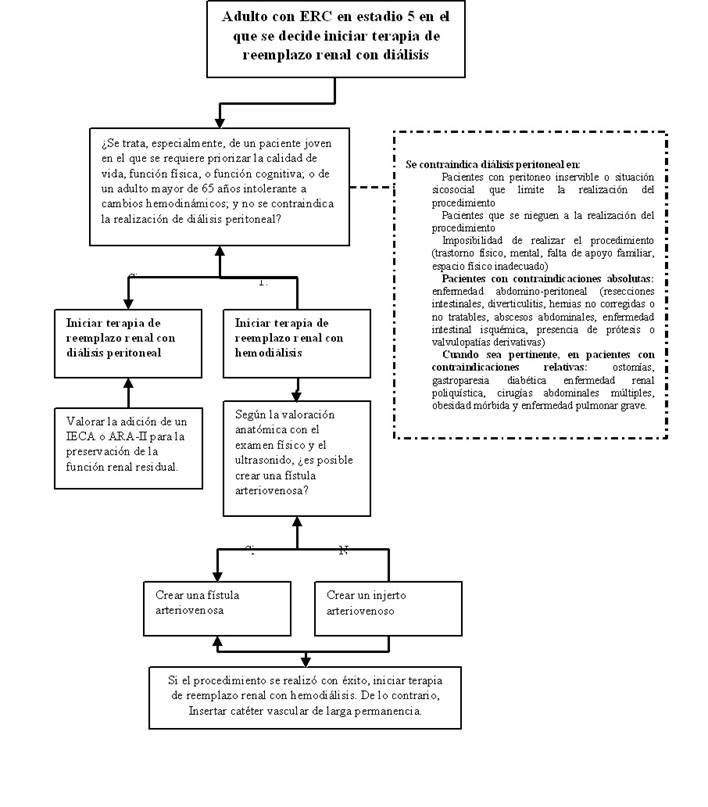
Pregunta 9: En adultos con ERC en estadío 5 con indicación de terapia de reemplazo renal, ¿qué terapia se debería indicar de inicio (hemodiálisis versus diálisis peritoneal)?
Para responder esta pregunta, se seleccionaron cinco RS publicadas como artículo científico: Chuasuwan 2020 22, Ali 2021 23, Zhan 2019 24, Lozier 2019 25 y Foote 2016 26.
La RS de Chuasuwan 2020 22 incluyó 12 EO y en su meta-análisis reportó un efecto a favor de la diálisis peritoneal para el desenlace calidad de vida. La RS de Ali 2021 23 incluyó 11 EO y reportó un efecto a favor de la diálisis peritoneal para el desenlace función cognitiva. En cuanto a eventos cerebrovasculares, la RS de Zhan 2019 24 incluyó 5 EO y reportó un efecto protector de la diálisis peritoneal para que??. La RS de Foote 2016 26 incluyó 89 EO y reportó que no existen diferencias en términos de sobrevida al comparar la diálisis peritoneal con respecto a la hemodiálisis.
Considerando que los beneficios serían moderados y que los daños serían triviales se decidió recomendar a favor de la diálisis peritoneal, cuando se requiera priorizar la calidad de vida, función cognitiva o prevenir eventos cardiovasculares por intolerancia a cambios hemodinámicos.. Además, considerando que la certeza de evidencia fue muy baja y que implicaría costos moderados, se considero esta -a recomendación condicional .
Se decidió ofrecer como alternativa de inicio de terapia de sustitucion renal a la hemodiálisis, especialmente en adultos que toleren adecuadamente los cambios hemodinámicos,con contraindicacion para diálisis peritoneal o que requieran un tratamiento dialítico continuo. En ese sentido, considerando una supervivencia aceptable, se formuló una recomendación condicional a favor.
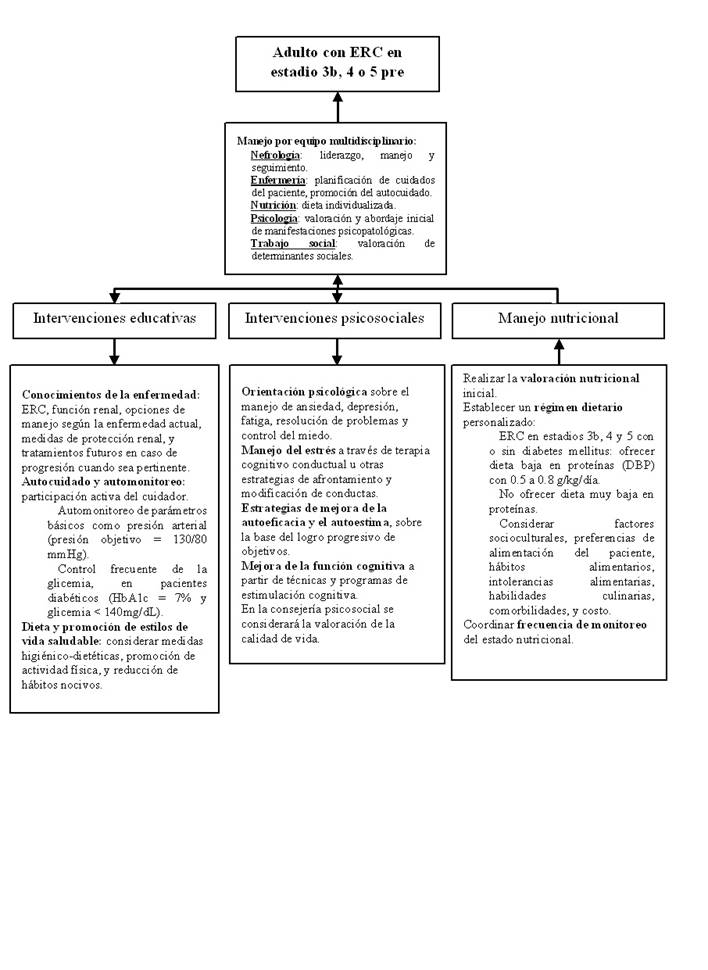
Figura 1 Flujograma para el manejo multidisciplinario de la enfermedad renal crónica en estadios 3b a 5
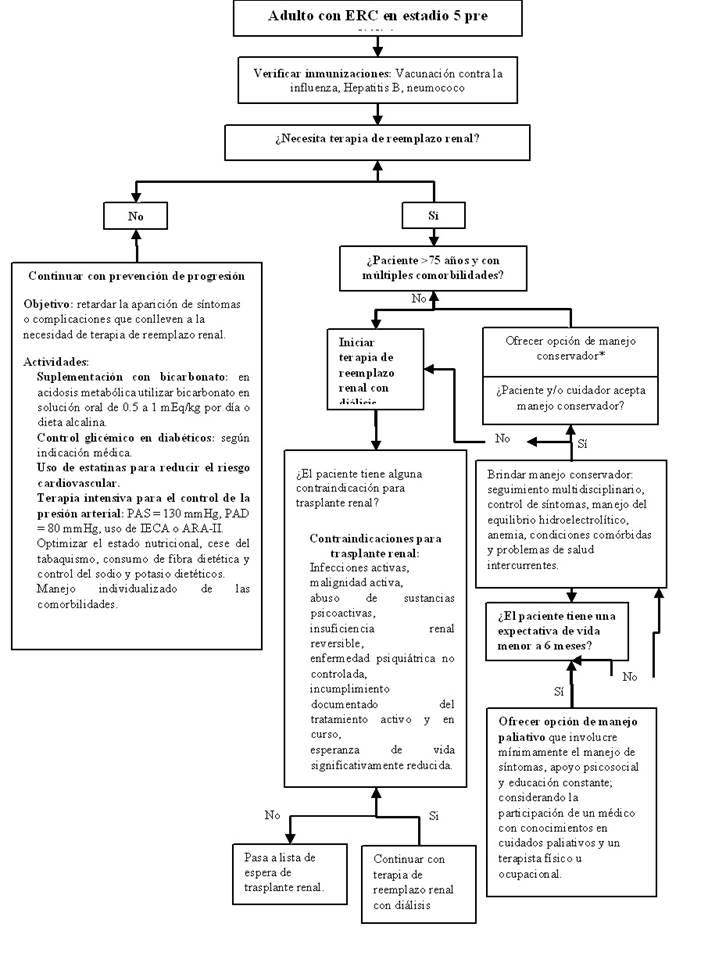
* El manejo conservador implica un seguimiento multidisciplinario para el mantenimiento de la calidad de vida, control de síntomas, manejo del equilibrio hidroelectrolítico, anemia, condiciones comórbidas y problemas de salud intercurrentes; además de la posibilidad de implementación de cuidados al final de la vida cuando sea apropiado.
Figura 3 Flujograma para el manejo de la enfermedad renal crónica en estadio 5