Introducción
Los linfomas primarios gastrointestinales son poco comunes, representan entre 1-4% de las neoplasias malignas del tubo digestivo. La localización más frecuente es el estómago seguida del intestino delgado-ileocecal1. La afectación apendicular es sumamente rara representando 0.015% de todas neoplasias malignas apendiculares2,3.
Dentro de los linfomas primarios del apéndice, el linfoma de Burkitt es el segundo en prevalencia con un 25%2.
La etiología es desconocida, pero se han asociado algunos factores como enfermedad celíaca, infección por VIH, infección por virus Epstein-Barr (EVB)4
La sintomatología clínica es variable con signos y síntomas inespecíficos que van desde dolor en flanco derecho, náuseas, vómitos, fiebre, abdomen agudo y en casos raros sangrado gastrointestinal bajo4. Los hallazgos clínicos son inespecíficos y el diagnóstico en la mayoría de los casos se realiza en el postoperatorio3. Por lo que el análisis anatomopatológico posterior es muy importante.
Debido a que es un tumor muy raro, y cuyo diagnóstico es difícil presentamos el caso y la revisión de la literatura.
Reporte de caso
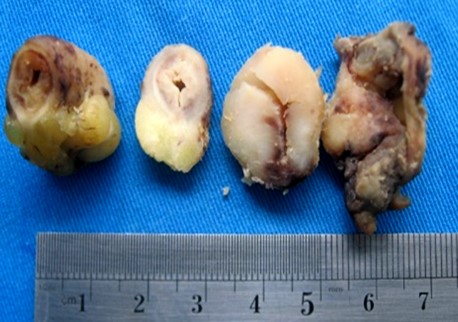
Paciente varón de 38 años, que es atendido en el servicio de Emergencia por presentar un cuadro de dolor abdominal en fosa iliaca derecha, fiebre, náuseas, vómitos e hiporexia de dos días de evolución. Al examen clínico se encontró McBurney y Blumberg positivo, signo de rebote “positivo” y signos de irritación peritoneal. No se encontraron linfadenopatías. Los exámenes de laboratorio revelaron leucocitosis (Leucocitos: 13 000 Ab: 7), VIH (-), hemoglobina 13 mg/dl, creatinina: 0,8 mg/dl con estos hallazgos se le diagnostica abdomen agudo por apendicitis complicada por lo que ingresa a laparotomía exploratoria de emergencia. Los hallazgos intraoperatorios fueron: Masa de aproximadamente 5 a 6 cm con líquido inflamatorio, al diseccionar dicha masa se evidencia apéndice cecal gangrenado, de aproximadamente 7 cm con líquido libre seropurulento en un volumen de 250ml aproximadamente envuelto por epiplón y asas intestinales. Se realizó apendicetomía y lavado peritoneal con un diagnóstico postoperatorio de apendicitis aguda complicada con plastrón. El estudio histopatológico describe un apéndice cecal en apatronado de 7 cm. de longitud, y 3,5 cm. de diámetro; superficie irregular de color gris violáceo, consistencia blanda. A los cortes transversales se observa un engrosamiento de la pared apendicular de 2.5cm de color blanquecino, consistencia blanda, hacia el borde quirúrgico el cual está comprometido (Figura 1).
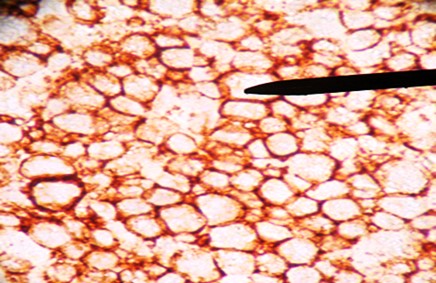
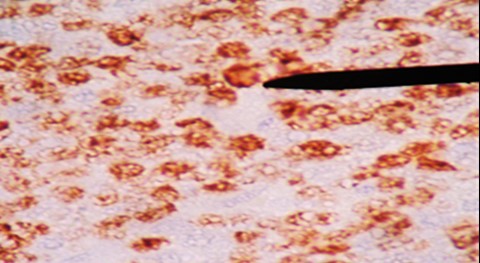
Al examen microscópico se observó: una neoplasia maligna de células redondas, con patrón de cielo estrellado, difuso, células medianas, dispuestas de manera monomorfa con alto índice mitótico, de apéndice cecal. (Figura 2 y Figura 3). Los estudios de inmunohistoquímica demuestran: ACL, CD20 positivos (Figura 4); CD3, BCL2 negativos. Ki 67 positivo en 95% (Figura 5). Otras tinciones para Pankeratina y EBV fueron negativas, diagnosticándose un linfoma Burkitt.
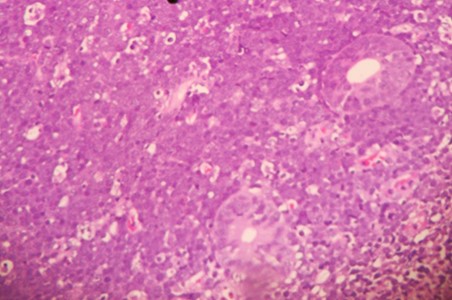
Figura 2 Vista microscópica Hematoxilina-Eosina (HE) 4x patrón morfológico de cielo estrellado que cubren glándulas de la mucosa apendicular
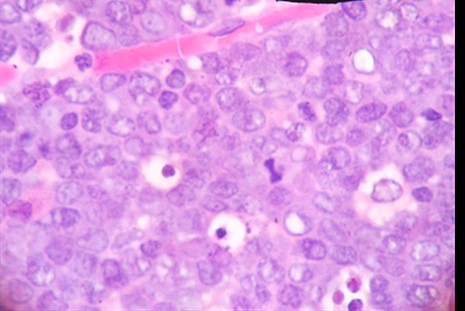
Figura 3 Vista HE 40x de cuerpo de mitosis y cuerpos apoptóticos celular monomorfas homogéneas y núcleos con cromatina grumosa
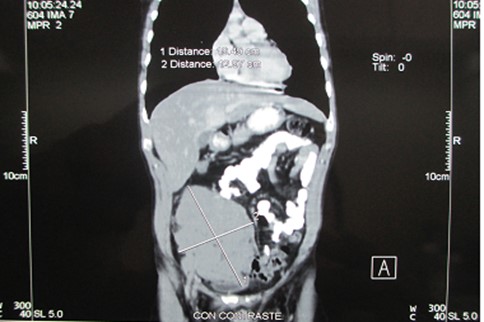
Con el diagnóstico histopatológico, se realizó en el post operatorio estudios de extensión, la Tomografía torácica - abdominal (Figura 6), mostró una masa solida isodensa de 20 x 13 cm, de bordes regulares que desplaza estructuras adyacentes y no invade otros órganos, además no se evidenció masas ni adenopatías en tórax, mediastino y resto de abdomen. El paciente recibió protocolo CODOX-M / IVAC con mejoría clínica, se realizó 6 meses después una TAC abdominal, donde ya no se evidenció la tumoración inicial, el paciente evolucionó favorablemente. A los 6 meses el paciente se encuentra estable y controlado
Discusión
El linfoma primario de apéndice es una entidad infrecuente, representa 0,015% a 0,022%5,6 de las neoplasias del apéndice y el 5% de los linfomas primarios gastrointestinales1,2.
Las manifestaciones clínicas más frecuentes, dolor en fosa ilíaca derecha asociado a náuseas y vómitos que simulan una apendicitis(3, 7) y también puede cursar con sub-oclusión intestinal, intususcepción, y en forma más rara hemorragia digestiva baja y hematuria8. La forma más común de presentación es la apendicitis que puede presentarse hasta en un 67 %7, esto lleva a que la mayoría de las veces el diagnóstico sea post operatorio cuando se estudian las muestras de anatomía patológica.
La edad de presentación de los linfomas primarios gastrointestinales es de 55 años, en el caso de los localizados en el apéndice suelen ser en la segunda o tercera década de la vida5, nuestro paciente tenía 33 años. Además, es más frecuente en hombres de raza blanca. El paciente ingresó con un cuadro de abdomen agudo por apendicitis por lo que procedió a la laparotomía exploratoria de emergencia, no se obtuvieron imágenes preoperatorias. El hallazgo operatorio fue de masa apendicular. Entre el 2 y el 6% de los pacientes con apendicitis aguda, presentan una masa palpable, descrita como flemón o absceso, de las cuales entre el 6 y el 12% corresponden a un tumor apendicular9.
El diagnóstico radiológico es muy difícil, un diagnóstico probable de neoplasia del apéndice puede sospecharse cuando en la tomografía se nota un incremento del tamaño del apéndice > 3 cm3,6 y la especificidad aumenta cuando se evidencia linfoadenopatia, pero estos hallazgos también son inespecíficos. En el análisis anatomopatológico el estudio macroscópico llama la atención el engrosamiento irregular de la pared apendicular o el efecto de masa. A la microscopía se observa una neoplasia de patrón difuso en cielo estrellado debido al alto índice mitótico y apoptóticos de las células medianas y monomorfas que se disponen de manera homogénea, núcleos con cromatina grumosa, con dos o tres nucléolos (Figura 2 y Figura 3) el cual es confirmado por el estudio de inmunohistoquímica que confirman la positividad para CD20, CD10 (Figura 4), y negatividad de CD3, BCL2, índice proliferativo alto mayor de 95% (Figura 5), alteración citogenética de c-Myc10.
El linfoma de Burkitt es un linfoma de células B raro y agresivo que generalmente involucra sitios extranodales. Existen tres variantes clínicas que son la endémica, la esporádica y la asociada a la inmunodeficiencia10,11. La variante endémica es la forma más común en niños, que es más frecuente en África Ecuatorial. La forma esporádica representa 1-2 % de todos los linfomas y puede estar asociado a la infección por el virus Epstein-Barr (EBV)10. Una vez establecido el diagnóstico se debe evaluar actividad en otras áreas10, como ganglios periféricos e infiltración a médula ósea, En nuestro caso se realizó tomografía torácica-abdominal (Figura 6) que muestra una lesión tumoral en solida de 20x13 cm en hemiabdomen inferior de bordes regulares, que desplaza las estructuras adyacentes, no se evidenció lesiones ni adenopatías en tórax, mediastino y resto de abdomen.
Para realizar el diagnóstico de un linfoma primario debe cumplir los criterios de Dawson.12: 1. Ausencia de linfadenopatía superficial o agrandamiento de ganglios linfáticos mediastinales en estudios de imágenes de tórax, 2. Masa principal en el órgano con compromiso linfático confinado a la región periférica, 3. Conteo normal de leucocitos en la sangre periférica, 4. Ausencia de compromiso hepático o esplénico. Estos criterios se cumplen en el presente caso.
La estadificación se realiza mediante clasificación de Ann Arbor y sería I E pues solo tiene un órgano afectado y extra nodal.
Respecto al tratamiento, Cirocchi13, en una revisión sistemática donde comparó el tratamiento quimioterápico vs quirúrgico evidenció que la sobrevida entre ambos grupos era similar, pero que la sobrevida libre de enfermedad fue mayor en el grupo de quimioterapia. Shannon encontró que la quimioterapia tenía un mayor beneficio en la sobrevida14. Por otro lado, la cirugía es muchas veces necesaria para tratar las complicaciones como sangrado, obstrucción, perforación13, como fue en este caso; mucho más teniendo en cuenta que la presentación como apendicitis es la más común.
En el acto quirúrgico pueden presentarse dos escenarios donde se evidencie o no la tumoración apendicular; en este punto existe controversia sobre que conducta seguir. Algunos autores recomiendan que, ante lesiones mayores de 2 cm, compromiso del ciego o que infiltren meso apéndice es necesario realizar una colectomía derecha con vaciamiento ganglionar. Mientras otros sugieren solo realizar la apendicetomía y posterior tratamiento con el resultado histopatológico10. La guía del National Comprehensive Cancer Network (NCCN) recomiendan como primera línea la quimioterapia. Hasta un 60% de los pacientes pediátricos y adultos jóvenes logra una remisión durable, sin embargo, la sobrevivencia en pacientes adultos mayores es menos favorable15.
Respecto al tratamiento quimioterápico los protocolos CHOP (ciclofosfamida, doxorrubicina, vincristina y prednisona) o similares no son considerados adecuados. Estudios retrospectivos de régimen de quimioterapia con múltiples agentes como CODOX-M/IVAC (ciclofosfamida, doxorrubicina, altas dosis ce metrotexato, alterno con ifosfamida, etopósido y altas dosis de citarabina) se asocia a resultados más favorables12. Esta terapia logra hasta un 85% de sobrevida libre de enfermedad al año12. Nuestro paciente recibió protocolo con dos cursos de CODOX-M / IVAC con mejoría clínica, y radiológica pues la TAC control realizada 6 meses después ya no mostró ninguna lesión tumoral, actualmente el paciente se encuentra con una evolución favorable libre de enfermedad.
Conclusiones
El linfoma primario de apéndice es infrecuente. Se presenta mayormente como apendicitis aguda, por lo que se recomienda el examen histopatológico de todos los especímenes. Los hallazgos clínicos, radiológicos y bioquímicos son inespecíficos por lo que un análisis anatomopatológico es muy importante. El tratamiento de elección es la quimioterapia. El tratamiento quirúrgico se reserva para casos que se presente con complicaciones.