INTRODUCCIÓN
Durante el embarazo, se producen múltiples reajustes hormonales. El incremento de la hormona coriónica gonadotrópica (hCG) desde el primer trimestre del embarazo determina aumento del volumen de la glándula tiroidea y de la función tiroidea, por su efecto estimulador a nivel de los receptores de TSH. Por otro lado, el incremento de los estrógenos ocasiona incremento de la globulina ligadora de tiroxina (TBG) en un 100%, que a su vez incrementa la tiroxina (T4) y triiodotironina (T3) totales y disminución de la TSH y cifras normales de la T4 y T3 libres1.
La tiroiditis de Hashimoto (TH) es la enfermedad tiroidea autoinmune crónica más frecuente en el sexo femenino, que generalmente conduce al hipotiroidismo. Se ha descrito que también puede cursar con hipertiroidismo o con una función tiroidea normal transitorios, dependiente del tipo de anticuerpos circulantes. En la mujer se la diagnostica antes, durante y después del embarazo, tanto por las manifestaciones clínicas, la determinación de los anticuerpos antitiroideos, antiperoxidasa (Ac-TPO) y antitiroglobulina (Ac-TG) y la biopsia de tiroides, en la que se encuentra inflamación linfocitaria crónica2.
En esta publicación, se presenta dos casos de TH en mujeres, diagnosticadas y tratadas antes, durante la gestación y luego del parto, en los que llamó la atención la influencia del embarazo sobre el título decreciente de los anticuerpos antitiroideos, que permite considerar que la disminución de los anticuerpos antitiroideos en el embarazo obedece a una modificación de la respuesta inmunitaria general1.
PRESENTACIÓN DE LOS CASOS
Se revisó las historias clínicas y las determinaciones en sangre de los anticuerpos microsomiales (Ac-TPO, rango normal 0-35 UI/mL), antitiroglobulina (Ac-TG, rango normal 0-115 UI/mL), TSH (rango normal 0,5-5 uUI/mL), T4 total (rango normal 5,1-14,1 ng/dL), T3 total (rango normal 60200 ng/dL), T4 libre (T4L, rango normal 0,8-1,80 ng/dL) y T3 libre (T3L, rango normal 2,0-4,5 pg/ mL) por métodos convencionales, antes, durante el embarazo y el posparto.
Caso 1
RBC, mujer de 37 años, talla 1,63, peso 63 kg, índice de masa corporal (IMC) 23,7, presión arterial (PA) 110/70, menarquia a los 13 años, régimen catamenial (RC) 3/28, fecha de última regla (FUR) 11/08/07, diagnosticada de TH e hipotiroidismo primario y tratada con L-tiroxina sódica 125 ug/ día. Cinco años después decide tener familia y consigue gestar mediante un procedimiento de reproducción asistida. El embarazo transcurrió en forma normal y el parto fue mediante una cesárea. La neonata pesó 2,800 g, con TSH neonatal normal.
Caso 2
MLS, de 32 años, talla 1,55, peso 48 kg, IMC 20,0, PA 90/60, menarquia a los 12 años, RC 4/30, UR 12/10/14. Se le retiró un DIU con la intención de gestar. Posteriormente se le diagnosticó hipotiroidismo por TH y se inició tratamiento con levotiroxina sódica. Un año después gestó y tuvo una gestación y parto normales. El neonato pesó 1,860 g.
RESULTADOS
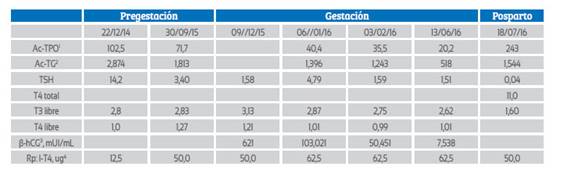
En el caso RBC, el tratamiento con L-tiroxina sódica en dosis crecientes permitió normalizar los valores de TSH, T4 y T3. Sin embargo, las cifras de anticuerpos antitiroideos se mantuvieron altos hasta el embarazo. Los Ac-TPO de 600 y 1,231 UI/ mL disminuyeron a 286 y 207 y los Ac-TG de 374 y 364 descendieron a 36 y 30,5 en el tercer trimestre, mientras que la concentración de hormonas tiroideas y TSH se mantuvieron dentro de límites normales con el tratamiento. Después del parto, los anticuerpos antitiroideos rebotaron a cifras altas. Ver Tabla 1.
Tabla 1 Evolución de las concentraciones de los anticuerpos antitiroideos y de las pruebas de función tiroidea del caso rbc.
1Ac-TPO: anticuerpos microsomiales; 2Ac-TG: anticuerpos antitiroglobulina; 3Rp: l-T4: tratamiento con levotiroxina sódica ug/día.
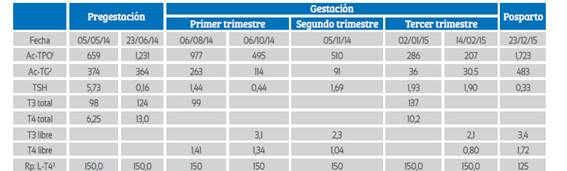
En la paciente MLS, se observó el mismo patrón. Las cifras altas de los anticuerpos antitiroideos antes del embarazo disminuyeron a lo largo de la gestación hasta el tercer trimestre y luego del parto se incrementaron nuevamente. Ver Tabla 2.
DISCUSIÓN
La información más relevante de esta comunicación reside en el hallazgo de una disminución de los anticuerpos antitiroideos durante el embarazo de dos mujeres que, previamente a su gestación, habían sido diagnosticadas de sufrir de hipotiroidismo primario causado por una TH. Tratadas con levotiroxina sódica a una dosis creciente, permitió mantener una concentración normal de hormonas tiroideas a lo largo de todo el tiempo de observación.
Se ha descrito que el 18% de las mujeres embarazadas tienen algún tipo de enfermedad autoinmune, sea por anti-TPO, anti-TG o anticuerpos estimuladores de la función tiroidea3. Por otro lado, se conoce que el hipotiroidismo en la mujer determina una disminución de la capacidad reproductiva, incremento de los abortos, hipermenorragia, anemia microcítica, preeclampsia, desprendimiento de placenta, hemorragia posparto, disfunción cardíaca, prematuridad en los neonatos, peso bajo al nacer, anomalías congénitas, mortalidad neonatal y poco desarrollo neuropsicológico3-6. Para evitar todas estas alteraciones, se recomienda que toda mujer en etapa reproductiva que decide tener familia deba efectuarse una evaluación precoz de la función tiroidea, incluyendo la determinación de anticuerpos antitiroideos, que facilite el diagnóstico inclusive de alteraciones subclínicas. El tratamiento correspondiente permitirá la obtención de concentraciones normales de las hormonas tiroideas y promoverá una normal capacidad reproductiva y que los embarazos, los partos y el desarrollo de los fetos sean apropiados7-14.
En la historia natural de esta enfermedad se ha descrito que el título de los anticuerpos antitiroideos es ondulante e inclusive puede llegar a negativizarse cuando la glándula tiroidea llega a atrofiarse15.
Como se ha señalado, la TH es mucho más frecuente en las mujeres que en los varones, en una relación de 7:1. Se trata con hormonas tiroideas para mantener una concentración normal de hormonas tiroideas en sangre. Si bien es cierto que en condiciones usuales no es indispensable monitorear el título de los anticuerpos antitiroideos, no es menos cierto que en el embarazo se produce caída significativa de su concentración, que pudiera modificar las concentraciones de hormonas tiroideas, así como el tratamiento, que en el caso de las dos pacientes no se produjo. La gestación y el parto evolucionaron dentro de condiciones clínicas normales, excepto el peso bajo del recién nacido de la paciente MLS.
Después del parto, en ambas pacientes se observó disminución de la TSH, lo que revela un incremento de la función tiroidea por decremento de los estrógenos y de la TBG1.
La explicación de la disminución de los anticuerpos antitiroideos durante el embarazo se sustenta en el hecho que, durante la gestación se produce una disminución de la respuesta inmunitaria para evitar el rechazo del feto, inmunológicamente extraño a la madre, entendido como un aloinjerto16,17.
Las limitaciones de este trabajo residen en el número bajo de casos.
Se concluye que el embarazo determina una disminución de las concentraciones de anticuerpos antitiroideos como consecuencia de la disminución de la respuesta inmunitaria general, mediada por influencia de las células T regulatorias17,18. En los dos casos presentados, este hecho no influyó la función tiroidea, como tampoco ocurrió con la modificación de la dosis administrada de L-tiroxina sódica.











 texto en
texto en