INTRODUCCIÓN
El Dengue y la Leptospirosis son enfermedades metaxénicas prevalentes a nivel mundial.
Según la Organización Mundial de la Salud, el Dengue es responsable de alrededor de 390 millones de infecciones anuales, mientras que la Leptospirosis estima 500 mil casos anuales1,2.
Ambas enfermedades suelen presentarse en zonas tropicales y subtropicales. Siendo mucho más frecuente en los países subdesarrollados, en donde de por sí hay un sistema de salud fraccionado y con muchas limitaciones3.
En China, en diciembre del 2019, inició el reporte de casos de infecciones por un virus desconocido, denominado actualmente SARS-CoV-2 y su enfermedad COVID-19. Dicho virus se ha diseminado a pasos agigantados, llegando a afectar a más de 180 países, volviéndose una pandemia incontrolable para los sistemas sanitarios4.
Fue inevitable la llegada del SARS-CoV-2 a las regiones amazónicas, especialmente Loreto - Perú, una de las regiones más golpeadas por la COVID-19, con una tasa de letalidad de 4,38%, y donde el Ministerio de Salud reportó solo alrededor de 1000 muertes, cifra cuestionada e ínfima por la gran cantidad de subregistros.
La COVID-19 sumado con el Dengue y la Leptospirosis vienen generando mucho daño tanto a la población como a nivel sanitario5.
Siendo así, presentamos uno de los casos de coexistencia de infecciones entre la COVID-19, Dengue y Leptospirosis en un paciente pediátrico atendido en un Hospital de la Amazonía peruana.
CASO CLÍNICO
Se presenta el caso de una paciente de 13 años, procedente de Iquitos - Loreto.
Que cinco días antes de su ingreso, inició con fiebre recurrente y malestar general, por lo que la madre le estuvo dando Paracetamol 500 mg cada vez que tenía fiebre.
A los tres días previos al ingreso hospitalario, la paciente notó sangrado activo abundante a nivel gingival, así como sangrado vaginal en escasa cantidad inter-menstrual. Negó antecedentes pre-natales, natales, y post-natales de importancia.
Debido al sangrado que presentaba acudió en primera instancia al Centro de Salud de Nanay, siendo referida al Hospital de Apoyo Iquitos (HAI).
En dicho hospital, le realizaron hemograma donde evidenciaron leucopenia, neutropenia, linfocitosis, y trombocitopenia severa, por lo que quedó hospitalizada por dos días con los diagnósticos de Dengue con signos de alarma, a descartar Leptospirosis. Le iniciaron fluidoterapia con cloruro de sodio al 0,9% a razón de 3 cc/kg/hora y sintomáticos. Al segundo día de hospitalización, la paciente inició con dificultad respiratoria, le realizaron prueba rápida para COVID-19, obteniéndose resultado: SARS-CoV-2 IgM e IgG positivo, tras lo que plantearon el diagnóstico de Neumonía COVID-19 e iniciaron Ceftriaxona 1 g endovenoso cada 12 horas, Dexametasona 4 mg endovenoso a las 8 am y 4 pm, y soporte oxigenatorio por cánula binasal (CBN) a 2 litros/minuto.
Así mismo, la refirieron al Hospital Regional de Loreto “Felipe Santiago Arriola Iglesias” (HRL), que había sido designado por el Ministerio de Salud como Hospital COVID-19.
Al momento del ingreso en el HRL, saturaba 98% con CBN a 2 litros/minuto, frecuencia respiratoria estaba en 20 respiraciones/minuto, y mantenía una presión arterial media (PAM) de 73,3 mmHg. A la evaluación física, presentaba erupción cutánea generalizada, así como rasgos de sangrado antiguo a nivel de cavidad oral. En la parte respiratoria, murmullo vesicular pasaba disminuido en 2/3 inferiores de ambos hemitórax. No habían ruidos agregados. A nivel abdominal, había dolor a la palpación superficial y profunda en epigastrio. No se evidenciaron alteraciones en el resto de aparatos y sistemas.
Dentro de los exámenes complementarios, en comparación del hemograma hecho en el HAI, se evidencia una mayor disminución de los leucocitos, hemoconcentración, y plaquetas que estaban en ascenso. También se observó una proteína C Reactiva cuantitativa elevada, y enzimas hepáticas (Aspartato aminotransferasa y Alanina aminotransferasa) que estaban alrededor de 10 veces su valor normal. Así mismo, se consiguió el resultado de la serología para Dengue y Leptospirosis, saliendo positivo NS1 para Dengue e IgM para Leptospira (Tabla 1).
Tabla 1. Resultados de laboratorio clínico.
| Exámenes laboratoriales | Rango de referencia (*) | Previo al ingreso | Durante la Hospitalización | ||
|---|---|---|---|---|---|
| Día 1 | Día 2 | Día 3 | |||
| Hemograma | |||||
| Leucocitos (103/uL) | 5,5 - 15,5 | 5,1 | 4,3 | 5,9 | 5,5 |
| Granulocitos (%) | 40 - 60 | 25,4 | 62,1 | 45,3 | 31,2 |
| Linfocitos (%) | 20 - 40 | 50,4 | 28,8 | 42 | 57,4 |
| Eosinófilos (%) | 1 - 4 | 3,5 | 5 | 4,1 | 4,5 |
| Monocitos (%) | 2 - 8 | 1 | 0 | 2 | 1 |
| Hemoglobina (g/dL) | ≥ 12,5 | 14,3 | 14 | 13,7 | 13 |
| Hematocrito (%) | 37 | 41,9 | 41,9 | 39,8 | 38,9 |
| Plaquetas (103/uL) | 150 - 350 | 17 | 45 | 48 | 81 |
| Perfil Bioquímico | |||||
| Urea (mg/dL) | 22 - 55 | - | 19 | - | - |
| Creatinina (mg/dL) | 0,5 - 1 | - | 0,9 | - | - |
| Deshidrogenasa Láctica (U/L) | 240 - 479 | - | 468 | - | - |
| Proteína C Reactiva (mg/L) | < 5 | - | 12,5 | - | - |
| Aspartato Aminotransferasa (U/L) | 15 - 40 | - | 728 | - | - |
| Glutamato Aminotransferasa (U/L) | 10 - 35 | - | 215 | - | - |
| Proteínas totales (g/dL) | 6,4 - 8 | - | 6,7 | - | - |
| Albúmina (g/dL) | 3,7 - 5,5 | - | 3,7 | - | - |
| Bilirrubina Total (mg/dL) | 0 - 1 | - | 0,8 | - | - |
| Bilirrubina Directa (mg/dL) | 0 - 0,3 | - | 0,7 | - | - |
| Grupo Sanguíneo y Factor RH | - | - | O "Positivo" | - | - |
| Cultivos | |||||
| Hemocultivo | - | - | - | - | Negativo |
| Urocultivo | - | - | - | - | Negativo |
| ELISA para Dengue | |||||
| IgM | - | Negativo | - | - | - |
| NS1 | - | Positivo | - | - | - |
| ELISA para Leptospira | |||||
| IgM | - | Reactivo | - | - | - |
| Prueba Rápida COVID-19 | |||||
| SARS-CoV-2 IgM | - | Positivo | - | - | - |
| SARS-CoV-2 IgG | - | Positivo | - | - | - |
| Gota Gruesa | - | - | Negativo | - | - |
(*) Rango de referencia en pediatría
En lo radiológico, tuvo radiografía de tórax anteroposterior donde se evidenció patrón intersticial bilateral (Figura 1). En la Tomografía Espiral Multicorte (TEM) Pulmonar sin contraste se observaron áreas de consolidados y de vidrio esmerilado a nivel de las bases, además de cisuritis (Figura 2).
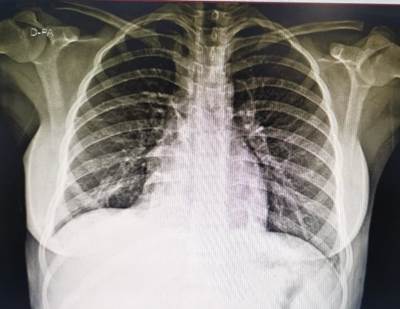
Figura 1. Rx de Tórax anteroposterior del ingreso: Infiltrado intersticial bilateral y cisuritis horizontal en campo pulmonar derecho.
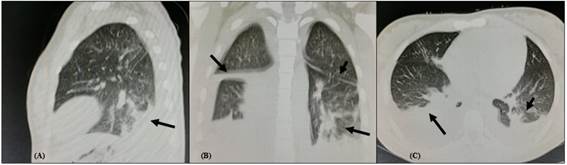
Figura 2. Tomografía Espiral Multicorte (TEM) Pulmonar sin contraste del ingreso: Áreas de consolidados y de vidrio esmerilado a nivel de las bases, además de cisuritis en ambos campos pulmonares.
Se plantearon los diagnósticos de:
1. Neumonía COVID-19, 2. Dengue con signos de alarma, 3. Leptospirosis.
Dentro de la terapéutica, se inició fluidoterapia a 5 cc/kg/hora y se fue regulando según PAM y diuresis, se incrementó ceftriaxona a 80 mg/kg/día y se fue retirando progresivamente el soporte oxigenatorio.
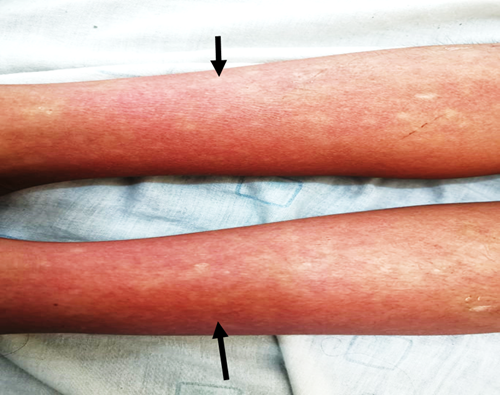
En el día 5 de hospitalización en el HRL, las plaquetas estuvieron en ascenso, no volvió a presentar hemoconcentración, los picos febriles cedieron, el dolor abdominal y la dificultad respiratoria no se volvieron a presentar. Así mismo se evidenció erupción cutánea a predominio de las extremidades superiores e inferiores tipo “islas blancas en un mar rojo” característico de la fase de convalecencia del Dengue (Figura 3). Debido a su evolución y pronóstico favorable fue dada de alta médica.
DISCUSIÓN
Se reportó el caso de una paciente que inició con episodios de fiebre asociados a sangrado gingival y vaginal, cuya primera sospecha diagnóstica en la región amazónica son las enfermedades metaxénicas, entre ellas el Dengue.
Así mismo, es muy frecuente ver casos de coinfección entre Dengue con Leptospirosis, Malaria e Infecciones del tracto urinario, por tal razón se buscaron descartar dichas enfermedades6,7.
En la actualidad, si bien no hay reportes oficiales que describan la tasa de pacientes con COVID-19 coinfectados con Dengue y Leptospirosis, esto es muy frecuentemente observado dentro del manejo hospitalario en la región de Loreto.
Por otro lado, es mencionado que la población pediátrica suele ser la menos afectada por la COVID-19, no obstante, hasta la semana epidemiológica 44 del año 2020 se registraron 167 fallecidos entre niños y adolescentes a nivel Perú8. Así mismo, en Loreto se registraron varios fallecimientos de pacientes pediátricos que presentaron cuadros severos de insuficiencia respiratoria asociado a COVID-19.
En el caso de la paciente, si bien no falleció, presentó la necesidad de soporte oxigenatorio debido lesiones pulmonares extensas compatibles con COVID-19. Así mismo, no se vio la necesidad de uso de corticoides, azitromicina, hidroxicloroquina o ivermectina, fármacos que habían venido siendo sugeridos en aquel tiempo para el tratamiento de la COVID-199.
La terapéutica consistió en un manejo adecuado de la fluidoterapia según la diuresis y presión arterial, sintomáticos, soporte oxigenatorio, monitoreo constante y se agregó antibioticoterapia con Ceftriaxona a 80 mg/kg/día por el diagnóstico de Leptospirosis10,11.
Adicionalmente, si bien en el caso reportado la COVID-19 y el Dengue se han presentado como coinfecciones, es importante recalcar que ambos comparten similitudes dentro de los eventos fisiopatológicos, así como hallazgos clínicos como la erupción maculo papular, síntomas gastrointestinales y respiratorios, entre otros, que podrían resultar confundiendo para establecer el diagnóstico de uno u otro12. Así mismo, se han reportado casos donde la infección por SARS-CoV-2 ha llevado a falsos positivos en los cribados para Dengue13.
Es más, tanto el Dengue como la COVID-19 pueden llevar a hiperactividad del sistema inmunológico, pudiendo conllevar a eventos como shock hipovolémico, vasoplejía y colapso cardiopulmonar. Inclusive tan estrepitosa puede ser la respuesta inmunológica que puede desencadenarse un síndrome de tormenta de citoquinas complicando la salud y pronóstico del paciente14.
Por otro lado, uno de los desafíos diagnósticos fue el determinar la causa de la dificultad respiratoria de la paciente. En un primer momento se sospechó en una Efusión Pleural debida a una posible sobrecarga de volumen durante la terapia de hidratación asociada a la fuga capilar en los casos Dengue. No obstante, se pudo determinar con la ayuda de la TEM Pulmonar que la sintomatología respiratoria estuvo más asociada a la COVID-19 que había desarrollado la paciente.
Es importante mencionar que el caso fue registrado durante la semana epidemiológica N° 26 del año 2020. Si bien según el Centro Nacional de Epidemiología, Prevención y Control de Enfermedades, se registró una menor cantidad de casos de Dengue entorno a dicha semana epidemiológica, se debe de recalcar que la ciudad de Iquitos y el Departamento de Loreto como tal, son zonas endémicas de Dengue con incrementos frecuentes del número de casos que conllevan de manera constante a la sobredemanda de pacientes hospitalizados por esta enfermedad.
Entre las limitaciones del caso, no se pudo tomar la prueba molecular para COVID-19 debido a que no se contó con insumo para la realización de dicha prueba en el hospital.
A modo de conclusión, se reportó uno de los casos pediátricos donde se evidenció la coinfección entre la nueva COVID-19 y las antiguas y endémicas metaxénicas como el Dengue y la Leptospirosis.
Se sugiere que pese a las restricciones establecidas por la Pandemia de la COVID-19, se necesita que se sigan realizando activamente la vigilancia epidemiológica, así como las intervenciones sanitarias para el control del Dengue y la Leptospirosis, tales como la fumigación y el manejo de las aguas residuales. Puesto que, por las medidas de aislamiento y cuarentena dictadas por el gobierno peruano, estas intervenciones no fueron realizadas, conllevando a un incremento de los casos de Dengue en las distintas regiones de la Amazonía peruana.











 texto en
texto en