INTRODUCCIÓN
La atención de emergencias y urgencias pediátricas ha aumentado en los últimos 30 años, generando en los sistemas de salud la necesidad de adaptarse para brindar una atención de calidad, definida por la OMS como “el grado en que los servicios de salud provistos a los individuos y poblaciones mejoran los resultados deseados en salud”; de manera “efectiva, segura,centrada en los usuarios, oportuna, equitativa, integrada y eficiente”1. Agencias de distintos países e instituciones internacionales han desarrollado estándares e indicadores para Servicios de Emergencias Pediátricas (SEP), orientados a contribuir a la mejora en la calidad de atención2-10. Para conocer la realidad, las necesidades y oportunidades de mejora, resulta indispensable realizar mediciones y relevamientos11-17; tales estudios no se han publicado hasta el momento en Latinoamérica.
OBJETIVO
El objetivo del presente estudio fue describir los recursos generales y el funcionamiento de los SEP en los hospitales con gestión pública en Latinoamérica.
MÉTODOS
Tipo de diseño y área
Este estudio es de tipo descriptivo, cuantitativo, retrospectivo y transversal; consiste en una encuesta de relevamiento de datos sobre estructura y funcionamiento de los SEP de Latinoamérica en el año 2019.
Población y muestra
La encuesta fue enviada a los responsables de los SEP de hospitales públicos de Latinoamérica. Debido a la variabilidad de la clasificación de complejidad hospitalaria en los diferentes países y con la intención de poner foco en las instituciones que brindan mayor posibilidad de desarrollo de la especialidad de Emergentología Pediátrica, se incluyeron aquellos hospitales en los que la atención de la salud estuviera financiada por el sector público en forma parcial o concertada, y que contaran con unidad de cuidado intensivo pediátrico (UCIP). Se excluyeron aquellos centros que no enviaron el Acuerdo de Confidencialidad (ACI) firmado por el director del hospital o por el responsable del Comité de Investigación.
Variables e instrumentos
La elaboración del instrumento se basó en documentos, encuestas y reportes de indicadores de calidad publicados por agencias de índole nacional e internacional9,10,12,14. Fue revisado por pediatras emergentólogos expertos del Comité de Seguridad y Calidad de la Sociedad Latinoamericana de Emergencias Pediátricas (SLEPE) y de la Red de Investigación y Desarrollo de la Emergencia Pediátrica Latinoamericana (RIDEPLA). Incluyó datos sobre productividad y recursos físicos, humanos, normativos y de gestión del año 2019; consta de 133 preguntas reunidas en 8 secciones: información institucional, planta física, equipamiento y funcionalidad, registros informáticos y recursos en línea, recursos humanos, capacidad de interconsulta con especialistas, capacidad docente y actividad científica, protocolos de actuación en emergencias, gestión de calidad y seguridad.
El equipo investigador contó con 28 colaboradores de sitio (CS) de 17 países de Latinoamérica. Los CS confeccionaron las listas de hospitales que en sus países cumplían los criterios de inclusión, se pusieron en contacto con los jefes de los SEP y acompañaron a los encuestados en los procesos de firma del ACI y de recolección de datos.
Análisis estadístico
La recolección y el análisis de datos se realizó en la plataforma REDCAP (Research Electronic Data Capture: https://www.project-redcap.org) y para el análisis de datos se utilizó también el programa InfoStat versión 2020, (Universidad Nacional de Córdoba, Argentina: http://www.infostat.com.ar).
La normalidad de la distribución de los datos cuantitativos se evaluó mediante la prueba de Shapiro-Wilk. Ninguna de las variables continuas mostró normalidad por tanto se reportaron las medianas y los rangos intercuartiles. Las variables categóricas se reportaron como número y frecuencias, expresadas en porcentajes. La comparación entre los grupos se realizó por medio de la prueba estadística de independencia de Chi-cuadrado. El nivel de significancia utilizado fue de 0,05. La relación entre datos de productividad asistencial y recursos de estructura se informan como razón.
Aspectos éticos
El protocolo del estudio, la encuesta y el ACI fueron aprobados por los Comités de Investigación y de Ética del Hospital Garrahan y enviados a los jefes de los SEP. Una vez firmado el ACI por el Director General de cada hospital o por el responsable del Comité de Investigación, se envió la encuesta on line por medio del programa REDCap. El estudio se llevó a cabo entre el 01/12/2019 y el 08/12/2020.
RESULTADOS
Información institucional
En laTabla 1se muestra el número y porcentaje de hospitales identificados, contactados y participantes de cada país. No se pudo establecer contacto con SEP de Haití, Cuba y Venezuela.
Tabla 1. Hospitales identificados y participantes por países
| PAÍS | Identificados / contactados n / n | Respondieron - (% del total de identificados) n (%) |
|---|---|---|
| Argentina | 66 / 66 | 63 (95) |
| Bolivia | 8 / 8 | 7 (88) |
| Brasil | 161 / 70 | 1 (0,006) |
| Chile | 25 / 16 | 3 (12) |
| Colombia | 6 / 6 | 1 (17) |
| Costa Rica | 1 / 1 | 1 (100) |
| Ecuador | 4 / 4 | 3 (75) |
| El Salvador | 3 / 2 | 2 (66,7) |
| Guatemala | 1 / 1 | 1 (100) |
| Honduras | 2 / 2 | 1 (50) |
| México | 57 / 38 | 13 (22,8) |
| Nicaragua | 1 / 1 | 0 (0) |
| Panamá | 3 / 3 | 1 (33) |
| Paraguay | 7 / 7 | 5 (71) |
| Perú | 22 / 21 | 3 (13,6) |
| República Dominicana | 1 / 1 | 1 (100) |
| Uruguay | 3 / 3 | 1 (33) |
| TOTAL | 371 / 250 | 107 (28,8) |
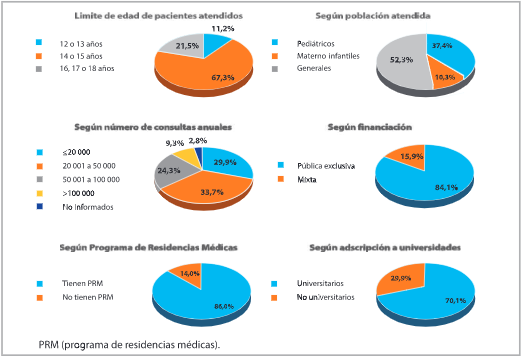
En laFigura 1se presentan las características de los 107 hospitales encuestados.
Insumos y servicios hospitalarios. 104 hospitales (97,2%) disponen de oxígeno central y 99 (92,5%) cuentan con sistema de aspiración central.
La disponibilidad de servicio de laboratorio es permanente en 105 nosocomios (98,1%) y el servicio de farmacia también lo es en 65 hospitales (60.7%). Durante las 24 horas están disponibles: radiología simple en 104 centros (97,2%), tomografía computarizada en 88 hospitales (82,2%) y resonancia magnética nuclear en 19 establecimientos (17,8%).
Funciones específicas asignadas por el hospital. Los SEP tienen a su cargo la responsabilidad del sistema regional de transporte interhospitalario en 46 (43%) hospitales, el funcionamiento del equipo de respuesta rápida intrahospitalario en 61 centros (57%) y responsabilidad en el plan de evacuación del hospital en 71 (66,.4%) establecimientos.
Planta física y funcionalidad. Se describen los componentes de la planta física en laTabla 2y la funcionalidad en relación con el proceso de atención en laTabla 3.
Tabla 2. Planta Física - Descripción (n: 107)
| Áreas | n (%) |
|---|---|
| Sector de ingreso y recepción | |
| Entrada de ambulancias independiente | 85 (79,4) |
| Agente de seguridad en acceso exterior | 96 (89,7) |
| SE diferentes según criticidad | 25 (23,4) |
| SE separadas para niños y adultos (n:67) * | 39 (58,2) |
| Áreas destinadas a atención | |
| Sector de observación | 102 (95,3) |
| SO pediátrico separado de SO de adultos (n:67) * | 55 (82) |
| SR pediátrico separado de SR de adultos (n:67) * | 43 (64,2). |
| Sala/s de aislamiento con baño propio | 42 (39,3) |
| Área exclusiva para entrevistas | 37 (34,6) |
| Sala de terapia inhalatoria | 62 (57,9) |
| Sala de rehidratación oral | 45 (42,1) |
| Sala de procedimientos con sedoanalgesia | 36 (33,6) |
| Sector de procedimientos menores | 78 (72,9) |
| Sala o equipo de rayos (propio o adyacente) | 71 (66,4) |
| Aula disponible en el SEP o en el hospital (n:106) | 101 (95,3) |
SE: Salas de espera SO: Sector de observación SR: Sector de reanimación
*Al evaluar la separación visual y acústica de niños y adultos en los SE y SR, se tomaron en cuenta solamente los 67 hospitales generales y materno-infantiles.
Tabla 3. Proceso de atención y funcionalidad de la planta física
| Proceso de atención (n: número de hospitales que respondieron el dato) | ||
|---|---|---|
| 1. Triaje | n (%) | |
| Cuentan con triaje (n:107) | 74 (69,2) | |
| Triaje 24/365 (n:74) | 60 (81,1) | |
| Triaje informatizado (n:74) | 47 (63,5) | |
| 2. Funcionalidad de la planta física | Mediana (RI) | |
| Consultas diarias por consultorio (n: 106) | 24,4 (14,7- 49,1) | |
| Porcentaje de pacientes atendidos en el SR (n: 87) | 2,0 % (0,9% - 5,8%). | |
| Número de camas en el SO (n:107) | 6 (4-14) | |
| Consultas anuales por cama del SO (n:100) | 4830,6 (2200 - 9125,5) | |
| Incremento porcentual de camas en pico estacional (n:107) 3 | 74,1% (28,6% - 150%). | |
| 3. Tiempos de atención | ||
| Tiempo de atención ambulatoria (n:29) | 2 (1-4) horas | |
| Tiempo de estadía en SO (n: 49) | 10 (6 - 24) horas | |
| Tiempo de estadía en SR (n: 37) 4 | 2 (1 - 3) horas | |
| 4. Hospitalización | ||
| Porcentaje de pacientes hospitalizados (n: 94) | 6,1% (3,8% - 16,2%). | |
SE: Salas de espera SO: Sector de observación SR: Sector de reanimación
Triaje: Los pacientes que se retiran sin haber sido vistos se registran en forma confiable en 28 SEP (26,2%), y en forma incompleta o parcial en 43 centros (40,2%); no se registran en 36 hospitales (33,6%).
Sector de observación: En 58 SEP (54,2%) existe una normativa de tiempo máximo de permanencia de pacientes en el SO, cuya mediana es de 12 horas (RI: 6-24 horas).
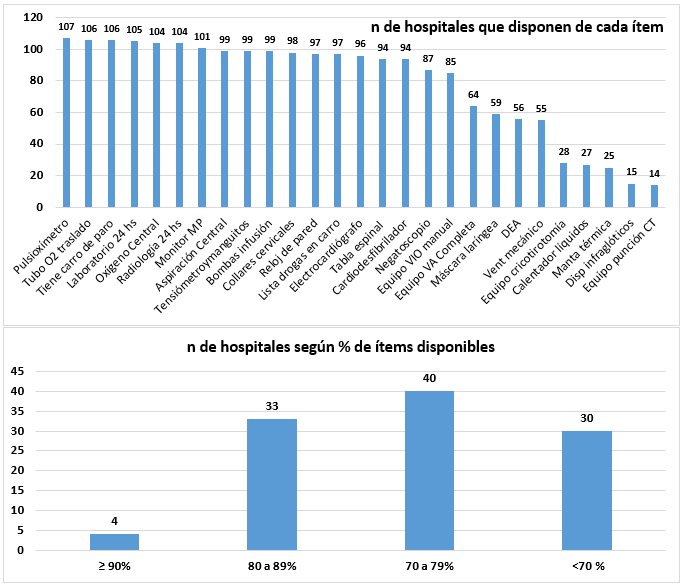
Equipamiento: En laFigura 2se describen los recursos del sector de reanimación y la frecuencia de disponibilidad de los mismos.
Se relevaron en conjunto los elementos de vía aérea considerados indispensables por la Federación Internacional de Medicina de Emergencias(8); 43 SEP (40,2%) carecen de equipo completo de vía aérea. 37 servicios disponen de ecógrafo (34,6%) y 21 SEP, de capnógrafo (19,6%).
Registros informáticos y recursos en línea.
Los registros y recursos informatizados se muestran en laTabla 4.
Tabla 4. Registros y recursos en línea (n: 107)
| a tem | n (%) |
|---|---|
| Recolección informatizada de datos estadísticos | 83 (77,6) |
| Historia clínica informatizada | 51 (47,7) |
| Historia clínica disponible 24 horas* | 71 (66,4) |
| Realizan codificación de diagnósticos | 82 (76,6) |
| Formulario de egreso (epicrisis) | 91 (85) |
| Imágenes informatizadas | 63 (58,9) |
| Plantillas modelo para patologías frecuentes | 23 (21,5%) |
| Protocolos y guías hospitalarias disponibles | 47 (43,9) |
| Sistema de alerta de prescripción de drogas | 16 (15) |
| Seguimiento (tracking) de pacientes en el SEP | 30 (28) |
* Incluye historia clínica en papel
La codificación es realizada por médicos en 47 servicios (56,8%), por administrativos en 34 (42%) y por enfermeros en 1 hospital (1,2%).
Recursos humanos: Su composición y funcionalidad se muestran en laTabla 5.
Tabla 5. Recursos humanos.
| Disponen de plantel propio/exclusivo del SEP* (n:106) | n (%) |
|---|---|
| Plantel médico | 65 (61,3) |
| Coordinador médico | 61 (57,5) |
| Coordinador de enfermería | 71 (67) |
| Secretario | 52 (49,1) |
| Trabajador social | 22 (20,8) |
| Terapista respiratorio | 15 (14,2) |
| Farmacéutico | 11 (10,4) |
| Acceso a especialidades | |
| Cuentan con 4 especialidades primordiales a tiempo completo ** (n:106) | 40 (37,4) |
| Endoscopia respiratoria - a tiempo completo o parcial (n:106) | 59 (55,7) |
| Obstetricia *** - a tiempo completo (n:11) | 8 (72,7) |
| Funcionalidad (n hospitales que respondieron el dato) | |
| Duración de turnos médicos ≥ 24 horas (n: 106) | 63 (59,4). |
| Se adapta el número de médicos a la demanda (n:107) | 64 (59,8) |
| Se adapta el número de enfermeros a la demanda (n:107) | 70 (65,4) |
| Mediana (RI) | |
| Consultas diarias por médico(n:103) | 38,4 (20,6 - 53,2) |
| Consultas diarias por enfermero (n:102) | 35,3 (13,6 - 59,6) |
* Personal que no trabaja en otro sector del hospital **Se consideraron especialidades primordiales a Cirugía, Traumatología, Anestesiología y Cuidados Intensivos Pediátricos. ***La presencia de médicos obstetras fue relevada en 11 hospitales materno-infantiles
El promedio de consultas médicas diarias fue mayor de 65 en 16 servicios (15,6% de 103 que informaron el dato); el promedio de consultas diarias de enfermeros fue mayor de 65 en 22 establecimientos (21,6% de 102 respuestas).
Formación profesional. En forma global, los pediatras representan el 76% de los planteles de los SEP (1903 pediatras de 2502 médicos); de ellos, 49,6% están certificados en Emergentología Pediátrica o cuentan con experiencia de cinco5 años y formación en la especialidad. Los médicos de familia/ generalistas/ clínicos representan el 11% de los planteles y los emergentólogos generales, el 7,8%.
Otros servicios de apoyo. Técnicos o especialistas bioquímicos están presentes en forma permanente en 84 establecimientos (79,2%), técnicos de hemoterapia en 82 centros (78,1%) y farmacéuticos en 29 hospitales (27,4%).
Capacidad docente, actividad científica y protocolos de actuación en emergencias. Se realiza recorrida diaria en 96 SEP (90,6%) y ateneos clínicos en 41 servicios (38,7%)
Existe un programa de formación continua para médicos en 36 (34,0 %) SEP, y para enfermeros en 44 (41,5%). De 74 hospitales en que se realiza triaje, en 58 (78,4%) servicios se brinda capacitación en Triaje. En 10 establecimientos (9,4%) los médicos destinan cierto horario exclusivo para docencia e investigación; los enfermeros lo hacen en 13 nosocomios (12,3%).
Facultativos de 48 servicios (45,3%) han presentado trabajos científicos en últimos cinco años, y en el mismo período, los médicos de 26 SEP (24,5%) publicaron trabajos de investigación.
Formación profesional. Once hospitales (10,4%) cuentan con un programa de formación de Emergentología Pediátrica (residencia, fellowship u otro), mientras que 92 SEP (86,8%) reciben rotaciones de médicos residentes.
Sesenta y ocho servicios (64,1%) cuentan con protocolos o guías clínicas de RCP, shock y sepsis, insuficiencia respiratoria, status epiléptico y trauma. cuarenta SEP (37,7%) tienen protocolo de desastres que incluyen las necesidades pediátricas.
Dieciséis servicios (15,2%) disponen de espacio para simulación (en el SEP o en el hospital).
Los médicos del SEP participan en actividades docentes dirigidas a médicos residentes de pediatría en 84 SEP (79,2%) y a estudiantes universitarios en 81 servicios (76,4%). Los enfermeros dictan capacitación a colegas en 85 SEP (80,2%).
En 73 hospitales (68,9%) los miembros del SEP participan en comités. Los pacientes y sus familias reciben charlas y actividades de prevención brindadas por el plantel en 33 servicios (31,1%).
Gestión de calidad y seguridad
Se obtuvieron datos de 105 hospitales; en 57 centros (54,3%) existe un Comité de Calidad y Seguridad; 43 SEP (41%) cuentan con un plan de mejora continua de la calidad y en 21 (19,8%) existe un responsable de Calidad dentro del plantel del SEP (que trabaja junto al jefe/coordinador del SEP). Se realizan sesiones de discusión y análisis de calidad en 39 SEP (37,1%).
En 72 servicios (68,6%) se asigna un médico y un enfermero referente por turno en el SEP. Se realiza evaluación de competencias y habilidades médicas en 26 SEP (24,8%) y de enfermería en 28 servicios (26,7%).
Se utilizan cintas para cálculo de peso basado en la talla en 56 SEP (53,3%), listas definidas de materiales y drogas de urgencia en 94 servicios (89,5%) y un modo estructurado de traspaso de pacientes en 68 establecimientos (64,8%). En 56 hospitales (53,3%) se usan tarjetas o planillas para cálculo y administración de drogas y 40 establecimientos (38,1%) cuentan con sistema de alerta para valores normales de laboratorio.
Se solicita consentimiento informado en 85 SEP (81%) y se registran de eventos adversos en 53 (50,5%). Cincuenta y nueve hospitales (56,2%) han definido criterios para aceptar y/o rechazar derivaciones y 55 (52,4%) tienen protocolos y guías clínicas compatibles a nivel regional.
Cincuenta y siete SEP (54,3%) registran reingresos a urgencias en 72 horas, 39 (37,1%) tienen planes de entrenamiento en comunicación y trabajo en equipo y 78 servicios (74,3%) ofrecen un medio de comunicación de quejas o reclamos de usuarios.
Se realiza monitoreo de calidad mediante indicadores en 30 SEP (28,6%) y 19 servicios utilizan un tablero de comando de indicadores de calidad como herramienta de gestión.
Análisis univariado
Se comparó el comportamiento de 18 variables según las categorías de hospitales. (VerTabla 6).
Tabla 6. Análisis univariado
| Según tipo de hospital | Según financiación | Según número de consultas anuales * | Según adscripción a universidad | ||||||||||
| General | Pediátrico/M-I | Valor de p | Pública | Mixta | Valor de p | Menor o igual a 50.000 (NCA1) | Entre 50.001 y 100.000 (NCA2) | Más de 100.000 (NCA3) | Valor de p | Universitario | No universitario | valor de p | |
| Distribución de hospitales por categorías | 56 (52,3) | 51 (47,7) | 0.629 | 90 (84,1) | 17 (15,9) | <0,001 | 68 (65,4) | 26 (25,0) | 10 (9,6) | <0,001 | 75 (70,1) | 32 (29,9) | <0,001 |
| Recursos Físicos | |||||||||||||
| N consultas diarias por consultorio | 20,6 (27,0) | 33,7 (43,7) | 0.02 | 26,2 (34,6) | 21,3 (38,1) | 0.689 | 19,6 (24,2) | 46,5 (55,7) | 52,5 (62,1) | <0,001 | 22,1 (34,6) | 30,3 (36,5) | 0.732 |
| N consultas anuales por cama de observación | 5207,5 (6537,1) | 4998,8 (7788,9) | 0.868 | 4830,5 (7135,6) | 6461,5 (7328,9) | 0.362 | 3666,7 (6077,5) | 6464,1 (8358,1) | 7212,7 (11955,6) | <0,001 | 4500,0 (6602,2) | 6464,1 (8321,7) | 0.291 |
| Equipamiento de VA completa | 23 (41,1) | 20 (39,2) | 0.845 | 38 (42,2) | 5 (29,4) | 0.323 | 29 (42,6) | 9 (34,6) | 2 (20,0) | 0.349 | 30 (40,0) | 13 (40,6) | 0.952 |
| Funcionalidad | |||||||||||||
| Existencia de triage | 33 (58,9) | 40 (78,4%) | 0.03 | 62 (68,9) | 11 (64,7) | 0.734 | 44 (64,7) | 17 (65,4) | 10 (100) | 0.076 | 56 (74,7) | 17 (53,1) | 0.028 |
| Incremento porcentual de camas | 100 % (161,8%) | 60% (107,7%) | 0.227 | 75,0 % (143,2%) | 66,7% (93,6%) | 0.458 | 75,0% (137,9%) | 66,7% (123,5%) | 70,4 %(122,0%) | >0,999 | 75,0% (143,6%) | 83,3 %(115,9%) | 0.929 |
| Porcentaje de pacientes hospitalizados | 4,3% (8,2%) | 8,7% (15,2%) | 0.008 | 6,4% (13,5%) | 4,3 %(5,01%) | 0.046 | 6,9% (15,1%) | 3,9% (6,0%) | 5,2% (7,1%) | 0.079 | 6,7% (12,1%) | 4,5% (11,7%) | 0.499 |
| Porcentaje de pacientes atendidos en el SR | 1,4% (3,7%) | 1,9 (3,7%) | 0.299 | 6,4 % (13,5%) | 4,3% (5,01%) | 0.046 | 1,9% (4,3%) | 1,6% (2,7%) | 0,9% (2,9%) | 0.498 | 1,7% (4,0%) | 1,4 % (3,0%) | 0.64 |
| RRHH | |||||||||||||
| Se asigna Coord médico y/o Coord. Enfermero por turno | 35 (63,6) | 37 (72,5) | 0.326 | 61 (68,5) | 11 (64,7) | 0.756 | 45 (66,2) | 18 (72,0) | 7 (70,0) | 0.858 | 57 (76,0) | 15 (48,4) | 0.006 |
| N consultas por médico | 32,2 (32,2) | 46,2 (48,5) | 0.003 | 40,2 (41) | 32,2 (36,8) | 0.567 | 30,1 (29,9) | 58,5 (60,9) | 66,6 (66,3) | <0,001 | 41,6 ( 43,7) | 33,3 (32,5) | 0.063 |
| N consultas por enfermero | 32,4 (38,3) | 43,4 (44,1) | 0.225 | 37,5 (42,5) | 34,4 (34,5) | 0.532 | 20,6 (29,9) | 62,5 (65,0) | 61,1 (64,4) | <0,001 | 39,3 (44,8) | 33,4 (32,8) | 0.107 |
| Registros | |||||||||||||
| Datos informatizados | 42 (75,0) | 41 (80,4) | 0.504 | 70 (77,8) | 13 (76,5) | 0.906 | 48 (70,6) | 23 (88,5) | 9 (90,0) | 0.108 | 57 (76,0) | 26 (81,3) | 0.551 |
| Actividad Científica | |||||||||||||
| Ateneos clínicos | 16 (29,1) | 25 (49,0) | 0.035 | 32 (36,0) | 9 (52,9) | 0.188 | 24 (35,3) | 10 (40,0) | 7 (70,0) | 0.112 | 30 (40,0) | 11 (35,5) | 0.664 |
| PFC médicos | 10 (18,2) | 26 (51) | <0,001 | 32 (36,0) | 4 (23,5) | 0.322 | 25 (36,8) | 6 (24,0) | 5 (50,0) | 0.299 | 29 (38,7) | 7 (22,6) | 0.1117 |
| PFC enfermeros | 15 (27,3) | 29 (56,9) | 0.002 | 35 (39,3) | 9 (52,9) | 0.297 | 26 (38,2) | 11 (44,0) | 7 (70,0) | 0.164 | 32 (42,7) | 12 (38,7) | 0.707 |
| Gestión de Calidad | |||||||||||||
| Evaluación de competencias médicas | 10 (18,2) | 16 (32,0) | 0.101 | 23 (26,1) | 3 (17,7) | 0.458 | 18 (26,5) | 3 (12,5) | 5 (50,0) | 0.069 | 22 (29,7) | 4 (12,9) | 0.068 |
| Evaluación de competencias enfermería | 11 (20,0) | 17 (34,0) | 0.105 | 25 (28,4) | 3 (17,7) | 0.358 | 21 (30,9) | 4 (16,7) | 3 (30,0) | 0.399 | 23 (31,1) | 5 (16,1) | 0.114 |
| Comité de Calidad | 27 (49,1) | 30 (60,0) | 0.262 | 46 (52,3) | 11 (64,7) | 0.346 | 38 (55,9) | 11 (45,8) | 6 (60,0) | 0.642 | 44 (59,5) | 13 (41,9) | 0.1 |
| Plan de Calidad | 17 (30,9) | 26 (52,0) | 0.028 | 35 (39,8) | 8 (47,1) | 0.576 | 30 (44,1) | 6 (25,0) | 7 (70,0) | 0.045 | 34 (45,9) | 9 (29,0) | 0.108 |
Nota: las variables cuantitativas se muestran como "mediana (media)"; las variables cualitativas dicotómicas se expresa como "número (%)" de hospitales que cumplieron el ítem. *En la categoría “Según número de consultas” se compararon los hospitales con >100.000 consultas anuales vs. los que reciben ≤ 100.000 consultas/año.
DISCUSIÓN
La expansión de la especialidad de Emergentología en Argentina en Latinoamérica ha sido progresiva desde que fue reconocida en México en 2006, y ha tomado impulso en los últimos años con la creación de la Sociedad Latinoamericana de Emergencias Pediátricas y de Comités de Emergencias Pediátricas tanto en sociedades de Pediatría como en sociedades de Emergentología de numerosos países latinoamericanos18.
El reconocimiento de esta especialidad en numerosos países contribuyó a dar gran impulso al desarrollo de este campo médico, y a realizar esfuerzos conjuntos de los equipos de salud para lograr mejoras en los resultados de la atención18-20. El objetivo de este trabajo ha sido conocer el estado actual de recursos y funcionamiento de los SEP de hospitales públicos de Latinoamérica y de esta manera contribuir en el reconocimiento de oportunidades de mejoras.
Fundamentamos las observaciones y comentarios siguientes en la regulación argentina21y en recomendaciones de agencias de diferentes países que representan una referencia para diseñar programas de mejora de calidad2-10,22.
Recursos físicos. Se observó déficit en el equipamiento del Sector de Reanimación, en particular los elementos imprescindibles para manejo de la vía aérea, disponibles en 59,8% de los SEP encuestados. También son deficitarios algunos aspectos de las salas de espera y áreas sectorizadas para el paciente pediátrico según estándares internacionales8.
La recomendación de la Sociedad Española de Urgencias Pediátricas (SEUP) es disponer de un consultorio cada 16-22 consultas diarias.6La mediana en los hospitales encuestados supera el valor máximo recomendado y los rangos intercuartilos demuestran que existe déficit en numerosos servicios; el análisis univariado informa que este déficit es mayor en hospitales pediátricos y materno-infantiles, y en los SEP que reciben más de 100 000 consultas anuales (categoría NCA3). El número de consultas por unidad de cama de internación también fue significativamente mayor en servicios de categoría NCA3.
Proceso de atención. La existencia de triaje se asoció significativamente a la condición de hospital pediátrico o materno-infantil y a la condición de hospital universitario.
Recursos humanos. A diferencia de otras especialidades en que los contratos médicos son exclusivos para un área de trabajo, en el caso de los SEP sólo 61,3% de los hospitales cuentan con profesionales contratados exclusivamente para Emergencias Pediátricas. Una recomendación constante a nivel internacional es que los Servicios de Emergencias (especialmente en los hospitales generales) cuenten con un referente médico y un referente de enfermería por turno para asegurar la calidad de atención pediátrica8; actualmente 32,1% de los SEP participantes carecen de estos referentes; no hallándose diferencia al analizar por categorías hospitalarias.
En estándares internacionales, para determinar el número del plantel se recomienda tener en cuenta la demanda según el nivel de triaje. En términos globales, se establece que un médico o un enfermero atienden entre 2,5 y 2,7 pacientes por hora (65 consultas diarias)6,23.
Los datos obtenidos permiten deducir sobrecarga de trabajo, especialmente en los turnos con mayor demanda y en los servicios que no adecuan el personal a los flujos de demanda; esta oportunidad de mejora es más marcada en hospitales pediátricos y materno-infantiles, y en hospitales de categoría NCA3. Conocer los flujos de pacientes y la “huella digital” de la demanda permitiría calcular el recurso humano y su distribución temporal en función del número y la gravedad de la población asistida24.
La sobredemanda estacional se evidencia en el incremento de camas que disponen la mayoría de los hospitales durante el pico estacional(25); este dato apoya la importancia de contar con sistemas de triaje con personal calificado.
En términos globales, 76% de los miembros de los planteles son pediatras y es alentador comprobar que aproximadamente la mitad de estos especialistas están certificados en Emergentología Pediátrica o cuentan con experiencia de cinco años y formación en la especialidad.
Teniendo en cuenta la complejidad de los hospitales encuestados, llama la atención que sólo 37,4% cuenten en forma permanente con cirujano, traumatólogo, intensivista pediátrico y anestesiólogo y que en tres hospitales materno-infantiles los obstetras se encuentren presentes a tiempo parcial o al llamado. La escasa accesibilidad de especialistas en endoscopía respiratoria obliga a considerar la capacitación de los planteles en el manejo de la vía aérea difícil y la provisión del equipamiento necesario.
Merece atención el porcentaje de hospitales que no prevén la presencia de técnicos/especialistas bioquímicos y técnicos en hemoterapia a tiempo completo. Adicionalmente, el servicio de farmacia se ha transformado en un importante apoyo para el área asistencial; sin embargo, sólo 27,4% de los nosocomios cuentan con farmacéutico a tiempo completo.
Actividades docentes y de investigación. Son poco frecuentes los programas de formación tanto para médicos como para enfermeros; al comparar por categorías, se encontró una diferencia estadísticamente significativa a favor de los hospitales pediátricos y materno-infantiles en comparación con los hospitales generales. También la realización de ateneos clínicos se asocia significativamente a la condición de hospital infantil. Se realiza capacitación en triaje en 78,4% de los SEP; sería recomendable capacitar a todo el personal que lo realiza.
Se observa baja producción de trabajos presentados o publicados por los planteles de los SEP y muy pocos centros aseguran a su personal un tiempo destinado a docencia o investigación.
Un porcentaje considerable de los SEP cuentan con protocolos para atención de pacientes críticos, mientras que un bajo porcentaje de los hospitales cuentan con protocolos para desastres que consideren las necesidades pediátricas, a semejanza de lo que reportaron relevamientos realizados en otras regiones del mundo11,26.
Es de destacar la responsabilidad de gran parte de los SEP en el transporte interhospitalario y la atención de desastres. Teniendo en cuenta las limitaciones en la organización y formación profesional de estos sistemas en Latinoamérica, merece especial atención la capacitación en estos campos médicos y el desarrollo de guías clínicas27,28.
Gestión de calidad y seguridad. Encuestas realizadas en EE.UU. y en Europa muestran que una de las brechas más constantes es la ausencia de planes de mejora de calidad y seguridad11,26. En este estudio que analiza los hospitales con mayor complejidad en nuestra región, observamos que un porcentaje limitado de los mismos (54,3%) cuenta con Comité de Calidad y Seguridad y menos de la mitad de los SEP disponen de un plan de mejora continua de la calidad. Al analizar por categorías, se observó que la existencia de planes de mejora de calidad se asocia significativamente a la condición de hospital infantil y a la categoría de hospitales con mayor demanda.
Los planteles que cumplen largos turnos de trabajo y lo hacen en condiciones de sobredemanda están expuestos al error médico. Además de adecuar el tamaño de los planteles e impulsar la educación continua, resulta fundamental contar con programas o herramientas de calidad y seguridad29e incorporar este campo de la medicina en la currícula educativa.30
Es recomendable que los responsables diseñen un plan de mejora continua de calidad, designen a un miembro del plantel como responsable de la gestión de calidad, y utilicen un Tablero de Comando de Indicadores de Calidad como herramienta de gestión para medir, priorizar, planificar y sostener las mejoras de calidad y seguridad e informar a las autoridades hospitalarias.
Como ítems particulares, subrayamos la importancia de definir competencias propias de los médicos y enfermeros del SEP y de contar con coordinadores médicos y de enfermería de Emergencias Pediátricas; se ha demostrado que la existencia de estos cargos se asocia fuertemente a mejor preparación de los SEP.11
Encontramos oportunidades de mejora en ítems de seguridad del paciente, como la utilización de cintas para cálculo de peso basado en la talla, el uso de herramientas para prevenir errores de medicación y el registro de eventos adversos.
Será importante contar con el apoyo de la conducción hospitalaria para establecer protocolos de mantenimiento de equipamiento médico, definir criterios para aceptar y/o rechazar derivaciones y asegurar el acceso a información médica por internet desde el SEP.
Limitaciones del estudio. Este estudio presentó algunas limitaciones. No se logró obtener respuesta de la totalidad de los centros contactados y esto puede disminuir la validez de los resultados. Por otra parte, este estudio se restringió a hospitales con gestión por el sistema público y excluyó la modalidad de gestión privada financiada por fondos públicos que en algunos países como Brasil, Chile y Colombia es la forma de cobertura de salud de una parte sustancial de la población; estos países tuvieron poca representatividad en el estudio. Adicionalmente, los resultados podrían estar fuertemente influidos por las condiciones propias de los SEP de Argentina, que representan 58,9% de la muestra, mientras que en la región de Centroamérica, algunos países cuentan con un único centro que cumple con los criterios de inclusión. Se requerirán nuevas investigaciones con muestras mayores y representativas de todos los países, que permitan conocer los cambios generados en los SEP a lo largo de la pandemia COVID-19. A pesar de estas limitaciones, el presente estudio es una primera aproximación al conocimiento de la realidad de los SEP de Latinoamérica.











 texto en
texto en