Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista de Neuro-Psiquiatría
Print version ISSN 0034-8597
Rev Neuropsiquiatr vol.79 no.2 Lima Apr. 2016
REPORTE DE CASO
Cirugía de epilepsia en patología dual abordada con estimulación cortical directa y electrocorticografía intraoperatoria. Primer caso en el Hospital Rebagliati
Epilepsy surgery in dual pathology approached with cortical direct stimulation and intraoperative electrocorticography. First case in Rebagliati Hospital
Elliot Barreto-Acevedo1,3,a, Alicia Becerra-Zegarra2,b, Mirla V. Villafuerte-Espinoza1,4,a, Victoria Llaja-Rojas 1,5,c
1 Unidad de Epilepsia, Departamento de Neurología, Hospital Nacional Edgardo Rebagliati Martins. Lima, Perú.
2 Servicio de Neurocirugía Funcional, Hospital Nacional Edgardo Rebagliati Martins. Lima, Perú.
3 Facultad de Medicina, Universidad Peruana de Ciencias Aplicadas. Lima, Perú.
4 Facultad de Medicina, Universidad Nacional Mayor de San Marcos. Lima, Perú.
5 Facultad de Psicología, Universidad Nacional Mayor de San Marcos. Lima, Perú.
a Médico-Neurólogo ; b Médico-Neurocirujano de Epilepsia, c Neuropsicóloga.
RESUMEN
La coexistencia de esclerosis hipocampal con una lesión extrahipocampal potencialmente epileptógena, situación conocida como patología dual, traza un reto para planificar la cirugía resectiva de epilepsia farmacorresistente. Presentamos un caso de epilepsia focal farmacorresistente asociada a patología dual (esclerosis hipocampal izquierda y gliosis frontal izquierda), abordada con estimulación eléctrica cortical directa y electrocorticografía intraoperatoria, con buenos resultados a corto plazo.
PALABRAS CLAVE: Epilepsia del lóbulo temporal, patología, cirugía/epilepsia, electrocorticografía.
SUMMARY
The coexistence of hippocampal sclerosis with a potentially epileptogenic extra hippocampal injury is known as dual pathology, and presents a challenge to resection surgery strategies in cases of drug-resistant epilepsy. We present a case of drug-resistant focal epilepsy associated with dual pathology (left hippocampal sclerosis and left frontal gliosis), treated by means of direct cortical electrical stimulation and intraoperative electrocorticography with good short-term results.
KEYWORDS: Epilepsy, temporal lobe, pathology, epilepsy/surgery, electrocorticography.
INTRODUCCIÓN
La epilepsia del lóbulo temporal (ELT) es la más frecuente entre las epilepsias focales y corresponde a un síndrome epiléptico dentro del cual se incluyen las epilepsias mesial temporal y neocortical (1). La estructura mesiotemporal más importante es el hipocampo. La atrofia hipocampal es el hallazgo patológico más frecuente en la ELT. La combinación de atrofia y gliosis hipocampal se denomina esclerosis mesial temporal (1,2). Entre un 8-30% de los pacientes con ELT refractaria asociada a esclerosis mesial temporal presentan patología dual (1); esto es, presencia además, de una lesión extrahipocampal – temporal o extratemporal – ipsilateral y potencialmente epileptógena (3,4). Algunos autores son más estrictos en la definición de patología dual y la restringen a la coexistencia de esclerosis hipocampal mas otra lesión solamente temporal extrahipocampal ipsilateral (1,5).
La lesión epileptogénica asociada puede incluir: trastornos del desarrollo cortical, malformaciones vasculares, lesiones glióticas y tumores de bajo grado (1, 3-6). La patología dual en epilepsia refractaria traza un reto para planificar la cirugía resectiva de epilepsia. Presentamos un caso de epilepsia focal refractaria asociada a patología dual, abordada con estimulación eléctrica cortical directa y electrocorticografía intraoperatoria, con buenos resultados a corto plazo.
Descripción del caso
Mujer de 16 años, nacida de parto eutócico, con desarrollo psicomotor normal, con dominancia diestra y con grado de instrucción cuarto de secundaria. Como único antecedente patológico: diagnóstico de meningitis al año y medio de edad; además presento un episodio convulsión única asociada a fiebre.
Desde los 4 años de edad, ha presentado crisis epilépticas focales que iniciaban con aura de sensación retrosternal de malestar no ascendente y palpitaciones, seguida en segundos por pérdida de contacto con el entorno; luego grito, a la vez versión cefálica a la derecha y postura distónica de extremidades derechas.
Concomitantemente, movimientos amplios y erráticos de extremidades de hemicuerpo izquierdo, con gritos y sonidos guturales. La duración de todo el fenómeno ictal era de 1 a 1,5 minutos. Como fenómenos postictales presentaba confusión, afasia y paresia de hemicuerpo derecho por 5 a 10 minutos. La frecuencia de crisis oscilaba entre 6 a 10 crisis mensuales a pesar de politerapia. El examen neurológico interictal fue normal. Recibió los siguientes fármacos antiepilépticos (FAE) en monoterapia y politerapia en dosis adecuadas, bien toleradas, con buena adherencia pero sin mejoría: Fenitoína, Fenobarbital, Carbamazepina, Oxcarbazepina y Valproato. El último esquema ha sido: Levetiracetam 3 g/día, Lamotrigina 200 mg/día y Topiramato 300mg/día. Hay historia de estigmatización en la escuela por las crisis.
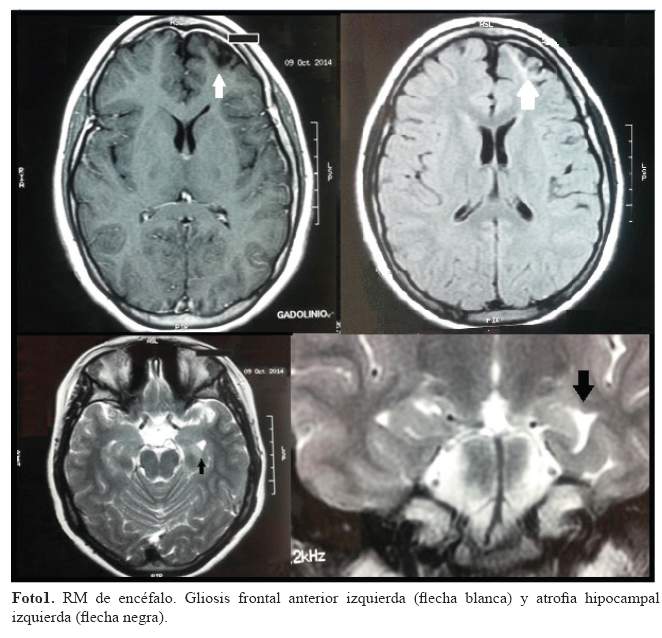
Respecto a los exámenes paraclínicos: La resonancia magnética (RM) de encéfalo que incluyó un protocolo para epilepsia del lóbulo temporal evidenció gliosis frontal anterior izquierda y atrofia hipocampal izquierda (Foto 1 y foto 2). Los electroencefalogramas (EEG) de superficie ambulatorios de 30 minutos fueron normales hasta en 3 ocasiones (Figura 1 y figura 2).
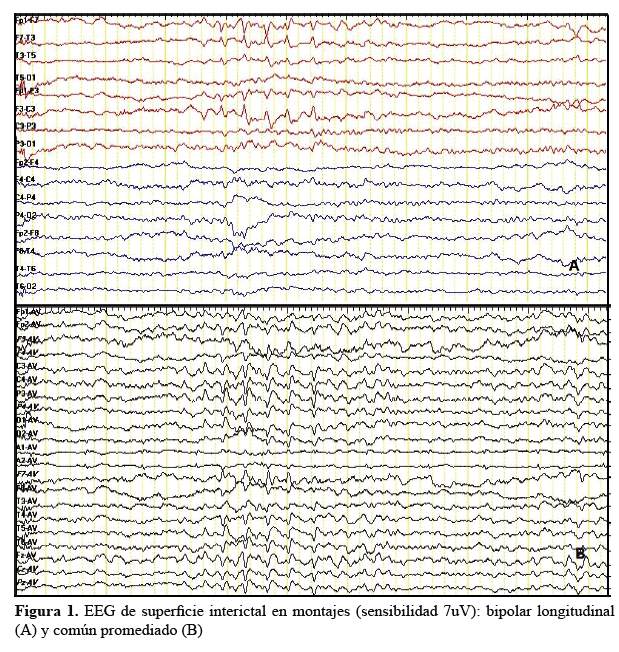
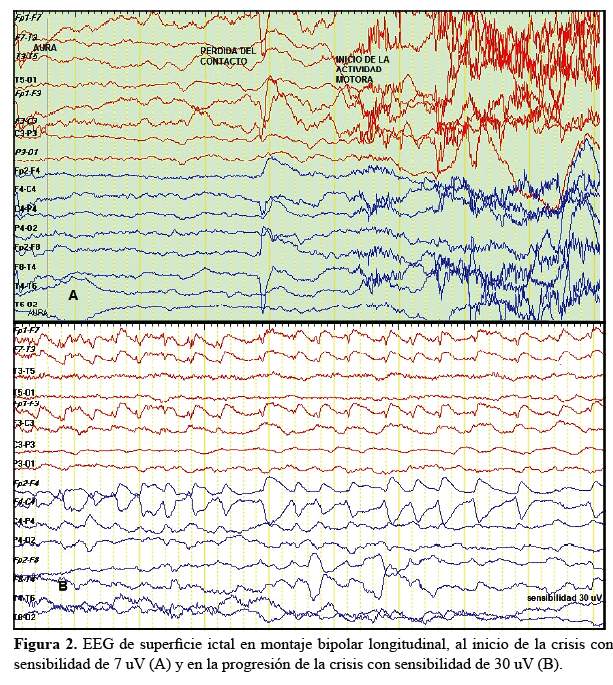
Se discutió el caso en forma conjunta por los neurólogos, neuropsicóloga y neurocirujana de la Unidad de Epilepsia del Hospital Rebagliati; y se consideró que la paciente podría ser candidata a cirugía de Epilepsia. Como parte del estudio pre-quirúrgico, se realizaron 2 video-electroencefalogramas (videoEEG) de superficie de 12 horas de duración con reducción de dosis de FAE. En el primer video EEG; con el montaje bipolar longitudinal, se evidenció descargas epileptiformes interictales focales, consistentes en puntas electronegativas con inversión de fase tanto en F7, como en F3 en forma síncrona y con duración de 3 a 4 segundos por descarga. En el montaje común promediado, los electrodos F7, Fz, P3, C3 y T5 evidenciaron mayor electronegatividad. La actividad de fondo fue normal. En el segundo videoEEG se registró una crisis clínica pero la actividad eléctrica estuvo obscurecida por artefactos de movimiento en todas las derivaciones y no se logró determinar el inicio ictal; los hallazgos interictales fueron similares a los del primer videoEEG. Se realizó un tercer estudio, ésta vez un EEG de superficie prolongado de 6 horas con supresión de todos los FAE y se logró registrar y asistir personalmente a una crisis clínica habitual durante el estudio. Durante el aura y el inicio de la pérdida de contacto, en el EEG se evidenció actividad delta arrítmica en regiones fronto-temporales izquierdas por 4 segundos sin un claro inicio ictal, seguida de artefactos generalizados de movimiento. Durante el curso de la crisis, al incrementar la sensibilidad del EEG a 30uV, se logró evidenciar actividad focal síncrona punta onda a 2 – 2,5 hertzios (Hz) frontotemporal izquierda que se prolongó por 1,5 minutos y fue seguida de enlentecimiento difuso pos-tictal. La actividad inter-ictal fue la misma que la registrada en los Videos EEG previos. Por tanto los EEG/Video EEGs no permitieron identificar con precisión el foco epileptógeno (temporal mesial izquierdo vs frontal izquierdo), aunque clínicamente el aura sugería un inicio mesial temporal. Por esta razón, en una segunda reunión interdisciplinaria se decidió realizar electrocorticografía intraoperatoria ante la posibilidad de resecar una o las dos lesiones si mostraban ser asiento de focos epileptógenos.
La evaluación neuropsicológica evidenció capacidad intelectual normal promedio. Hubo déficit leve en las funciones de planeamiento y programación. Déficit moderado en la memoria verbal: retención, consolidación y evocación a largo plazo. El aprendizaje y la memoria visual a largo plazo no estuvieron significativamente comprometidos. Se concluyó en: Disfunción neuropsicológica temporal mesial izquierda, discreta disfunción prefrontal y probable dominancia hemisférica cerebral izquierda para el lenguaje.
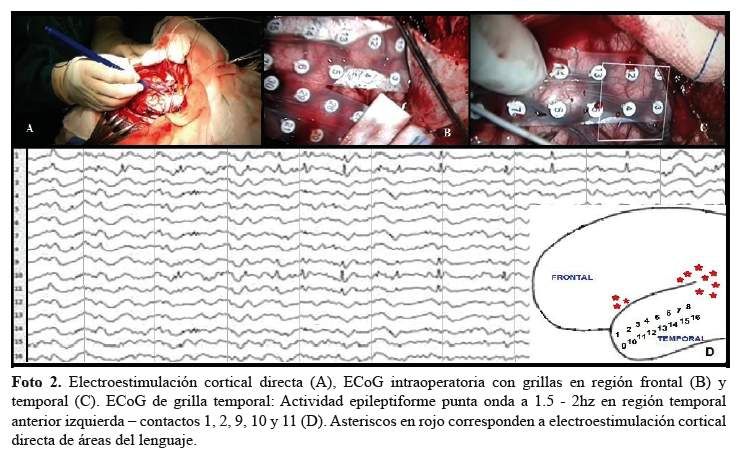
Debido a la probable dominancia hemisférica izquierda para el lenguaje y considerando que tenía 2 lesiones izquierdas (temporal mesial y frontal), se decidió realizar mapeo cortical intraoperatorio del lenguaje. Este, se realizó mediante estimulación eléctrica cortical intraoperatoria con cirugía en condición de vigilia, mediante anestesia local con Bupivacaína. Se utilizó estimulador cortical Ojemann, con descargas eléctricas de corriente continua de onda bifásica, con intensidad progresiva ascendente de 2 a 6 mA, con una frecuencia de 60 Hz y con un tiempo de descarga de 4 segundos. La paciente no evidenció alteraciones en la fluencia del lenguaje a la electroestimulación cortical en la región perisilviana frontal izquierda y presentó parafasias breves y transitorias a la estimulación de la región perisilviana temporal izquierda, pero sin alteración en la comprensión y lectura. Luego se procedió a colocar 2 grillas de 16 electrodos, dispuestas de forma que pudieran cubrir toda la lesión frontal izquierda y la zona perilesional; y no se registró actividad epileptiforme. Posteriormente se colocó durante 10 minutos 1 grilla de 16 electrodos en la convexidad temporal izquierda; y se registró descargas epileptiformes punta onda a 1,5 - 2 Hz en la región temporal anterior izquierda.
En base a estos resultados, se procedió a realizar una lobectomía temporal anterior izquierda, sin resecar la gliosis frontal izquierda. Mientras se realizó la resección temporal, se dejó las grillas sobre la lesión frontal, sin registrar actividad epileptiforme. La anatomo-patología confirmó el diagnóstico de esclerosis hipocampal izquierda. En el postoperatorio temprano la paciente presentó síntomas depresivos de forma aguda que fueron controlados en las siguientes semanas con Fluoxetina. En el postoperatorio no se registró afectación significativa del lenguaje ni déficit focal motor. A la fecha la paciente lleva 7 meses de operada, manteniendo su esquema de FAE habitual, sin recurrencia de las crisis (Engel I), sin variaciones en su memoria verbal, visual y sin déficit en su lenguaje.
DISCUSIÓN
Salanova et al., describen una serie de 240 pacientes con ELT sometidos a cirugía; encontrando un 15,4% de patología dual. Entre los pacientes con patología dual destacaban un 10,8% de lesiones isquémicas ocurridas precozmente en la infancia (5). Las lesiones isquémicas del encéfalo ocurridas a temprana edad pueden ser asiento, en años posteriores, de lesiones glióticas (7). Cendes et al., presentan en una serie de 167 pacientes con epilepsia lesional focal, una frecuencia de patología dual de 25 pacientes (15%). De estos pacientes, las gliosis reactivas neocorticales temporales o extratemporales asociadas a atrofia hipocampal ocuparon el tercer lugar en ocurrencia en su serie (23,5%) (6).
La semiología de las crisis epilépticas, es el paso inicial para una aproximación al foco epileptógeno; sin embargo cuando se considera la cirugía resectiva de epilepsia, será necesaria una evaluación prequirúrgica multidisciplinaria. En nuestra paciente, el aura de malestar retrosternal con palpitaciones y la presencia de atrofia hipocampal, reforzaba la hipótesis de un inicio ictal mesial temporal con propagación a regiones frontales. Sin embargo los VideoEEG/EEGs de superficie prequirúrgicos no permitieron definir un inicio ictal claro (mesial temporal vs frontal) y además la paciente presentaba una lesión extrahipocampal adicional con potencial epileptógeno (gliosis frontal izquierda). Esto configuraba un caso de epilepsia focal refractaria asociada a patología dual. Por ello decidimos realizar una electrocorticografía (ECoG) intraoperatoria para planear durante el acto quirúrgico la cirugía resectiva de epilepsia (lobectomía temporal anterior izquierda sola o asociada a lesionectomía frontal izquierda).
El uso de la ECoG intraoperatoria para orientar la cirugía resectiva tanto de epilepsia del lóbulo frontal como del lóbulo temporal secundaria a lesiones focales es avalado por diversos reportes en la literatura (8-12). Aun algunos centros siguen practicando la ECoG, incluso cuando algunos autores han encontrado pobre correlación entre la amplitud de la resección cortical en función de los hallazgos electrocoticográficos y la evolución postquirúrgica (13). Sin embargo, no hemos encontrado reportes de casos similares al nuestro con patología dual, en los cuales, la lesión extrahipocampal consista en una gliosis neocortical frontal y a la vez se haya utilizado específicamente la ECoG intraoperatoria para dirigir la decisión quirúrgica. Es importante también señalar, que en nuestro centro aún no contamos con los recursos logísticos para un monitoreo prolongado con electrodos subdurales y/o profundos; pues es probable que el abordaje de casos como el nuestro que incluye una lesión neocortical, en otras latitudes hubiese sido con este tipo de monitoreo (8,14). Por ello planteamos que una alternativa de abordaje para la decisión quirúrgica de casos de patología dual como el presentado, podría ser a través de la ECoG intraoperatoria. Si bien los protocolos internacionales para cirugía de epilepsia tienen algunos consensos sobre las pruebas diagnósticas necesarias para orientar la cirugía, es conocido también que cada centro adapta sus protocolos según el acceso a dichas pruebas (8).
A pesar que se conoce que la tasa de buen pronóstico en el control de crisis para la cirugía resectiva, fluctúa entre el 65 a 90% en la epilepsia temporal mesial y entre 35 a 80% en las epilepsias neocorticales, con mejores resultados para lesiones diferentes a las displasias corticales focales como la gliosis (8); no hemos encontrado en la literatura estudios específicos sobre el pronóstico de los pacientes con patología dual post-operados de lobectomía temporal anterior que asocien gliosis neocortical extratemporal, epileptogénicamente silente.
Respecto a la planificación de la cirugía resectiva en patología dual, diversos autores han comunicado los mejores resultados, en cuanto al control de crisis (Engel I y II) en pacientes en quienes se realizó resección tanto de la esclerosis hipocampal, como de la lesión extrahipocampal asociada, pero cuando ésta asienta en el lóbulo temporal ipsilateral (5,15-18). A pesar de la evidencia a favor de la resección quirúrgica de ambas lesiones en patología dual, la extensión de la resección debe adaptarse a la epileptogenicidad y magnitud de las lesiones; en especial si la lesión que acompaña a las esclerosis hipocampal es extratemporal y no puede ser resecada mediante una sola cirugía como la lobectomía temporal anterior. Por ello se deberá realizar una mínima, pero eficaz resección del tejido patológico epileptógeno para preservar en el mayor grado posible las funciones neurológicas; en especial la memoria, el lenguaje y funciones motoras (19,20). Por esta razón, en algunos casos de patología dual como el nuestro, en los que se sospecha que el foco epileptógeno es mesial temporal y que la otra lesión podría ser epileptogénicamente silente o por lo contrario, ser asiento de un segundo foco epileptógeno; podría ser preferible verificar una de estas dos posibilidades mediante métodos de electroencefalografía invasiva, cuando los estudios prequirúrgicos no invasivos no han sido concluyentes (8).
En la serie de Li et al., de pacientes con patología dual, que incluyó casos con lesiones extratemporales; la decisión quirúrgica (blanco de resección) estuvo basada en el origen más probable de las crisis en función a los datos clínicos, videoEEG de superficie y evaluación neuropsicológica. Su serie incluyó 38 pacientes, de los cuales en 7 la lesión extrahipocampal fue frontal neocortical: 3 contusiones, 3 tumores y 1 diplasia cortical focal (DCF). Si bien, según el análisis global de su serie, se concluyó que el mejor éxito quirúrgico se obtuvo con la resección de ambas lesiones; cuando se analiza los 7 pacientes mencionados, 3 tuvieron buen éxito (Engel I y II). En uno de ellos solo se realizó lesionectomía (contusión frontal) sin resecar el hipocampo, en un paciente solo se realizó resección mesiotemporal (DCF frontal no operada) y en el tercero (contusión frontal derecha y EMT derecha) ambas cirugías. Por tanto, no es posible sacar conclusiones valederas respecto al pronóstico de este subgrupo de pacientes que asemejan a nuestro caso. En la serie de Li, los resultados de localización ictal en el videoEEG de superficie no mostraron asociación significativa con el pronóstico. Sin embargo, los autores señalan que los registros invasivos deberían aclarar cuál de las 2 lesiones es más epileptogéna, pero plantean que es aún desconocido si el riesgo beneficio de una aproximación electroencefalográfica invasiva podría refinar la estrategia quirúrgica y mejorar el pronóstico. Ellos concluyen que en patología dual la remoción de ambas lesiones debería ser considerada en lo posible, sobre todo cuando las 2 lesiones asientan en el mismo lóbulo temporal; y en pacientes con una lesión extratemporal, la desición de si remover primero el hipocampo o la lesión neocortical debe estar sustentada en la localización de la zona epileptógena, la extensión y la naturaleza de la lesión (4).
Por otro lado la estimulación eléctrica cortical directa ha mostrado ser eficaz para mapeo de zonas elocuentes sensitivomotoras y del lenguaje en pacientes con tumores cerebrales o lesiones epileptógenas que asienten cercanas a dichas zonas y requieran ser resecadas (21-23) . Sin bien la evolución de nuestra paciente a la fecha ha sido buena, consideramos que el tiempo de seguimiento es aun corto y requerirá observar los resultados de la cirugía a largo plazo. Bajo la posibilidad de ocurrencia en el futuro de nuevas crisis, entonces con semiología frontal; podría plantearse una segunda cirugía (lesionesctomía), como ocurrió con algunos pacientes de la serie de Li et al., (4). Por lo anterior la patología dual en ELT es una condición que no debe ser desestimada en pacientes con epilepsia focal mesial temporal y debe ser considerada al momento de establecer un tratamiento o pronóstico de un paciente con epilepsia; especialmente en aquellos pacientes con epilepsia refractaria candidatos a cirugía resectiva de la epilepsia.
REFERENCIAS BIBLIOGRÁFICAS
1. Kazemi N, Cascino G. Thedouble lesion: Dual pathology and pathological correlation. In: Kotagal P, Lüders HO(editors). The epilepsies: Etiologies and prevention. Londres: Academic Press; 1999. p. 349-356. [ Links ]
2. De Lanerolle NC, Lee TS. New facets of the neuropathology and molecular profile of human temporal lobe epilepsy. Epilepsy and Behavior.2005;7:190- 203. [ Links ]
3. Kim D, Lee S, Nam H, Chu K, Chun Ch, Lee SY, etal. Epilepsy with dual pathology: Surgical treatment of cortical dysplasia accompanied by hippocampal sclerosis. Epilepsia. 2010; 51 (8): 1429-35. [ Links ]
4. Li L, Cendes F, Anderman F, Watson C, Fish D, Cook M, et al. Surgical outcome in patients with epilepsyand dual pathology. Brain. 1999;122: 799-805. [ Links ]
5. Salanova V, Markand O, Worth R. Temporal lobe epilepsy: analysis of patients with dual pathology. Acta neurol Scand. 2004;109(2):126-31. [ Links ]
6. Cendes F, Cook MJ, Watson C, Andermann F, Fish DR, Shorvon SD. Frequency and characteristicsof dual pathology in patients with lesional epilepsy.Neurology.1995;45: 2058-64. [ Links ]
7. Marín-Padilla M. El cerebro del niño: desarrollo normal (noalterado) y alterado por daño perinatal. Rev Neurol. 2013;57 (S1):S3-S15. [ Links ]
8. Sánchez-Álvarez J, Altuzarra-CorralA. Cirugía de la epilepsia. Rev Neurol. 2001;33(4):353-68. [ Links ]
9. Acevedo H, Alonso M. Evaluación electrocorticográfica y resultados neuroquirúrgicos en displasias corticales del lóbulo temporal. Rev Chil Neurocirugía. 2013;39:114-22. [ Links ]
10. Gómez-Utrero E, Sánchez A, AlijardeM, Navarrete E. Valor pronóstico de la electrocorticografía en la epilepsia temporal: patrones de la relación mesial y neocortical. Rev Neurol. 2001; 33(9):801-8. [ Links ]
11. Morales L. Electrocorticografía intraoperatoria en la cirugía de epilepsia dellóbulo temporal. Revista Mexicana de Neurociencia. 2008; 9(4):303-9. [ Links ]
12. Wennberg R, Quesney F,Olivier A, Rasmussen T. Electrocorticographyand outcome in frontal lobeepilepsy. Electroencephalography and clinical Neurophysiology.1998;106:357-68. [ Links ]
13. Kuruvilla A, Flink R. Intraoperative electrocorticography in epilepsysurgery: useful or not? Seizure. 2003;12: 577-84. [ Links ]
14. Obana WG, Laxer KD, CogenPH, Walker JA, Davis RL, Barbaro NM. Resection ofdominant opercular gliosis in refractory partialepilepsy: Report of two cases. J Neurosurg. 1992;77: 632-9. [ Links ]
15. Pomata H, Bartuluchi M,Cuello M, Vázquez C, Petre C, Lubienieki F. Epilepsia refractaria del lóbulotemporal secundaria a patología dual: Nuestra experiencia acerca de 32casos. Rev Argent Neuroc. 2008;22:128-30. [ Links ]
16. Lévesque MF, Nakasato N, Vinters HV, Babb TL. Surgical treatment of limbic epilepsy associated with extrahippocampal lesions: the problem of dual pathology. Journal of Neurosurgery. 1991; 75:364-70. [ Links ]
17. Estupiñán-Díaz B, Morales-Chacón LM, Lorigados-Pedre L, García-Maeso I, Busto JE, Trápaga-Quincoses O. Hallazgos patológicos neocorticales en pacientes con epilepsia del lóbulo temporal medial farmacorresistente sometidos a cirugía. Rev Neurol.2008; 46(4):203-9. [ Links ]
18. Cascino GD, Jack CR, Parisi JE, Sharbrourough FW, Kelly PJ, Trenerry MR. Operative strategy in patients with MRI-identified dual pathology and temporal lobe epilepsy. Epilepsy Res. 1993;14:175-82. [ Links ]
19. Binder DK, Schramm J. Resective surgical tecniques: mesial temporal lobe epilepsy. In: Lüders H, editor. Texbook of Epilepsy Surgery. London: Informa Healthcare; 2008.p. 1083-1091. [ Links ]
20. Foldvary-Schaefer N.Surgery in a patient with focal epilepsy and dual pathology. In: Lüders H,editor. Texbook of Epilepsy Surgery. London: Informa Healthcare; 2008. p. 1523-33. [ Links ]
21. González-Hidalgo M, Saldaña-Galán C. Estimulación eléctrica cortical intraoperatoria en lesiones cerebrales. Rev Neurol.1999;28(6):591-3. [ Links ]
22. Berger M, Kincaid J, Ojemann G, Lettich E. Brain mapping techniques maximize resection, safety, seizures control in children with brain tumors. Neurosurgery. 1989;25:786-92. [ Links ]
23. Ojemann G, Miller J, Silbergeld D. Preserved function in brain invaded by tumo. Neurosurgery. 1996; 39(2):253-9. [ Links ]
Los autores no han recibido financiamiento de ninguna institución o persona.
Los autores no tienen conflicto de interés.
Correspondencia
Dr. Elliot Barreto Acevedo
Hospital Nacional Edgardo Rebagliati Martins
Av. Rebagliati 490 Jesus Maria
Teléfono: 511-265-4901 anexo: 3081
Correo electrónico: elliotba@hotmail.com
Recibido: 08/02/2016
Aceptado: 06/06/2016













