Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Neuro-Psiquiatría
versión impresa ISSN 0034-8597
Rev Neuropsiquiatr vol.79 no.4 Lima oct./dic. 2016
http://dx.doi.org/10.20453/rnp.v79i4.2982
REPORTE DE CASO
Disección cervical: a propósito de un caso
Dissection of the vertebral artery: A case report
Rosa Ecos 1, Hector Miranda 2,a, Ana María Valencia 1, Carlos Abanto 1
1 Departamento de Enfermedades Neurovasculares, Instituto Nacional de Ciencias Neurológicas. Lima, Perú.
2 Instituto Nacional de Ciencias Neurológicas. Lima, Perú.
a Médico Residente.
RESUMEN
La disección cervical es una entidad poco estudiada y diagnosticada como variante de infarto cerebral, sobre todo en el adulto joven; es, sin embargo, relativamente frecuente y debe formar parte del diagnóstico diferencial en pacientes jóvenes con infarto cerebral de mecanismo embólico. Se presenta el caso clínico de una paciente con infarto cerebral en diferentes territorios vasculares: varios estudios de ayuda diagnóstica resultaron en la detección de compromiso de la arteria vertebral izquierda por disección arterial, mediante protocolos especiales de resonancia magnética cervical.
PALABRAS CLAVE: Arterias, cuello, disección, arteria vertebral, infarto cerebral (Fuente: DeCS BIREME)
SUMMARY
Cervical dissection is a poorly studied and diagnosed entity, a variant of cerebral infarction particularly found among young adults. It is, however, relatively frequent and should be suspected as a differential diagnosis in young patients with history of an embolic stroke. The clinical case of a patient with cerebral infarction of different vascular territories is presented: various diagnostic studies resulted in the detection of involvement of the left vertebral artery by arterial dissection, by special protocols of cervical magnetic resonance.
KEYWORDS: Neck, arteries, vertebral artery, dissection, cerebral infarction (Source: MeSH NLM)
INTRODUCCIÓN
La disección de arterias cervicales es una causa importante de infarto cerebral en pacientes jóvenes. Representa solo el 2 % de los ictus isquémicos, y del 8% - 25% de las enfermedades cerebrovasculares en personas menores de 45 años de edad (1,2). La disección de la arteria carótida interna tiene una incidencia anual de 2,5 a 3 por cada 100 000 personas, mientras que la disección de la arteria vertebral tiene una incidencia anual de 1 a 1,5 por 100 000 personas (2). Estas tasas son probablemente una subestimación porque los casos de disección cervical asintomáticos podrían no ser diagnosticados.
La patogénesis de la disección cervical se presenta por el desprendimiento de la capa intima de la pared arterial, permitiendo la formación de un hematoma intramural, denominado falso lumen (1,2). Según el sitio de la disección se dividen en subintimales, que determina una estenosis al desplazar el endotelio hacia la luz vascular, y la lesión endotelial provoca liberación de endotelinas y factores tisulares trombogénicos, generando isquemia en los territorios arteriales distales; y subadventiciales, que provocan un seudoaneurisma disecante que comprime las estructuras adyacentes al sitio de la disección. Su ruptura determina un hematoma en los tejidos circundantes y si se trata de una disección intracraneana puede producir una hemorragia subaracnoidea (10% del total de disecciones) (1,2).
Las disecciones pueden ser espontáneas o traumáticas, el trauma puede ser severo, como ocurre en un accidente de vehículo de motor de alta velocidad; o leve por un traumatismo menor por hiperextensión, rotación o lateroversión del cuello, diversas actividades deportivas, estiramientos brusco del cuello, vómitos violentos, tos o manipulaciones quiroprácticas (3).
El cuadro clínico de la disección de la arteria carótida interna, incluye la tríada de dolor facial ipsilateral, síndrome de Horner y signos de isquemia (2). Si se presenta el síndrome de Horner debe considerarse como primera posibilidad la disección de la arteria carótida interna hasta que no se demuestre lo contrario. Se pueden presentar parálisis de los nervios craneales en aproximadamente 12% de los pacientes, el nervio hipogloso es el más afectado (XII). Otros nervios que podrían ser comprometidos son el motor ocular común (III), el trigémino (V) y los nervios faciales (VII).Las manifestaciones sistémicas son comunes en los pacientes con disección de la arteria carótida, con una frecuencia reportada del 50% a 95%, el mecanismo más común de la isquemia es el tromboembolismo (2,5).
La disección de la arteria vertebral típicamente presenta un dolor en la mitad posterior del cuello, seguido por manifestaciones isquémicas en la circulación posterior. Otros síntomas frecuentes son la cefalea localizada en la región occipital, que se extiende a todo el cráneo o al área frontal en algunas ocasiones (2,4).
En los pacientes con disección de la arteria vertebral, las manifestaciones isquémicas son muy comunes y pueden presentarse como un síndrome medular lateral (Síndrome de Wallenberg (6,7), concretamente si la disección se localiza en el tercero o cuarto segmento de la arteria vertebral. La ataques isquémicos transitorios o accidentes cerebrovasculares también pueden ocurrir en otras áreas del tronco cerebral, el tálamo y hemisferios cerebelosos (2).
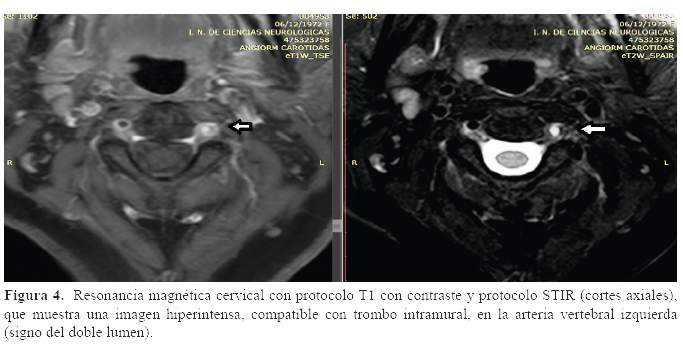
En cuanto al diagnóstico, la angiografía cerebral ha sido el estándar por mucho tiempo, mediante la presencia de signos patognomónicos como la oclusión en flama o punta de lápiz y la imagen del doble lúmen. Sin embargo, debido a la mejor resolución de la resonancia magnética ha venido a reemplazar a la angiografía como el estándar para el diagnóstico de las disecciones cervicales. Las características en imágenes por resonancia magnética son: 1) signo de la creciente (semiluna de hiperintensidad en secuencias T2 que corresponde al hematoma intramural, alrededor de la señal de vacío por flujo del vaso); 2) hiperseñal del vaso; 3) pobre o nula visualización del vaso y 4) compresión del lumen. La angioresonancia puede mostrar la disminución del lumen, presencia de sangre en un falso lumen o la presencia de un fragmento desprendido (“flap”) (3).
Caso clínico
Presentamos el caso clínico, de una mujer de 45 años, natural de Huánuco y procedente de Lima; quien acude por el servicio de emergencia del Instituto Nacional Ciencias Neurológicas con un tiempo de enfermedad de 2 días, de inicio brusco y curso progresivo, caracterizado por dolor de cabeza a nivel occipital, tipo latido de moderada intensidad, asociado a vértigo objetivo y vómitos explosivos; se agrega además visión borrosa e inestabilidad para la marcha, que limitan la bipedestación.
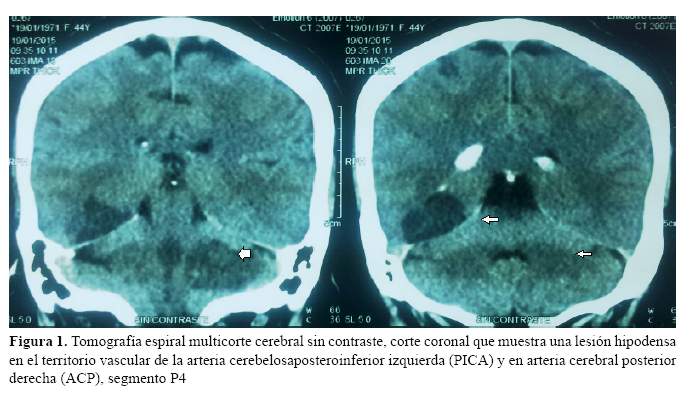
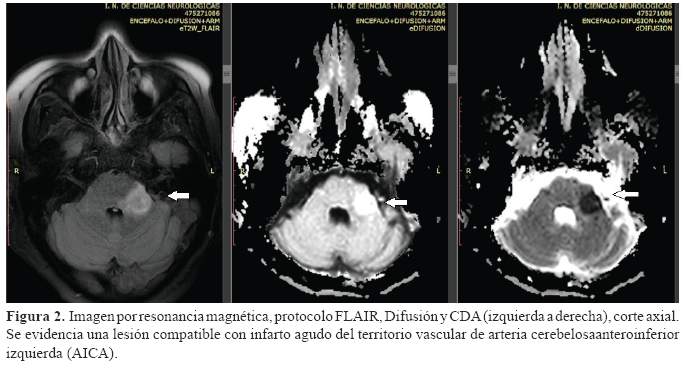
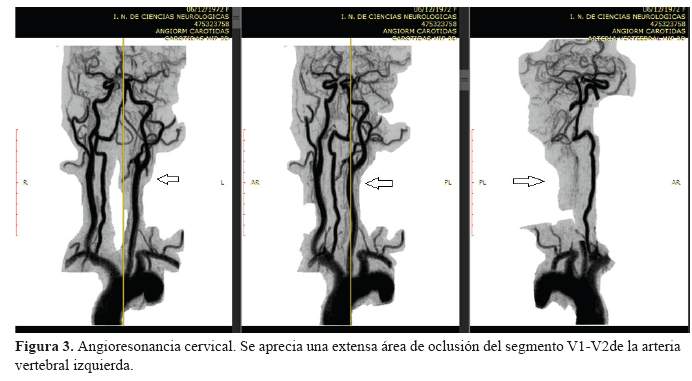
El examen físico general no mostró alteraciones significativas. Al examen neurológico se encontró a una paciente orientada en tiempo, espacio y persona, fuerza muscular conservada, sin reflejos patológicos e hipotonía en extremidades izquierdas. Dismetría, disdiadococinesia, discronometría izquierda, marcha con ampliación de la base de sustentación. La evaluación de nervios craneanos demostró síndrome de Horner izquierdo, nistagmo multidireccional, hemianopsia homónima izquierda, compromiso del V, VII, IX y X izquierdo. Escala de NIHSS 8 puntos. Los exámenes realizados fueron el Dúplex carotídeo, donde no se evidenció alteraciones en las arterias carótidas. El ecocardiograma evidenció una fracción de eyección ventricular mayor del 75%, el Holter de 24 horas mostró un ritmo sinusal. La angioresonancia cerebral no mostró alteraciones vasculares intracraneales significativas. Los exámenes de laboratorio tampoco fueron relevantes. Los estudios de neuroimágenes se muestran a continuación (Figura 1, figura 2, figura 3 y figura 4).
DISCUSIÓN
El cuadro clínico se caracterizó por un Síndrome de Wallenberg y hemianopsia homónima izquierda; que nos indican el compromiso múltiple de territorios vasculares diferentes, que son la arteria cerebral posterior derecha (ACP), PICA y AICA izquierdas; causado por mecanismo embólico, cuyo origen probablemente fue debido a disección cervical del primer segmento de la arteria vertebral izquierda. No tenemos datos en la historia clínica para pensar en una etiología traumática, a pesar de que existen factores de riesgo predisponentes, no encontramos indicios de alguno de ellos en los resultados de las evaluaciones realizadas; por lo que se asume que la etiología fue espontánea.
La primera descripción de las disecciones arteriales data de 1950, sin embargo recién a partir de 1970 fue una enfermedad ampliamente reconocida (2). No obstante, es una patología subdiagnosticada, sobre todo en nuestro medio, quizá debido a la limitado acceso al uso de protocolos especiales por resonancia magnética.
La incidencia de las disecciones vertebrales varía entre 1-1,5 por 100000, menor que la incidencia reportada para disecciones carotídeas (2,6 por 100000). El riesgo de recurrencia es bajo (2%), nuestro caso no ha presentado recurrencia en un tiempo de seguimiento de 2 años (2,4). La disección cervical constituye la primera causa de infarto cerebral en México(4). En nuestro medio existen casos aislados de disección carotídea traumáticadiagnósticado mediante angiotomografía, pero no reportados.
El cuadro clínico clásicamente descrito en la disección cervical vertebral, se caracteriza por dolor en la región posterior del cuello y síntomas de compromiso de la circulación posterior, como el Sindrome de Wallenberg. Nuestro caso clínico reportado es compatible con el cuadro clínico descrito; pero además en el examen físico se agregó una hemianopsia homónima izquierda debido al compromiso de la arteria cerebral posterior derecha.
Otro aspecto importante a resaltar es que el diagnóstico en pacientes con fuerte sospecha clínica de disección cervical, debe ser confirmado mediante una imagen por resonancia magnética cervical (cortes axiales) y con protocolo STIR, ya que es altamente sensible para detectar el trombo intramural; y sólo en caso de que éste examen no sea concluyente, se realiza la angiografía cerebral por sustracción digital para la valoración del vaso afectado.
Existe controversia con respecto al tratamiento, existen ensayos clínicos en curso como el estudio CADIS, para evaluar la eficacia de la terapia antiagregante y anticoagulante en la disección cervical. Nuestra paciente recibió terapia antiagregante desde el inicio de su enfermedad(2,4).
En conclusión, la disección cervical es una entidad importante y relativamente frecuente, por lo que constituiría la primera alternativa diagnóstica en el infarto cerebral del adulto joven, más aún si se trata de un infarto de mecanismo embólico y sin factores de riesgo vascular.
REFERENCIAS BIBLIOGRÁFICAS
1. Biller J, Sacco B, Alnuquerque F, et al. Cervical arterial dissections and association with cervical manipulative therapy. Stroke. 2014; 45:3155-3174. [ Links ]
2. Rahme R, Aoun S, McClendon J, Bendok B. Spontaneous cervical and cerebral arterial dissections diagnosis and management. Neuroimag Clin N Am. 2013; 23: 661-671. [ Links ]
3. Medel R, Starke RM, Valle-Giler EP, Martin-Schild S, El Khoury R, Dumont AS. Diagnosis and treatment of arterial dissections. Curr Neurol Neurosci Rep. 2014; 14:419. [ Links ]
4. Arauz A, González A, González F. Disección arterial cervico-cerebral. Arch Neurocien. 2009; 14: 258-265. [ Links ]
5. Broli F, Silva N, Olazarri A, Caamaño J, Dufrechou C. Disección de arterias vertebrales: a propósito de dos casos de “stroke” isquémico del territorio vértebrobasilar. Arch Med Interna. 2011; 33 (1):18-20. [ Links ]
6. Roldán-Valadez E, Juárez-Jiménez H, Corona-Cedillo R, Martínez-López M. Síndrome de Wallenberg: hallazgos en resonancia magnética con correlación clínica. Gac Méd Méx. 2007;143 (5):429-432. [ Links ]
7. Vázquez G, Nader J. Síndrome de Wallenberg. Médica Sur. 2005;12(4):212-214. [ Links ]
Correspondencia:
Rosa L. Ecos
Departamento de Enfermedades Neurovasculares y Metabólicas.
Instituto Nacional de Ciencias Neurológicas.
Jr. Ancash 1271. Barrios Altos, Cercado de Lima.
Lima, Perú.
Teléfono: 511 3114465; celular: 51 999947660
Correo electrónico: rosaecosq@yahoo.es
Recibido: 11/07/2016
Aceptado: 05/12/2016













