Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Neuro-Psiquiatría
versión impresa ISSN 0034-8597
Rev Neuropsiquiatr vol.80 no.1 Lima ene. 2017
http://dx.doi.org/10.20453/rnp.v80i1.3055
ARTÍCULO ORIGINAL
Cirugía resectiva de epilepsia lesional focal: Estudio en pacientes adultos del Seguro Social del Perú.
Resective surgery in lesional focal epilepsy. A study in adult patients of Social Security in Peru.
Elliot Barreto-Acevedo 1,3,a, Mirla Villafuerte-Espinoza 1,4, a, Alicia Becerra-Zegarra 2, b, Alberto Díaz-Vásquez 1,a, Hernández-Vizarreta José 1,a, Victoria Llaja-Rojas 1,5,c.
1 Unidad de Epilepsia, Departamento de Neurología, Hospital Nacional Edgardo Rebagliati Martins, EsSalud. Lima, Perú.
2 Servicio de Neurocirugía Funcional, Hospital Nacional Edgardo Rebagliati Martins, EsSalud. Lima, Perú.
3 Facultad de Medicina, Universidad Peruana de Ciencias Aplicadas. Lima, Perú.
4 Facultad de Medicina, Universidad Nacional Mayor de San Marcos. Lima, Perú.
5 Facultad de Psicología, Universidad Nacional Mayor de San Marcos. Lima, Perú.
a Médico-Neurólogo; b Médico-Neurocirujano de Epilepsia; c Neuropsicóloga.
RESUMEN
Objetivos: Reportar la experiencia en cirugía resectiva en una serie de pacientes adultos con epilepsia focal lesional tratados en un hospital del Seguro Social del Perú. Material y Métodos: Se revisó la información registrada en la Unidad de Epilepsia de Adultos del Hospital Rebagliati, en Lima, desde enero del 2012 hasta octubre del 2016, sobre características clínicas, electrográficas, de neuroimagen y quirúrgicas de todos los pacientes con epilepsia focal lesional farmacorresistente, en los cuales se efectuó cirugía resectiva de epilepsia. La eficacia del procedimiento fue valorada mediante la Escala de Engel. Resultados: Se describen los resultados de cinco pacientes,proveyéndose información pertinente respecto a historia de la enfermedad, diagnósticos precisos, procedimientos quirúrgicos, seguimiento y complicaciones neurológicas y psiquiátricas. Conclusiones: La cirugía de epilepsia resectiva, basada en un trabajo multidisciplinario es reportada por primera vez en esta pequeña serie, demuestra ser eficaz y segura en adultos con epilepsia refractaria tratados en el Seguro Social del Perú.
PALABRAS CLAVE: Cirugía, epilepsia focal, adultos, Perú.
SUMMARY
Objectives:To report the experience of resective surgery in a series of adult patients with lesional focal epilepsy seen in a hospital of Peru’s Social Security system. Material and Methods: Data of the Adult Epilepsy Unit at Rebagliati Hospital in Lima, from January 2012 to October 2016 were reviewed. Information was obtained about clinical, electrographic, neuroimaging and surgical procedures of all patients with refractory lesional focal epilepsy, in whom resective epilepsy surgery was performed. Efficacy was evaluated using the Engel scale. Results: Analytic data of five patients with pertinent details regarding clinical history, diagnostic work-up, surgical procedures, follow-up and neurological and psychiatric complications, are presented and discussed. Conclusions: Resective epilepsy surgery, based on a multidisciplinary work and reported in this small first sample appears to be effective and safe in adults with refractory epilepsy seen in a Social Security facility from Peru.
KEY WORDS: Surgery, focal epilepsy, adult, Peru.
INTRODUCCIÓN
La epilepsia tiene una prevalencia mundial que fluctúa entre 0,4 a 1% (1). En Latinoamérica la prevalencia ha sido reportada entre 0,6 y 4,4% (2). En nuestro país no hay datos publicados sobre la prevalencia nacional en el rango de todas las edades. Aproximadamente un 65% de los pacientes se controlan con fármacos antiepilépticos. Sin embargo,alrededor de un 35% de los casos son resistentes o refractarios a la libertad de crisis a pesar de haber recibido 2 esquemas de fármacos antiepilépticos adecuados, bien tolerados, apropiadamente elegidos, correctamenteusados y administrados en monoterapia o en combinación (3-5). Estos pacientes, con epilepsia farmacorresistente, tienen un fuerte impacto negativo psicosocial y en su calidad de vida; se asocian a un incremento en la morbimortalidad y generan elevados costos directos e indirectos (6,7). Además de la dieta cetogénica y la neuroestimulación, la cirugía de epilepsia es una opción de tratamiento de este subgrupo; siendo las cirugías resectivas aquellas en las que se extirpa el foco epileptogénico con una alta probabilidad de conseguir la libertad de crisis y las cirugías paliativas a través de las cuales se pretende disminuir el número y/o la gravedad de las crisis (4-6,8).De las epilepsias focales, la epilepsia del lóbulo temporal (ELT), es la más frecuentemente asociada a epilepsia farmacorresistente y es la esclerosis mesial temporal (EMT) la lesión focal con peor pronóstico en el control farmacológico de las crisis (9).
En las tres a cuatro últimas décadas se han desarrollado múltiples centros y programas de cirugía de epilepsia en el mundo, incluso en países en vías de desarrollo como países latinoamericanos, replicando el éxito de la cirugía de epilepsia en el control de crisis; e incluso en la libertad de crisis con la cirugía resectiva (10-14). En nuestro país, en los últimos 5 años, se ha reportado los primeros esfuerzos en realizar de una forma sistematizada y cooperativa las primeras cirugías de epilepsia, también con resultados acordes a los reportes mundiales. En la literatura médica se han publicado las primeras cirugías en adultos y niños en el Instituto Nacional de Ciencias Neurológicas (INCN) y en una pequeña serie compuesta mayoritariamente por niños en el Hospital Almenara del SeguroSocial de Salud del Perú (EsSALUD) (15,16). En el Hospital Rebagliati desde hace 4 años se cuenta con un equipo multidisciplinario de epilepsia, que involucra 4 neurólogos con pasantías en centros o programas internacionales de cirugía de epilepsia, una neurocirujana con subespecialidad en cirugía de epilepsia, una neuropsicóloga y el apoyo a demanda de neurorradiólogos, anatomopatólogos y psiquiatras. El equipo multidisciplinar integra la Unidad de Epilepsia de Adultos del Hospital Rebagliati y se reúne semanalmente para discutir, principalmentecasos de pacientes con sospecha de farmacorresistencia y de éstos los candidatos potenciales a cirugía de epilepsia.
Por otro lado, somos conscientes de algunas limitaciones para iniciar un programa de cirugía de epilepsia, las cuales hemos tratado de remediar. Aun cuando en la actualidad ya contamos con un equipo propio de video-electroencefalograma (videoEEG) y una unidad de monitoreo; inicialmente, cuando intervenimos a éstos primeros pacientes, no contábamos con ésta tecnología. Por ello, recurrimos a una solución administrativa, que fue la de rentar esta tecnología con fondos de la seguridad social (terciarización) y así poder realizar video EEG de superficie prolongados a nuestros pacientes. Contamos con resonancia magnética (RM) de encéfalo de 1,5 teslas con las que realizamos RM de encéfalo estructural con protocolos de epilepsia y con 2 equipos de electroencefalografía (EEG) de superficie; uno para uso ambulatorio y otro para uso hospitalario, que a la vez adaptamos para realizar electrocorticografías (ECoG) agudas o intraoperatorias por al menos 30 minutos. Una fortaleza desde que realizamos las primeras cirugías, es que hemos contado con neurólogos y un equipo de EEG para registros prolongados, disponibles en hospitalización las 24 horas del día; gracias a ello y recurriendo inicialmente a video no sincronizado logramos registrar, además del video EEG tercerizado, la fenomenología ictal, identificando la semiología y su correlato electrográfico en todos los pacientes de la unidad que requirieron de cirugía de epilepsia.Cuando hemos requerido, también se ha podido tercerizar neuroimágenes funcionales como la resonancia magnética funcional(fRM) de encéfalo y la tomografía por emisión de positrones (PET) interictal. A pesar de contar con posibilidad de realizar estudios de tomografía de emisión de fotón único (SPECT), aún no hemos utilizado esta tecnología por la dificultad logística para disponer del estudio de inmediato cuando el paciente tiene una crisis. Pues como ya es conocido, el SPECT ictal o mejor aún la sustracción interictal de la ictal de este estudio corregistrada con RM de encéfalo (SISCOM), son las modalidades de SPECTque tienen mejor rendimiento para la identificación del foco epileptógeno (5,17-19). Por tanto, en nuestro protocolo no consideramos la realización del SPECT interictal. Finalmente, una limitación importante es que no contamos aún con la logística para realizar estudios de monitoreo crónico de video EEG con electrodos intracraneales, por lo que aspiramos a ser inicialmente un centro básico de cirugía de epilepsia y no realizamos por el momento cirugías resectivas no lesionales. La evaluación de cada paciente previa a la cirugía de epilepsia, por tanto, sigue en nuestro centro las recomendaciones internacionales en al menos 2 fases de evaluación prequirúrgica (17,19,20). En la primera fase se incluye la evaluación de la semiología por historia clínica, la actividad electrográfica ictal e interictal por EEG de superficie y ambos parámetros (semiología y actividad electrográfica ictal) en forma sincronizada por video EEG. Además, en esta primera fase todos los pacientes son evaluados con RM de encéfalo con protocolo para epilepsia según guías internacionales y con evaluación neuropsicológica para determinar principalmente la lateralidad del lenguaje, la memoria verbal y no verbal, así como el estado cognitivo prequirúrgico.
En los pacientes en quienes en la primera fase no es posible determinar una concordancia de la zona epileptógena entre el video EEG/ EEG de superficie, semiología ictal, RM de encéfalo estructural; el paciente pasa a una segunda fase que incluye realizar PET interictal para contribuir en la ubicación del foco epileptógeno. En los casos que la lesión y/o zona epileptógena podría comprometer una zona elocuente, se requerirá también de un fRM de encéfalo. En los casos de lesión externa a la región mesial temporal (lesiones neocorticales temporales o extratemporales) y en los casos de patología dual se recurre a la electrocorticografía intraoperatoria para contribuir a los límites de la lesionectomía. En los casos en los que la fRM no permita adecuadamente valorar una zona elocuente o que al ser un examen terciarizado eventualmente no se pueda disponer, se podría realizar estimulación cortical directa intraoperatoria con el paciente despierto, en especial para valorar lenguaje en resecciones temporales o frontales dominantes que requieran resección de una zona que pueda comprometer al lenguaje.
Este trabajo tuvo como objetivo reportar la experiencia inicial de cirugía resectiva en la primera serie de pacientes adultos con epilepsia focal lesional, pertenecientes al sistema hospitalario del seguro social del Perú, destacando la eficacia y el perfil de seguridad.
MATERIAL Y MÉTODOS
Estudio descriptivo, retrospectivo de una serie de casos, de pacientes adultos con epilepsia focal lesional farmacorresistentes operados en el Hospital Rebagliati de EsSalud de Lima – Perú. Se revisó la base de datos de La Unidad de Epilepsia de Adultos del Hospital Rebagliati, desde enero del 2012 hasta octubre del 2016. En EsSalud, se atienden en los servicios de adultos a todos los pacientes mayores a 15 años. Se seleccionaron todos lospacientes con epilepsia focal lesional farmacorresistente, en quienes se realizó cirugía resectiva de epilepsia. Se obtuvo información de cada paciente de dicha base de datos y de sus respectivas historias clínicas para evaluar las características demográficas, clínicas, electrográficas, de neuroimágenes y características respecto a la eficacia, seguridad, complicaciones de la cirugía de epilepsia. La eficacia se valoró mediante la escala de Engel (tabla 1), ampliamente difundida y utilizada en múltiples estudios previos (11 -16). Para el análisis de resultados, empleamos estadística descriptiva.
RESULTADOS
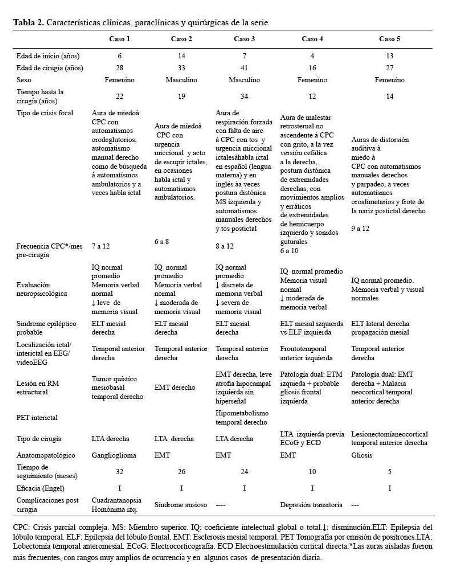
En nuestra base de datos encontramos 8 pacientes con epilepsia refractaria intervenidos quirúrgicamente en los 4 últimos años. Sin embargo, para propósito de este reporte excluimos a tres pacientes, 2 pacientes son Síndrome de Lennox Gastaut operados de callosostomía, el más antiguo data de hace 4 años; y una paciente con epilepsia multifocal por esclerosis tuberosa a quien se le colocó estimulador del nervio vago. Se analizaron, por tanto, los resultados de 5 pacientes (3 mujeres y 2 varones), con una edad promedio de 29 años (16 -41 años). La edad media de inicio de la epilepsia fue de 8,8 años (4–14 años). El tiempo de evolución de la epilepsia al momento de la cirugía fue en promedio de 20,2 años (12 -34 años). Las características semiológicas, paraclínicas y quirúrgicas se resumen en la tabla 2.
De los 5 casos, 3 cirugías correspondieron a pacientes con epilepsia temporal mesial derecha (2 por esclerosis mesial temporal y 1 por ganglioglioma mediobasal temporal anterior) y 2 correspondieron a patología dual (1 con EMT derecha más lesión gliótica cicatrizal de un angioma cavernoso temporal neocorical ipsilateral operado previamente y 1 con EMT izquierda más gliosis frontal ipsilateral). De los 3 pacientes con epilepsia temporal mesial derecha, 2 sólo requirieron de estudios paraclínicos en fase 1: EEG/VideoEEG y RM encéfalo estructural y 1 requirió además de PET interictal (fase 2), pues a pesar de que la semiología y actividad electrográfica ictal correspondían a una epilepsia del lóbulo temporal mesial derecho, la RM de encéfalo dejaba duda respecto a si además de tener EMT derecha,tenía también EMT izquierda. A estos tres pacientes se les realizó lobectomía temporal anteromesial (LTA) que incluyó amigdalohipocampectomía, siguiendo las técnicas quirúrgicas del Programa de Epilepsia del London Health Sciences Centre, University of Western Ontario, Canadá (20). Las 2 pacientes con patología dual fueron intervenidas con el apoyo de electrocorticografía (ECoG) aguda o intraoperatoria. En una de ellas se demostró que la lesión frontal izquierda ipsilateral era silente, no se resecó y se realizó solo LTA izquierda. En la otra paciente, la ECoG orientó a realizar una lesionectomía ampliada de la lesión neocortical temporal anterior; pero tuvimos que abstenernos de realizar una amgdalohipocampectomía a pesar de tratarse de una patología dual, pues su reserva cognitiva y la memoria, tanto verbal como visual estaban indemnes. Es importante señalar que en ésta paciente la semiología ictal inicial era neocortical (auras auditivas, seguidas solo después de segundos de miedo). En la primera paciente con patología dual además se realizó estimulación cortical directa para la evaluación intraoperatoria del lenguaje con la paciente despierta; se puede revisar en detalle el procedimiento en un reporte del caso publicado previamente (21). No se realizaron en esta serie resecciones extratemporales. Los resultados de anatomopatología evidenciaron como etiología definitiva: 3 EMT, 1 ganglioglioma y 1 gliosis reactiva; esta última corresponde a la paciente con patología dual con lesión gliótica cicatrizal neocortical temporal derecha, operada en años previos de angioma cavernoso en dicha zona. Las imágenes de RM de encéfalo y EEG de los casos 1, 2, 3 y 5 pueden ser revisadas en la figura 1,figura 2,figura 3 y figura 4 Las imágenes del caso 4 pueden ser revisadas en un reporte de caso publicado previamente (21).
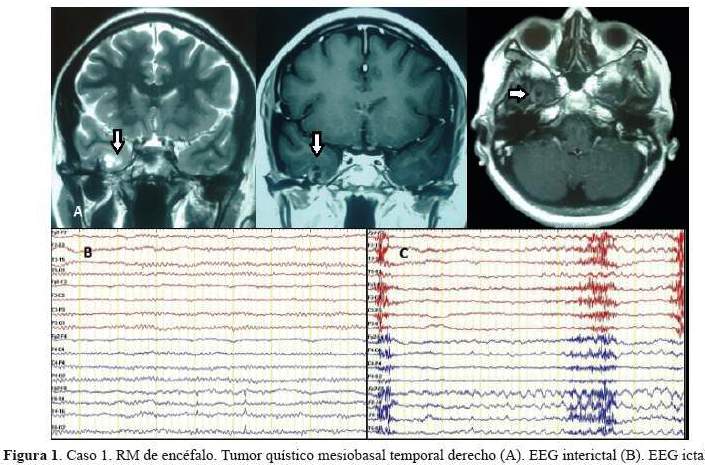
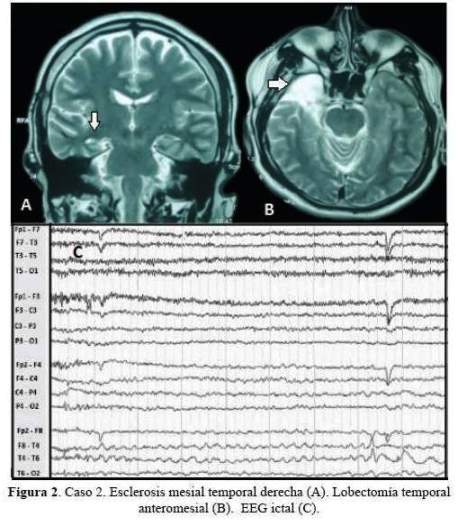
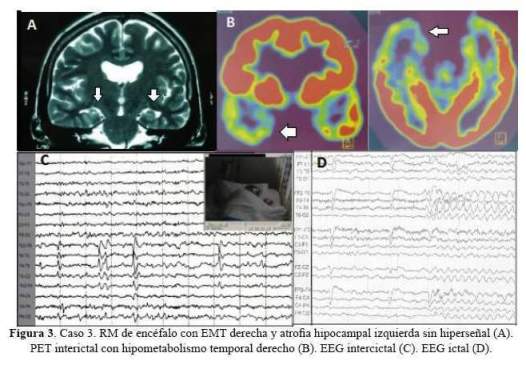
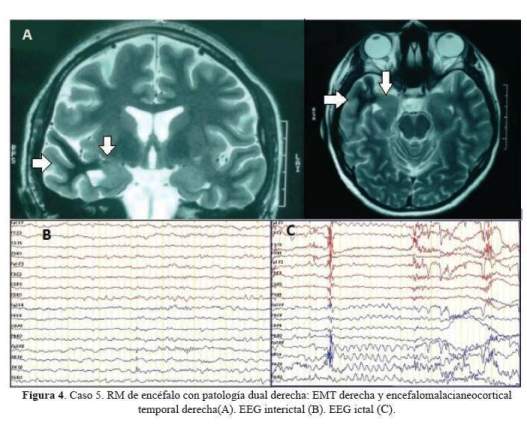
El tiempo de seguimiento fluctuó entre 5 a 32 meses, con una media de 19,4 meses.Los resultados de eficacia quirúrgica fueron de libertad de crisis (Engel I) en los 5 pacientes al término de seguimiento. Cabe mencionar que la paciente 1, a los 18 meses de la cirugía planificaba gestación y por cuenta propia redujo gradualmente su medicación: Carbamazepina 1200 mg/ día a 200 mg/día y luego de 3 semanas presentó auras de miedo menores a 30 segundos sin otra fenomenología, 2 a 3 veces/semana por 2 semanas no siendo incapacitantes; se logró revertir tal situación al instaurar tratamiento antiepiléptico con Levetiracetam 2 g/día con titulación rápida (la paciente no aceptó retomar su medicación habitual) y luego de ello no han recurrido crisis. Así mismo la paciente 5 presentó en la primera semana postquirúrgica, 4 auras auditivas seguidas de miedo sin compromiso de conciencia y no incapacitantes,pero luego y hasta la fecha quedó libre de crisis. Excepto la paciente 1, los otros 4 pacientes han permanecido con su medicación antiepiléptica habitual hasta el final del seguimiento.
Respecto a las complicaciones postquirúrgicas, un paciente con LTA derecha desarrolló un síndrome ansioso y una paciente con LTA izquierda desarrolló un cuadro clínico compatible con síndrome depresivo;ambos, resueltos dentro del mes con inhibidores selectivos de recaptación de serotonina. Una paciente con LTA derecha presentó como secuela, cuadrantanopsia homónima superior izquierda con mejoría parcial, siendo en la actualidad subclínica. No se registraron otros déficits neurológicos, variaciones significativas en las funciones neuropsicológicas medidas en las pruebas psicométricas postoperatorias, neuroinfecciones ni mortalidad asociada.
DISCUSIÓN
Atribuimos el pequeño número de pacientes operados en nuestra serie en el periodo de estudio, a las limitaciones logísticas antes señaladas, como la tercerización del VideoEEG; a la escasa información por parte de la población sobre la cirugía de epilepsia con reticencia al procedimiento y al inicio de nuestra experiencia como centro básico de cirugía de epilepsia. Por tanto, los 5 pacientes operados fueron seleccionados para cirugía porque en su mayoría tenían congruencia semiológica, electrográfica y de neuroimágenes en cuanto al probable foco epileptógeno, pero fundamentalmente porque autorizaron su cirugía. Los primeros reportes de cirugía de epilepsia en nuestro país, en el INCN y Hospital Almenara también incluyeron un bajo número de casos de cirugías: 18 y 7 respectivamente e incluyeron, a diferencia nuestra, además en sus cifras totales las cirugías paliativas (15,16 ).
La eficacia de la cirugía resectiva de epilepsia en nuestra serie de pacientes adultos es concordante con los buenos resultados reportados en la literatura mundial y local (11 - 16); inclusive, con mayor eficacia en nuestros casos(5 de 5 pacientes en Engel I), lo cual se explica porque nuestra serie es pequeña, el tiempo de seguimiento promedio fue menor a 2 años, no se incluyó las cirugías paliativas y se trata en su mayoría de resecciones mesiotemporales (4/5). Un estudio randomizado y controlado del grupo de Western Ontario en el 2001, que incluyó a pacientes con epilepsia del lóbulo temporal confirmó los hallazgos de series quirúrgicas previas respecto a que la cirugía resectiva temporal alcanzaba una eficacia de hasta 58% de libertad de crisis que comprometían la conciencia frente a 8% de eficacia del tratamiento farmacológico; con mejoría significativa en la calidad de vida en el grupo quirúrgico luego de 1 año de seguimiento. La eficacia referida en el grupo quirúrgico, se elevó incluso a 64% luego de ajustar los resultados según las características basales (20). En el 2003,La Academia Americana de Neurología, en base a una revisión de la literatura que incluyó al estudio mencionado, publicó un parámetro práctico en el que se recomienda a la cirugía resectiva como el tratamiento de elección para la epilepsia del lóbulo temporal refractaria (4).
En el 2012, otro estudio randomizado y controlado realizado en 16 centros de Estados Unidos de Norteamérica (EEUU) comparó la lobectomía temporal anteromesial en ELT refractaria frente al tratamiento farmacológico, pero a diferencia del estudio canadiense las cirugías se realizaron precozmente, dentro de los 2 años de la presentación de crisis discapacitantes y el seguimiento fue por 2 años. Este estudio encontró una eficacia de libertad de crisis de 73% para cirugía frente a 0% para la continuación del tratamiento farmacológico (22). Ya en 1995, Thadini et al., reportaron un estudio, en el que seleccionaron en forma no randomizada pacientes con epilepsia del lóbulo temporal en quienes la semiología, los hallazgos electrográficos y las neuroimágenes fueron congruentes respecto al foco epileptógeno y encontraron una eficacia de libertad de crisis de 82%, correspondiendo el 90% de los casos a EMT como etiología y en ningún caso se requirió de estudios invasivos de monitoreo prolongado con electrodos intracraneales; hallazgos concordantes a los de nuestra serie (23). La eficacia para cirugía resectiva de epilepsia extratemporal ha sido reportadas en estudios no controlados, es menor que la obtenida en la cirugía temporal y fluctúa entre 34 a 66%, dependiendo de si la epilepsia en no lesional o si lo es (24).El caso 5 de nuestra serie, en el que se realizó solo lesionectomía neocortical temporal, a pesar de tener patología dual; requerirá de un seguimiento más prolongado, pues como reporta la literatura, el no resecar la EMT en estos casos establece una alta probabilidad de recurrencia de crisis (21). Sin embargo, la decisión estuvo justificada porque la paciente tenía indemne la memoria verbal y no verbal y las auras iniciaban con sintomatología neocortical temporal.
Respecto al periodo entre el inicio de la epilepsia y la cirugía, en nuestra serie este periodo fue en promedio 20 años. Este periodo no necesariamente refleja el periodo real de retraso para efectivizar la cirugía, pues ésta estaría indicada desde que se determina el estado de farmacorresistencia. En estudios retrospectivos en adultos es difícil determinar con exactitud el momento real en el que los pacientes con epilepsia focal se tornan farmacorresistentes, muchos de ellos probablemente iniciaron su refractariedad de niños. Además, los patrones evolutivos para farmacorresistencia son variables, con hasta un 25% de casos con periodos de libertad de crisis por varios años – el denominado “patrón remitente - recurrente” (25). Aun así, el periodo mencionado, en nuestra serie, resulta prolongado y puede deberse a que las primeras cirugías de epilepsia en nuestro medio se han reportado recién en los últimos 5 años y desde entonces hay mayor interés de la comunidad de neurólogos peruanos en referir a los pacientes a centros con posibilidad de realizar cirugías de epilepsia. Además, hay que considerar que nuestra serie es de adultos y la edad de inicio promedio de la epilepsia fue de 8 años. En el estudio de Berg se identificó que el inicio de la epilepsia en la niñez es un factor independiente para un periodo de latencia prolongado hasta el establecimiento de la refractariedad; en dicho estudio este periodo fue en promedio de 9 años y el 54% de los pacientes tuvo un tiempo de evolución de la epilepsia en el momento de la cirugía de más de 20 años (25).
Por otro lado, a pesar de los esfuerzos por acortar el periodo de referencia de pacientes con epilepsia refractaria a centros de cirugía de epilepsia, aún se reporta demoras de hasta más de 20 años, incluso en países desarrollados como los EEUU y este periodo no ha sido reducido sustancialmente desde la década de los 90 (26). Entre los factores que se proponen para explicar tal demora, se mencionan: el incremento de nuevas drogas antiepilépticas (DAE) que no han probado mejorar la eficacia frente a las DAE clásicas, propiciando periodos más prolongados de prueba de combinaciones farmacológicas; y a la dificultad para establecer la historia natural de la epilepsia farmacorresistente. Aunque también es probable el desconocimiento de la alta eficacia de la cirugía de epilepsia en especial en algunos síndromes denominados remediables quirúrgicamente como la ELT (25,26). Se han tratado de indagar algunos factores pronósticos de refractariedad y se han encontrado que hay mayor probabilidad de farmacorresistencia en pacientes con un elevado número de crisis antes del inicio del tratamiento farmacológico, en las epilepsias focales sintomáticas y en algunas etiologías de epilepsias como la EMT, las displasias corticales focales y las patologías duales (9,27).
Referente a las complicaciones postquirúrgicas, éstas se presentaron en 3 de nuestros 5 pacientes y fueron transitorias en 2 casos (1 con depresión y 1 con ansiedad) y con franca mejoría en un tercero (cuadrantanopsia). No hubo mortalidad en nuestra serie. Nuestros resultados concuerdan con la baja tasa de complicaciones posquirúrgicas encontradas en los estudios de Wiebe y Engel (20,22).
Los resultados de nuestra serie evidencian que, a pesar de las frecuentes dificultades en los sistemas de salud de los países en vías de desarrollo, es viable llevar a cabo cirugías de epilepsia resectiva en adultos con muy buenos resultados de eficacia y seguridad. Esto es posible mediante un trabajo multidisciplinario, sistematizado, siguiendo protocolos internacionales e iniciando con las cirugías resectivas del lóbulo temporal, que son las que tienen el más alto nivel de evidencia respecto a su eficacia y seguridad (4).
En conclusión; la cirugía de epilepsia resectiva del lóbulo temporal en adultos, basado en un trabajo sistematizado, multidisciplinario y especializado, es una estrategia de tratamiento eficaz y segura en pacientes con epilepsia refractaria en nuestro medio y ya es una realidad en el sistema de salud del seguro social de nuestro país. Nuestra serie corrobora que las cirugías resectivas de epilepsias lesionales del lóbulo temporal tienen la máxima eficacia y son este tipo de cirugías con las que debería iniciar la experiencia de un centro básico de cirugía de epilepsia; sin requerir procedimientos complejos y muy invasivos en la mayoría de los casos. Nos queda como tarea pendiente realizar un seguimiento a más largo plazo de nuestros pacientes operados.
REFERENCIAS BIBLIOGRAFICAS
1. Sander J. The epidemiology of epilepsy revisited. Curr Opin Neurol. 2003; 16 (2):165–170. [ Links ]
2. Burneo G, Tellez-Zenteno J, Wiebe S. Understanding the burden of epilepsy in Latin America: A systematic review of its prevalence and incidence. Epilepsy Research. 2005; 66: 63–74. [ Links ]
3. Kwan P, Arzimanoglou A, Berg A, Brodie M, Hauser A, Mathern G, et al. Definition of drug resistant epilepsy: Consensus proposal by the ad hoc Task Force of the ILAE Commission on Therapeutic Strategies. Epilepsia. 2010; 51: 1069-1077. [ Links ]
4. Engel J, Wiebe S, French J, Sperling M, Williamson P, Spencer D, et al. Practice parameter: Temporal lobe and localized neocortical resections for epilepsy: Report of the Quality Standards Subcommittee of the American Academy of Neurology, in Association with the American Epilepsy Society and the American Association of Neurological Surgeons. Neurology. 2003; 60:538–547. [ Links ]
5. McKhann G, Bourgeois B, Goodman R. Epilepsy Surgery: Indications, Approaches, and Results. Seminars in Neurology. 2002; 22 (3): 269-278. [ Links ]
6. Ontario Health Technology Advisory Committee. Recommendation: Care for Drug-Refractory Epilepsy in Ontario.Ontario: Health Quality Ontario; 2012. [ Links ]
7. Pérez P. Costo médico directo de la epilepsia en la población hospitalaria del Hospital III Miguel Grau de EsSalud. Acta Med Per. 2010; 27(1): 37-42. [ Links ]
8. Schuele S, Lüders H. Intractable epilepsy: management and therapeutic alternatives. Lancet Neurol. 2008; 7: 514–24. [ Links ]
9. Semah F, Picot M-C, Adam C, Broglin D, Arzimanoglou A, Bazin B, et al. Is the underlying cause of epilepsy a major prognostic factor for recurrence? Neurology. 1998; 51: 1256-1262. [ Links ]
10. Unidad de Salud Mental y Uso de Sustancias, Organización Panamericana de la Salud. Epilepsia en Latinoamérica: experiencias. Santiago de Chile: Taller Internacional efectuado en Santiago de Chile; 2013. [ Links ]
11. Sacaramelli A. Cirugía de epilepsia: Experiencia en el Hospital de Clínicas de Montevideo. Rev Med Uruguay. 2006; 22: 36-45. [ Links ]
12. Brian R, Trejos H. Cirugía de la epilepsia en Costa Rica. Neuroeje. 2003; 17 (3): 69-73. [ Links ]
13. Freire I, Valencia C, Ruiz N, Villamizar I. Resultados de cirugía de epilepsia en la Fundación Cardiovascular de Colombia: serie de casos. Acta Neurol Colomb. 2016; 32 (2): 108-114. [ Links ]
14. Petre C, Blas H. Cirugía en dos tiempos en epilepsia refractaria: Utilidad de electrodos intracraneanos crónicos. Rev argent neurocir. 2004; 18(2): 51–56. [ Links ]
15. Vásquez C, Zapata W, De la Cruz W, Delgado JC, Mija L, Cuenca J, et al. Programa de cirugía de epilepsia en el Perú: experiencia quirúrgica preliminar; Buenos Aires: 8th Latin American Congress on Epilepsy Abstracts, Buenos Aires (Argentina), 17th-20th September 2014. Epileptic Disord. 2014; 16(S3): 33-4. [ Links ]
16. Mejía-Tupa MA, Perez-Galdos P, Tori-Murgueytio A, Del Solar-Tafur M, Anicama-Lima WE, Campos-Puebla MG. Cirugía de epilepsia en el Hospital Nacional Guillermo Almenara: primeros siete casos. Acta Med Per. 2014:31(4):199-212. [ Links ]
17. Ryvlin Ph, Rheims S. Epilepsy surgery: eligibility criteria and presurgical evaluation. Dialogues Clin Neurosci. 2008; 10:91-103. [ Links ]
18. Sheth R. Epilepsy surgery presurgical evaluation. Neurol Clin N Am. 2002; 20: 1195–1215
19. Jobst B. Treatment algorithms in refractory partial epilepsy. Epilepsia. 2009; 50(8): 51–56. [ Links ]
20. Wiebe S, Blume W, Girvin J, Eliasziw M. A randomized, controlled trial of surgery for temporallobe epilepsy. N Engl J Med. 2001; 345 (5): 311-18. [ Links ]
21. Barreto-Acevedo E, Becerra-Zegarra A, Villafuerte-Espinoza M, Llaja-Rojas V. Cirugía de epilepsia en patología dual abordada con estimulación cortical directa y electrocorticografía intraoperatoria: Primer caso en el Hospital Rebagliati. Rev Neuropsiquiatr. 2016; 79 (2): 127-134. [ Links ]
22. Engel J, McDermott M, Wiebe S, Langfitt J, Stern J, Dewar S, et al. Early surgical therapy for drug-resistant temporal lobe epilepsy. JAMA. 2012; 307(9):922-30. [ Links ]
23. Thadani V, Berger W, Spencer S, Spencer D, Novelly R, Sass H, et al. Successful Epilepsy surgery without intracranial EEG recording: Criteria for patient selection. Epilepsia. 1995; 36(1):7-15. [ Links ]
24. Téllez-Zenteno J, Hernández L, Moien-Afshari F, Wiebe S. Surgical outcomes in lesional and nonlesional epilepsy: A systematic review and metaanalysis. Epilepsy Res. 2010; 89(2): 310-318. [ Links ]
25. Berg A, Langfitt J, Shinnar S, Vickrey B, Sperling M, Walczak T, et al. How long does it take for partial epilepsy to become intractable? Neurology. 2003;60:186–190. [ Links ]
26. Engel J. Surgical treatment for epilepsy too little, too late? JAMA. 2008; 300(21): 2548-2550. [ Links ]
27. Kwan P, Brodie M. Early identification of refractory epilepsy. N Engl J Med.2000; 342:314-319. [ Links ]
Los autores declaran: no haber recibido financiamiento de ninguna institución o persona. Los autores no tienen conflicto de interés.
Correspondencia
Dr. Elliot Barreto Acevedo
Hospital Nacional Edgardo Rebagliati Martins
Av. Rebagliati 490 Jesus Maria
Lima, Perú.
Teléfono: 511-265-4901 anexo: 3081
Correo electrónico: elliotba@hotmail.com
Recibido: 27/10/2016
Aceptado: 01/02/2017