INTRODUCCIÓN
El Síndrome de Guillain Barré (SGB) es una polirradiculoneuropatía inflamatoria aguda de progresión rápida que cursa con disautonomías y trastornos somáticos 1, afecta entre 1 y 2 de cada100 000 habitantes a nivel mundial, con preferencia del sexo masculino y con un aumento de incidencia del 20% cada 10 años 2,3.
Tiene varias clasificaciones, entre la que se destaca por el nivel de afectación, donde se encuentran variantes como: Polirradiculoneuropatía desmielinizante inflamatoria aguda- AIDP; variante axonal que a su vez se subclasifica en Neuropatía axonal motora aguda- AMAN y Neuropatía axonal sensorio motora aguda- AMSAN; Pandisautonomía; Variantes regionales como Síndrome de Miller Fisher; Encefalitis de Bickerstaff brainstem; orofaríngea y Faríngeo cérvico braquial 4,5. Cada una de ellas es distinta, probablemente por sus bases fisiopatológicas, como una mediación inflamatoria o un bloqueo de la conducción nerviosa e incluso lesión isquémica 6.
Su etiología no es clara, probablemente resulte del accionar del calcio dentro de la membrana axonal 7. Sin embargo, se conoce que se origina posterior a un proceso infeccioso, como enfermedad diarreica descrito en un estudio realizado en España o infección respiratoria previa tal como lo señaló un estudio realizado en Dinamarca. En estos dos estudios, se evidencia un porcentaje entre 27 a 30% sin infección precedente 8,9. Otros estudios respaldan la hipótesis de su relación como un síndrome post vacunación, sin embargo, no son concluyentes. 10,11.
El SGB puede ser letal, con complicaciones como ileo paralítico o insuficiencia respiratoria aguda debido a la retención de CO2, lo que desencadenaría en muerte 12,13. A nivel mundial, la tasa de letalidad es variable, aunque en Perú se presenta una tasa del 3,5% 14.
En Puerto Rico, el 72% de los casos sospechosos fueron confirmados para SGB; lo que hace denotar el difícil diagnóstico de esta patología, considerando 3 días como mínimo para su confirmación, a través de Criterios de Brigthon o hallazgos en pruebas electromiográficas o de LCR 15.
En Perú, existió un brote epidemiológico en el año 2019 con un registro de aproximadamente 1100 casos, más del doble de los registrados el año anterior 16. Motivo por el cual se destinó un presupuesto para la actuación frente al SGB. A diferencia de años anteriores, Piura se encontró entre los departamentos con mayor prevalencia de la enfermedad 14,17.
El aumento considerable de número de casos en Piura, así como su relación a procesos infecciosos, introduce la necesidad de estudios epidemiológicos en este departamento.
El objetivo de este estudio fue determinar las características clínico- epidemiológicas, y conocer los tipos de variantes clínicas del Síndrome de Guillain Barré en Piura.
MATERIAL Y METODOS
Se realizó un estudio descriptivo trasnversal a partir de datos registrados en historias clínicas de los años 2018 y 2019 de tres hospitales de Piura: Hospital de la Amistad Perú-Corea Santa Rosa II-2; Hospital de Apoyo Sullana II-2; Hospital Regional Cayetano Heredia III.
Se revisaron las historias clínicas de aquellos pacientes con sospecha de SGB notificados a epidemiología (código CIE 10 : G61.0), se incluyeron las historias clínicas de todos los pacientes sin excepción de edad, que presentaran evaluación neurológica por un especialista en neurología o neurointensivismo, que describían los criterios de Brighton; y aquellas sin evaluación neurológica con confirmación diagnóstica por laboratorio (disociación albúminocitológica) o por electromiografía 14.
Se consideraron cuatro variantes de SGB: AIDP; Variante axonal (AMAN y AMSAN); Pandisautonomía; Variantes regionales (Síndrome de Miller Fisher; Encefalitis de Bickerstaff brainstem; orofaríngea y Faringeo cervico braquial); las cuales se identificaron según las características clínicas reportadas 5. Los pacientes con síntomas no compatibles con ninguna de las variantes anteriores, se incluyeron como una variante atípica.
Los datos fueron procesados y analizados en el programa STATA versión 15.0. Se usó distribución de frecuencias y porcentajes para las variables cualitativas y uso de media y rangos para la variable edad.
Este artículo fue generado por un registro secundario en la base de datos de los hospitales, se accedió a las historias clínicas solo para el reconocimiento de las variantes de Guillain Barré. En todo momento se consideró la confidencialidad de los datos. El documento fue revisado por el comité de ética institucional del Hospital de la Amistad Perú-Corea II-2 Santa Rosa.
RESULTADOS
De las 137 historias clínicas seleccionadas, 3 de ellas estaban duplicadas, 2 presentaban duda diagnóstica y 9 no cumplían con los criterios de selección propuestos. Se incluyeron 123 historias; donde predominaban los hombres en el 61,8% de los casos; provenientes de zona urbana (70,4%) y con edad comprendida entre 30 a 59 años, con una media de 37,2 años. Asimismo, se encontró que la mayoría de la población eran desempleados o estudiantes (Tabla1).
Tabla 1 Características sociodemográficas de los pacientes con SGB.
| Característica sociodemográfica | n | % | ||
|---|---|---|---|---|
| Nacionalidad | ||||
| Peruana | 120 | 97,6 | ||
| Extranjera | 3 | 2,4 | ||
| Edad (años) | 37,19 (32,9- 41,4) | |||
| 0-11 | 23 | 18,7 | ||
| 12 a 17 | 14 | 11,4 | ||
| 18 a 29 | 16 | 13,0 | ||
| 30 a 59 | 44 | 35,7 | ||
| 60 a más | 26 | 21,2 | ||
| Sexo | ||||
| Femenino | 47 | 38,2 | ||
| Masculino | 76 | 61,8 | ||
| Empleo | ||||
| Desempleo/Estudiante | 46 | 43,8 | ||
| Trabajo sedentario | 14 | 13,3 | ||
| Trabajo no sedentario | 45 | 42,9 | ||
| Zona de Procedencia | ||||
| Rural | 34 | 29,6 | ||
| Urbana | 81 | 70,4 | ||
| Sede de recolección | ||||
| Hospital de la Amistad Santa Rosa | 56 | 45,5 | ||
| Hospital de Apoyo -Sullana | 21 | 17,1 | ||
| Hospital Regional Cayetano Heredia | 48 | 37.4 | ||
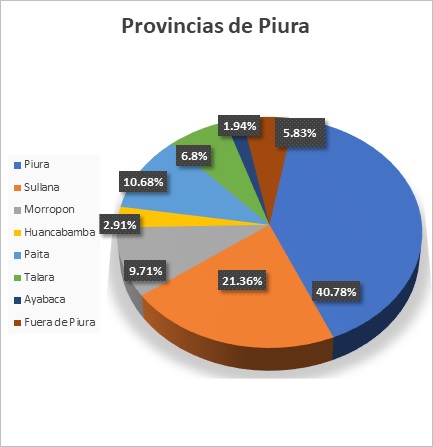
Respecto a su procedencia, sólo 103 pacientes contaban con tal dato en la historia clínica, de los cuales, el 94,2% de los pacientes procedían del departamento de Piura; 3 casos de Tumbes, 1 caso de Lima, 1 de Trujillo y 1 de Lambayeque .Dentro de las provincias de Piura, procedían generalmente de Piura y Sullana con 42 (40,8%) y 22 (21,4%) casos respectivamente (Gráfico 1).
El 40% de los pacientes tenían un tiempo de enfermedad reciente, menor a 3 días, no se encontró antecedente clínico en el 36,6 % de los casos. 3 pacientes presentaban por segunda vez la enfermedad. El 37,4% presentaban algún tipo de comorbilidad, dentro de las cuales, la hipertensión arterial seguida de gastropatía fueron las más frecuentes (Tabla 2).
Tabla 2 Características clínicas de los pacientes con SGB.
| Característica clínica | n | % | ||
|---|---|---|---|---|
| Tiempo de enfermedad | ||||
| ≤ 3 días | 48 | 40,0 | ||
| 4 a 7 días | 39 | 32,5 | ||
| 8 a 14 días | 23 | 19,2 | ||
| más de 14 días | 10 | 8,3 | ||
| Antecedente clínico | ||||
| No tiene | 45 | 36,6 | ||
| Enfermedad diarreica | 27 | 22,0 | ||
| Infección respiratoria alta | 25 | 20,3 | ||
| Vacunación | 3 | 2,4 | ||
| Otro | 23 | 18,7 | ||
| Antecedente de SGB | ||||
| No | 118 | 97,5 | ||
| Si | 3 | 2,5 | ||
| Tipo de comorbilidad | ||||
| HTA | 22 | 29,7 | ||
| Gastropatía | 9 | 12,2 | ||
| DM2 | 7 | 9,5 | ||
| Obesidad | 7 | 9,5 | ||
| Dislipidemia | 5 | 6,7 | ||
| Cardiopatía/arritmia | 5 | 6,7 | ||
| Alergia | 5 | 6,7 | ||
| Fibrosis pulmonar | 4 | 5,4 | ||
| Artrosis/Artritis | 4 | 5,4 | ||
| Hipotiroidismo/adenoma hipofisario | 2 | 2,7 | ||
| Prostatismo/HBP | 2 | 2,7 | ||
| Ansiedad | 1 | 1,4 | ||
| ERC | 1 | 1,4 | ||
La mayoría de pacientes ingresaron por emergencia, sólo el 2,4% ingresaron por consultorio externo. De los cuales, 58 pacientes ingresaron por referencia de algún establecimiento de salud (47,2%) y sólo 11 pacientes (8,9%) fueron contrareferidos.
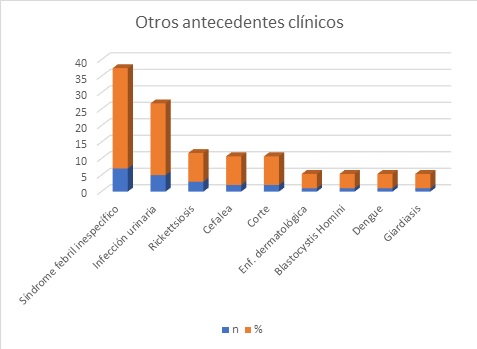
De los 23 pacientes que contaban con otro tipo de antecedente clínico, se encontró mayor presencia de un síndrome febril inespecífico semanas previas a la aparición del síndrome (Gráfico 2).
En cuanto al manejo de la enfermedad, sólo un caso no fue evaluado por especialista neurológico y sólo un caso fue evaluado por telemedicina. 107 pacientes recibieron tratamiento (86,9%); se evidenciaron dos tipos de tratamiento: plasmaféresis (21,1%) e inmunoglobina (78,9%). El inicio promedio para el tratamiento fue de 14 días (91,6%), una historia no se consideró por no indicar tiempo de enfermedad.
Cincuenta casos (40,7%) fueron confirmados con electromiografía o punción lumbar, mientras dos casos se confirmaron por ambos métodos.
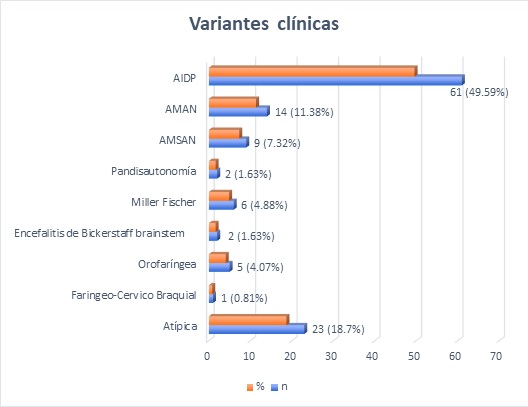
En cuanto a las variantes clínicas, se reconoce a la AIDP como la de mayor frecuencia con 49,6% de los casos, seguida de la variante atípica y axonal motora con 18,7% y 11,4% respectivamente. En menor frecuencia las demás variantes (Gráfico 4).
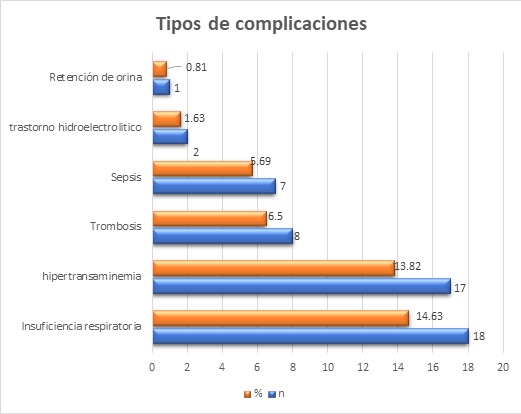
Los pacientes ingresaron con un grado de discapacidad 3-4 según la Escala de Hughes; asimismo la mayoría (80,5%) contaba con una estancia hospitalaria menor a 15 días. Dentro de las complicaciones de la enfermedad, se encontró insuficiencia respiratoria en el 14,6%, seguida por la hipertransaminemia en 17 casos (13,8%) y trombosis en el 6,5% de casos (Gráfico 5).
El 18,3% de los casos requirió oxígeno, donde 14 de ellos (60,3%) requirieron de ventilación mecánica. El ingreso en una unidad crítica ocurrió en el 13 de los casos. 86,1% de pacientes fueron dados de alta, se evidenciaron 3 muertes por insuficiencia respiratoria, 2 de los cuales requerían ventilación mecánica y no se pudo concretar (Tabla 3).
Tabla 3 Progresión del SGB
| n | (%) | ||
|---|---|---|---|
| Tiempo de Hospitalización | 14.33 (0-151) | ||
| 0-15 días | 99 | 80,5 | |
| 16 a más días | 24 | 19,5 | |
| Grado de discapacidad al ingreso | |||
| 0 | 0 | 0 | |
| 1 | 5 | 4,1 | |
| 2 | 27 | 22,0 | |
| 3 | 49 | 39,8 | |
| 4 | 34 | 27,6 | |
| 5 | 8 | 6,5 | |
| 6 | 0 | 0 | |
| Ingreso a unidad crítica | |||
| No | 107 | 87,0 | |
| Si | 16 | 13,0 | |
| Respirador artificial | |||
| No | 100 | 81,3 | |
| Si | 23 | 18,7 | |
| Ventilación mecánica | |||
| No | 109 | 88,6 | |
| Si | 14 | 11,4 | |
| Complicaciones | |||
| No | 91 | 74,0 | |
| Si | 32 | 26,0 | |
| Evolución clínica | |||
| Alta | 105 | 86,1 | |
| Referencia | 5 | 4,1 | |
| Retiro voluntario | 9 | 7,4 | |
| Muerte | 3 | 2,4 | |
Once pacientes no ingresaron a una unidad crítica a pesar de requerirlo, por presencia de negación de familiares en 4 casos y no disponibilidad de camas en casos.
DISCUSIÓN
En el presente estudio, se encontró una mayor frecuencia del SGB en el sexo masculino, ratificando lo que se ha demostrado anteriormente en otros estudios2,18,19) La edad promedio fue 37 años; en contraste con la presentación promedio de otros países de 50 años 9,18,20; a nivel nacional, este Síndrome se presenta mayormente en jóvenes, tal como lo describe Munayco con estadísticas entre 2012 y 2017 14, pero difiere de los hallazgos de los investigadores del Instituto Nacional de Ciencias Neurológicas 21.
La mayoría no reportaba un antecedente clínico, lo que concuerda con la literatura y contraria a lo reportado en el estudio de Sedano 1,2,8,18. Asimismo, se encontraron antecedentes diferentes a un proceso infeccioso tales como cortes en piel y vacunación previa, esta última con asociación controversial según otros estudios 10,11,22. La enfermedad diarreica tuvo una frecuencia ligeramente mayor sobre la infección respiratoria alta sin llegar a ser comparativo con estudios previos 6,8.
Alrededor del 70% tuvieron un tiempo de enfermedad menor a 7 días, lo que concuerda con el estudio de Cheng 23. Las comorbilidades con mayor frecuencia encontradas fueron hipertensión arterial y gastropatía. En niños con SGB, se ha demostrado a la hipertensión como la disautonomía más frecuente con 44% de presencia; esto haría meritorio la realización de otros estudios que asocien estas comorbilidades con el síndrome 24.
Aunque los tres hospitales son centros de referencia, se obtuvo que el 47.15% de los pacientes ingresaron por referencia y solo el 8.94% fueron contrareferidos. Lo que demuestra la poca comunicación entre los establecimientos de salud y los centros hospitalarios en el margen de una enfermedad bajo vigilancia epidemiológica 25.
En cuanto al manejo de la enfermedad, solo un caso no fue evaluado por el especialista y solo un caso no recibió el tratamiento planteado por neurología, sin embargo, en ese caso, el paciente evolucionó favorablemente y fue dado de alta. El Instituto Nacional de Ciencias Neurológicas señala en su guía que el tratamiento debe priorizarse dentro de las primeras 2 semanas, debido a su mayor beneficio demostrado dentro de los 7 a 14 días de inicio del Síndrome 26,27. En nuestro estudio, el tratamiento se inició mayormente dentro de los 14 días de inicio de los síntomas; con preferencia de la inmunoglobulina, la cual a pesar de no tener diferencias en cuanto a la eficacia con la plasmaféresis, se ha reconocido que no es eficaz en casos donde la plasmaféresis no hizo efecto con un p >0,15 28, además de ser una alternativa ante el no abastecimiento de la inmunoglobulina.
Más de la mitad de los casos contaban con el registro de una ficha epidemiológica. La confirmación diagnóstica ocurrió en el 40.65% de los casos; un porcentaje inferior al 70% encontrado en Puerto Rico y podría ser mayor considerando que las tres sedes del estudio tienen acceso al recurso de la punción lumbar y más aun cuando uno de ellos puede realizar la prueba electromiográfica 15.
El grado de discapacidad al ingreso fue de 3, estudios anteriores nos señalan que entre 3 y 4 existe la mayor frecuencia en la escala de Hughes 8,21 a diferencia del estudio de Arami que indica entre 2 a 3 31. El tiempo de hospitalización promedio fue menor a 15 días, similar a lo que señaló Munayco y Guevara en sus respectivos estudios nacionales 14,21.
El 18,3% de los casos requirieron oxígeno, y el 11,3% ventilación mecánica, el cual es un porcentaje bajo con respecto a los estudios realizados en España 6,8. Existió una frecuencia baja de los ingresos a unidades críticas y de complicaciones de la enfermedad, con un porcentaje de muerte de 2,46%, lo que demuestra el buen pronóstico de la enfermedad y concuerda con los antecedentes 14,32. La complicación de mayor frecuencia fue la insuficiencia respiratoria, la cual es común dentro de las enfermedades neurológicas con afectación neuromuscular 12.
En este estudio se reconocieron las variantes descritas en la clasificación que señala Wanleenuwat como las de mayor frecuencia, sin embargo, se demostró una alta presencia de variantes regionales y sobre todo de variantes atípicas con 33 casos en total. 5 Se demostró el primer lugar en frecuencia de la variante clásica seguida de la axonal y un porcentaje similar de la variante Miller Fisher con 4% similar a otros estudios 20,29,30,32. El estudio nacional de Guevara E señala a la variante axonal motora como la más frecuente a diferencia del presente estudio, cabe resaltar que el contexto de la realización de este estudio es un centro de referencia de casos neurológicos, sin embargo, también se reconoce a la variante Miller Fisher y la califica como una de las de menor frecuencia encontradas. 21 A pesar de que este estudio se realizó con los signos clínicos encontrados y descritos por el especialista en su nota clínica registrada en la historia, los resultados son congruentes con la literatura, en una revisión publicada por Leonhard SE se indica que cada variante es cada vez más “pura” o específica, por lo que sus signos y síntomas son característicos de cada variante 33.
Las limitaciones de estudio son: cuenta con sesgo de información ante la valoración de cada variante clínica, a pesar de tratar de tener objetividad en la clasificación, no se ha confirmado el tipo de variante, debido a que esta confirmación se realiza sólo electromiográficamente.
En conclusión, el presente estudio ofrece estadísticas importantes en el contexto del brote epidemiológico de Guillain Barré en Piura, demuestra una estrategia aceptable frente al SGB a nivel local y se demuestra la frecuencia de cada variante clínica donde predominó la variante clásica. Sin embargo, existieron deficiencias en el abordaje diagnóstico y en el sistema de referencias; asimismo la escasez de información a nivel nacional y local sobre las variantes clínicas llevan a que se recomienden estudios sobre la asociación entre cada variante clínica del síndrome y las características clínicas de la enfermedad; así como estudios prospectivos en la zona que permitan recolectar información sobre las secuelas a largo plazo.