INTRODUCCIÓN
La esclerosis múltiple (EM) es una enfermedad inflamatoria, desmielinizante, autoinmune, degenerativa y crónica que afecta al sistema nervioso central (SNC), produciendo alteraciones sensitivas, sensoriales, motoras y cognitivas 1,2. Es la causa más común de discapacidad neurológica no traumática en adultos jóvenes. La EM es una enfermedad con patrón de herencia poligénica; se desarrolla en personas genéticamente susceptibles, que están expuestas a un agente desencadenante específico externo y/o antígeno interno, que dan por resultado una cascada autoinmune exagerada que ataca y daña neuronas, axones, mielina y oligodendroglía 3.
De toda la población mundial afectada por EM, el 10 % son diagnosticados con la forma esclerosis múltiple primaria progresiva (EMPP). Este fenotipo se caracteriza por una acumulación gradual de discapacidad que puede producirse desde el inicio de la enfermedad. Los síntomas se desarrollan lentamente a lo largo de meses o años 4. Según los criterios de McDonald de 2017, la EMPP puede ser diagnosticada en pacientes con 1 año de discapacidad progresiva (determinada, retrospectiva o prospectivamente); asimismo, se puede diagnosticar si el paciente tiene dos de los criterios siguientes: a) una o más lesiones hiperintensas en T2 características de EM en una o más de las siguientes regiones cerebrales: periventricular, cortical o yuxtacortical, o infratentorial; b) dos o más lesiones hiperintensas en T2 en la médula espinal; c) presencia de bandas oligoclonales específicas de líquido cefalorraquídeo (LCR) 5.
Las terapias inmunológicas ayudan solo a lentificar el progreso de la enfermedad 6, entre ellas, el ocrelizumab es el único medicamento para la EMPP aprobado por la Administración de Alimentos y Medicamentos de los Estados Unidos (FDA) en marzo de 2017, y por la Agencia Europea de Medicamentos (EMA) en la Unión Europea en enero de 2018 6. El ocrelizumab es un anticuerpo anti-CD20 humanizado, que específicamente se dirige a las células que expresan CD20 y depleta selectiva y eficientemente los linfocitos B 6,7.
Se presenta el caso clínico de un paciente con EMPP diagnosticado y atendido en un instituto especializado del sistema público de salud. Es el primer paciente tratado en todo el Estado peruano con ocrelizumab 8.
CASO CLÍNICO
Se trata de un paciente varón de 35 años, albañil, procedente de Chincha (Ica, Perú), con antecedente de fractura de codo derecho que limita la movilización de dicho brazo. El paciente inició la enfermedad en agosto de 2016 con ataxia para la marcha de curso progresivo, lo cual le generaba caídas, además de lentitud para realizar sus labores. Desde septiembre de 2016 presentó diplopía intermitente y para enero de 2017 la diplopía fue permanente, también presentaba vértigo. En 2018, presentó mayor debilidad en el miembro inferior derecho, compromiso de esfínter vesical, constipación. Inicialmente fue diagnosticado con ataxia espinocerebelosa; luego, en agosto de 2018, fue evaluado por nuestro departamento y se constató que la discapacidad del paciente tuvo un curso progresivo en un período de 2 años.
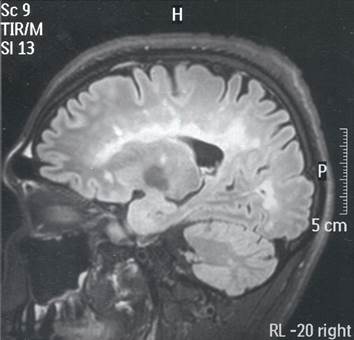
Al hacerle el examen, el paciente estaba lúcido, orientado en las tres esferas, con velocidad de procesamiento de información disminuida, memoria inmediata alterada y disartria escandida. Presentaba paresia de músculo recto externo derecho, nistagmus vertical y horizontal, hemiparesia derecha (4/5) de predominio crural, espasticidad en miembro inferior derecho, atrofia en antebrazo derecho (secuelar), hiperreflexia en miembros inferiores, clonus y signo de Babinski bilateral. La sensibilidad superficial y profunda estaba disminuida en cuatro extremidades, no se evidenció nivel sensitivo. Se encontró marcha atáxica, y ataxia de extremidades de predominio derecho. El puntaje de la Escala Expandida del Estado de Discapacidad (EDSS) fue de 6,5. La resonancia magnética (RM) del encéfalo sin contraste mostró múltiples lesiones desmielinizantes supra e infratentoriales, periventriculares, yuxtacorticales, en mesencéfalo, protuberancia y bulbo, pedúnculos cerebelosos y hemisferio cerebeloso derecho, además de leve disminución del parénquima cerebral (Figura 1).
Figura 1. RM de encéfalo FLAIR sagital, que muestra lesiones hiperintensas en el cuerpo calloso y lesiones yuxtacorticales.
Posteriormente, en un estudio de RM con gadolinio se logró evidenciar que algunas de las lesiones anteriormente descritas captaban el contraste (imágenes no disponibles, descritas en historia clínica); así tambien, en la RM de la columna cervical se observaron dos lesiones hiperintensas en el nivel C4 y T2, en cordones laterales, que no captan contraste. En el análsis de líquido se evidenciaron bandas oligoclonales positivas. El ANA y el ANCA fueron negativos. Se estableció el diagnóstico de EMPP, ya que cumplió con los criterios de McDonald 2017 5.
Por la presencia de la actividad clínica y radiológica de la enfermedad, el paciente recibió pulso de metilprednisolona 1 gramo/día durante 5 días, 2 pulsos de ciclofosfamida sin respuesta favorable, no varió el EDSS, por lo que se iniciaron los trámites para adquirir ocrelizumab mediante el Fondo Intangible Solidario de Salud (FISSAL) del Seguro Integral de Salud (SIS) para pacientes afiliados a este seguro. El paciente empezó a recibir este fármaco con el programa de uso compasivo otorgado por una empresa privada desde el 21 de noviembre de 2018, a una dosis de 600 mg cada 6 meses vía endovenosa (EV). La primera dosis fraccionada en 2 cada 15 días no presentó eventos adversos y la evolución fue favorable (EDSS: 2,5). Tres meses después, retornó a su trabajo; al año de haber recibido la primera dosis alzanzó un EDSS de 2, el cual mantiene hasta la actualidad.
El paciente en su última consulta se encontraba despierto, presentaba nistagmus horizontal, hiperreflexia en miembros inferiores, signo de Babinski bilateral, espasticidad en miembros inferiores, caminaba sin apoyo, tenía leve inestabilidad para realizar marcha en tandem, no tenía signos meníngeos. En la última RM realizada el 2021 no se evidenciaron lesiones activas (Figura 2).
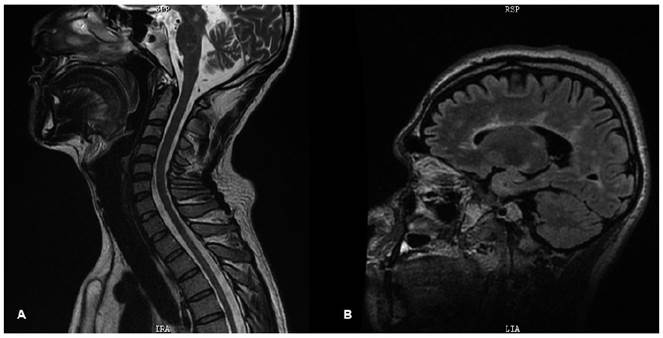
Figura 2 (A) RM de columna cervical en protocolo T2 sagital, que no muestra alteraciones. (B) RM de encéfalo FLAIR sagital, que muestra lesiones hiperintensas perpendiculares al cuerpo calloso en menor cantidad que la figura 1.
Hasta el 2022 ha recibido 7 dosis de ocrelizumab. La última dosis fue financiada por el FISSAL del SIS, luego de la aprobacion del Comité Consultivo Interinstitucional de Enfermedades Raras del Minsa en diciembre de 2021 y del financiamiento respectivo.
DISCUSIÓN
Presentamos el primer caso de un paciente de sexo masculino con diagnóstico de EMPP que recibe tratamiento con ocrelizumab, medicamento que por ser innovador requiere que se cumpla el proceso establecido por la Ley de Enfermedades Raras y Huérfanas para su cobertura en el sector público. El paciente tenía 31 años de edad cuando se le diagnosticó EMPP, lo cual es menor a lo reportado en la literatura, 40 años de edad 9). No es inusual encontrar este diagnóstico en varones, ya que este fenotipo afecta por igual a hombres y mujeres, a diferencia de la forma recurrente remitente 9.
El paciente presentó ataxia para la marcha, por lo que se le diagnosticó presuntivamente ataxia espinocerebelosa, y luego de 2 años, aproximadamente, se le diagnosticó EMPP, esto coincide con los 18 meses promedio reportado por la literatura 10. El diagnóstico puede resultar relativamente sencillo si se tiene la sospecha ante el cuadro clínico, se realiza una RM de encéfalo, de médula espinal y se valoran los criterios de McDonald; sin embargo, en otros casos puede resultar complejo, dado la variabilidad de presentación en los síntomas. Esta enfermedad se caracteriza por su presentación clínica heterogénea, por lo que muchos pacientes son diagnosticados inicialmente de manera equivocada y, en consecuencia, son tratados de forma errónea 8. La EMPP se caracteriza predominantemente por mielopatía, síndrome troncoencefálico o cerebeloso progresivo 9, tal como lo presentó nuestro paciente.
El EDSS al momento del diagnóstico fue de 6,5 y luego de recibir ocrelizumab alcanzó un EDSS de 2,0, puntaje que se ha mantenido hasta la actualidad. Esto coincide con los datos reportados en el estudio ORATORIO, donde fueron reclutados pacientes con edades de 18 a 55 años y con EDSS de 3 a 6,5 11.
La Comisión Consultiva Institucional del Ministerio de Salud (CCI-Minsa) es la encargada de evaluar y emitir opinión sobre el diagnóstico y/o tratamiento de enfermedades raras y huérfanas (ERH) de alto costo que haya sido propuesto por las instituciones prestadoras de servicios de salud (IPRESS) pública a cargo del paciente 12. El expediente de este caso fue presentado a la CCI-Minsa y obtuvo opinión técnica favorable en diciembre de 2021. En el marco de la Ley n.° 29698 y su reglamento aprobado por el Decreto Supremo 004-2009-SA, que declara de interés nacional y preferente atención el tratamiento de personas que padecen ERH, el Minsa ha previsto varios procedimientos para la evaluación, opinión técnica y eventual financiamiento, según disponibilidad presupuestal, para el uso de los medicamientos de alto costo en ERH 12.
CONCLUSIONES
La experiencia del manejo de los casos de EMPP en el sistema público peruano es escasa, siendo el caso presentado la primera experiencia en el Perú que recibe una terapia modificadora de la enfermedad específica siguiendo el proceso de acceso regulado por nuestra normativa. Respecto a los efectos clínicos, el paciente acreditó los criterios de diagnósticos para EMPP y evolucionó favorablemente (medida mediante la EDSS) luego de recibir ocrelizumab, lo cual coincide con lo reportado en la bibliografía internacional.