INTRODUCCIÓN
La enfermedad por coronavirus 2019 (COVID-19) ha generado un impacto negativo sobre el sistema sanitario, especialmente en el personal de salud (PS) 1 A partir de esta situación, se ha prestado mayor interés a la salud mental de este personal, realizándose diversos estudios para valorar su estado mental 2-6 En China, por ejemplo, se encontró que un gran porcentaje del PS presentó trastorno de ansiedad, trastorno por estrés postraumático y episodio depresivo 7-9
En situaciones de estrés, como el experimentado por la COVID-19, suele evaluarse el distrés peritraumático (DP). Se ha encontrado que el DP es útil porque es predictor de diversos problemas mentales después de un evento estresante 10. A su vez, existen grupos vulnerables que han presentado mayor DP durante la pandemia por COVID-19, como es el caso de personas con enfermedades médicas preexistentes 11 y PS de primera línea (12, 13).
A partir de esta información, varios autores sugieren mayor vulnerabilidad en el PS de primera línea, debido a la alta exposición y el mayor riesgo de infección, así como también las jornadas laborales prolongadas y la escasez de recursos sanitarios 14-16.
Existen estudios que evaluaron la presencia de enfermedades crónicas previas y DP durante la pandemia por COVID-19 en participantes que no eran PS 17-20; en uno de estos se encuentra correlación positiva entre la presencia de enfermedades médicas previas y DP 18. Sin embargo, no se han encontrado estudios que evalúen la relación que existe entre el DP, las enfermedades médicas y la ingesta de algún medicamento en el PS, siendo la profesión médica y la presencia de comorbilidades dos factores de alta vulnerabilidad para un mayor DP durante la COVID-19 (11, 21).
Ante el vacío de información, el objetivo del presente estudio fue determinar si hay relación entre DP, enfermedades previas, ingesta de medicamentos y atender en primera línea durante la pandemia por COVID-19 en médicos.
MATERIALES Y MÉTODOS
Diseño de estudio y criterios de selección
Se reclutaron 288 médicos que se encontraban laborando presencialmente en Lima (Perú) durante el período del 21 de julio de 2020 al 27 de febrero de 2021.
Los criterios de inclusión fueron ser mayor de 18 años y ser médico que labore presencialmente, independientemente de su régimen laboral. Se excluyeron a aquellos sin conocimiento suficiente del idioma castellano o con dificultades que puedan interferir el llenado de la encuesta (dificultades de aprendizaje o ceguera).
Los participantes fueron informados acerca del estudio y consintieron su participación. El estudio fue aprobado por el Comité Institucional de Ética en Investigación de la Universidad Peruana Cayetano Heredia, realizado de acuerdo con la declaración de Helsinki y los estándares éticos de la Asociación Americana de Psicología.
Recolección de datos
La información proviene de la base de datos de un proyecto de investigación que busca evaluar el impacto de la pandemia por COVID-19 en distintas poblaciones. Para la recolección, se llevó a cabo una encuesta en línea. Debido a las restricciones para prevenir el contagio de COVID-19, las encuestas se digitalizaron y se programaron usando la herramienta Formularios de Google. Posteriormente, el enlace de la encuesta virtual fue distribuido por medios digitales (Facebook, Twitter, WhatsApp, Instagram, LinkedIn, etc.).
La encuesta incluyó el consentimiento informado; se preguntó edad, sexo, género, creencia religiosa, antecedentes de enfermedades y consumo de medicamentos. Además, se aplicó el Índice de Distrés Peritraumático relacionado con la Enfermedad por Coronavirus 2019 (CPDI), el Cuestionario sobre la Salud del Paciente de 9 ítems (PHQ-9) y la Escala para el Trastorno de Ansiedad Generalizada de 7 ítems (GAD-7), así como preguntas relacionadas a síntomas respiratorios altos en los últimos 14 días, diagnóstico de COVID-19 actual o previo, hospitalización por COVID-19, familiares que hayan tenido COVID-19 o que hayan estado hospitalizados o hayan fallecido por la COVID-19 y, finalmente, datos relacionados a su actividad, como su trabajo en la atención de pacientes con COVID-19 (personal de primera línea) y si eran médicos asistentes o residentes. Antes de llenar el cuestionario, cada médico debía aceptar su participación mediante el consentimiento informado.
Instrumentos
Para el DP se utilizó el cuestionario CPDI (COVID-19 Peritraumatic Distress Index), desarrollado en China por Qiu et al. 22 y traducido al castellano y adaptado para su uso en la población peruana 23. El instrumento se diseñó para evaluar los cambios relacionados con el estado de ánimo, las habilidades cognitivas, el comportamiento, el ritmo circadiano, entre otros síntomas somáticos a causa de la pandemia por COVID-19. Consta de 24 ítems y tiene un diseño de cuatro factores: estado de ánimo negativo, cambios de comportamiento y habilidades cognitivas, somatización e hiperactivación/agotamiento. Cada ítem se evaluó utilizando una escala tipo Likert: nunca (0 puntos), ocasionalmente (1 punto), a veces (2 puntos), a menudo (3 puntos), la mayoría de las veces (4 puntos). La suma del valor de cada ítem da como resultado la puntuación base, a la cual se le suma 4 para obtener la puntuación final. Sobre la base de la puntuación mostrada se puede categorizar el distrés como normal (0 a 28 puntos), leve (29 a 52 puntos) y severo (53 a 100 puntos).
Con relación a los síntomas de depresión y ansiedad, se utilizó la versión peruana del PHQ-9 (24, 25) para evaluar la severidad de los síntomas depresivos. El PHQ-9 presenta valores entre 0 y 27 puntos, siendo que puntuaciones más altas son compatibles con mayor intensidad de síntomas depresivos. Este instrumento fue validado en Perú con una muestra representativa (n = 30 449), mostrando buena consistencia interna (α de Cronbach = 0,87) 25. De acuerdo con el puntaje, el PHQ-9 puede dividirse en depresión mínima (1-4 puntos), leve (5-9 puntos), moderada (10-14 puntos) y severa (15-27 puntos).
Respecto a los síntomas de ansiedad, se utilizó la versión peruana de la GAD-7 26 para evaluar la intensidad de los síntomas de ansiedad. La GAD-7 presenta valores entre 0 y 21 puntos. El valor más alto indica una puntuación de ansiedad más alta. Este instrumento también fue validado en Perú 26 con una muestra representativa (n = 2978), mostrando buena consistencia interna (α de Cronbach = 0,89). Este inventario también define cuatro categorías de ansiedad: mínima (0-4 puntos), leve (5-10 puntos), moderada (11-15 puntos) y severa (16-21 puntos).
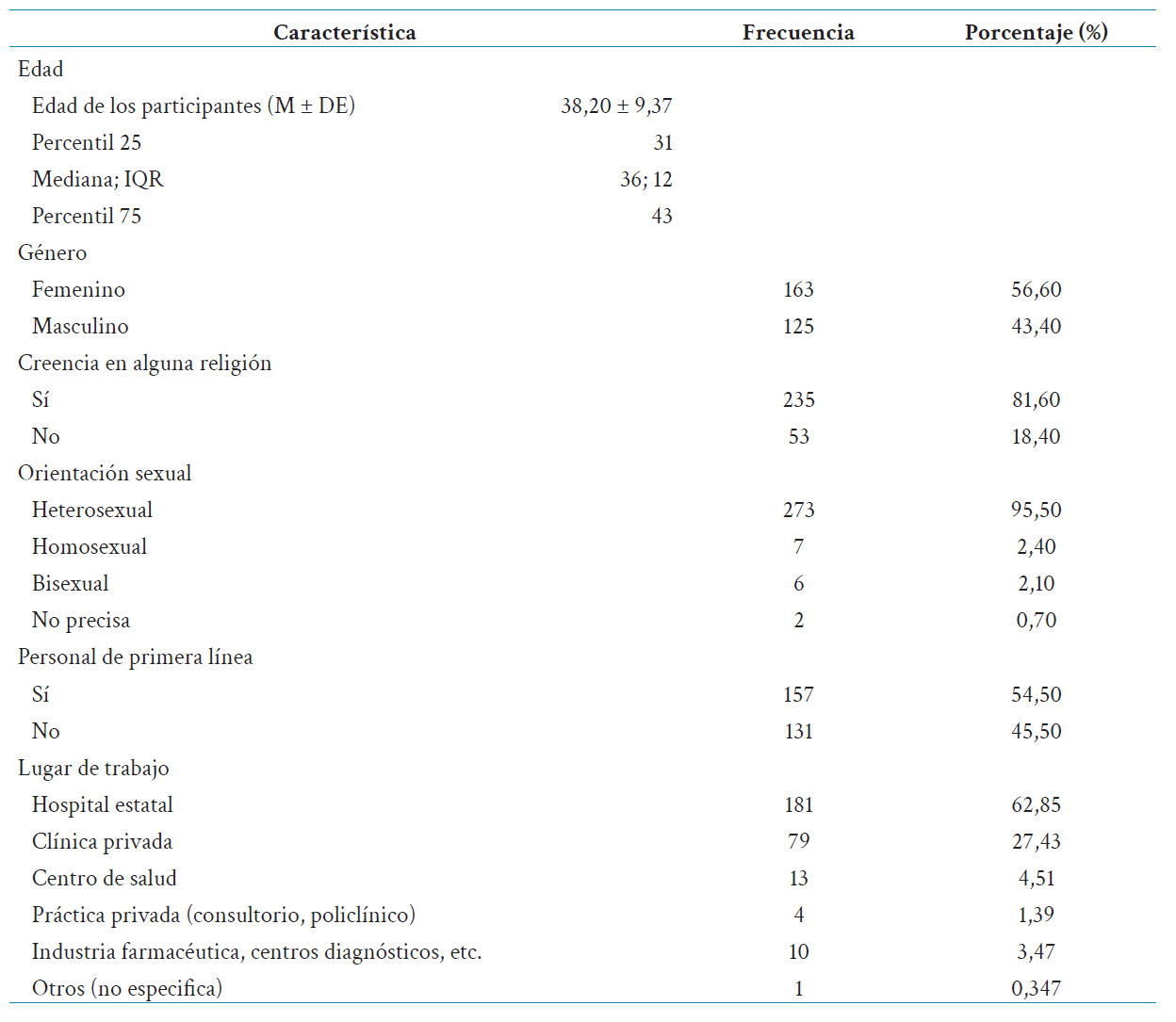
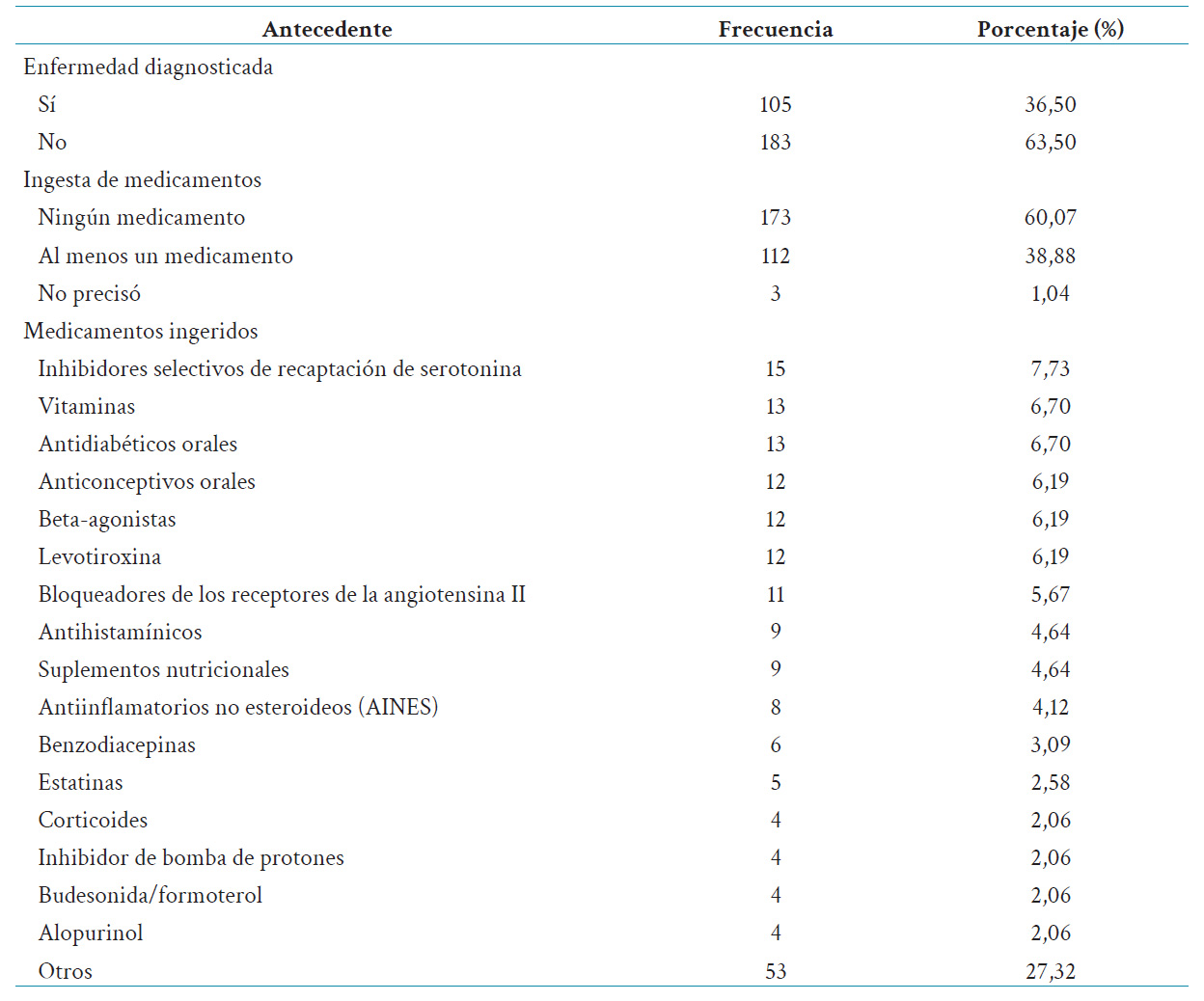
Para el análisis estadístico se describieron las variables mediante tablas, las cuales fueron elaboradas utilizando el programa Microsoft Excel Office 2019. Las variables generales y sociodemográficas se observan en la tabla 1. Por otro lado, las variables psicométricas, que corresponden a los valores de PHQ-9, CPDI y GAD-7, se observan en la tabla 2. La tabla 3 presenta la existencia de antecedentes médicos e ingesta de medicamentos empleando frecuencias y porcentajes.
Tabla 2 Valores psicométricos de depresión (PHQ-9), ansiedad (GAD-7) y estrés por COVID-19 (CPDI) en la muestra de personal de salud (n = 288).
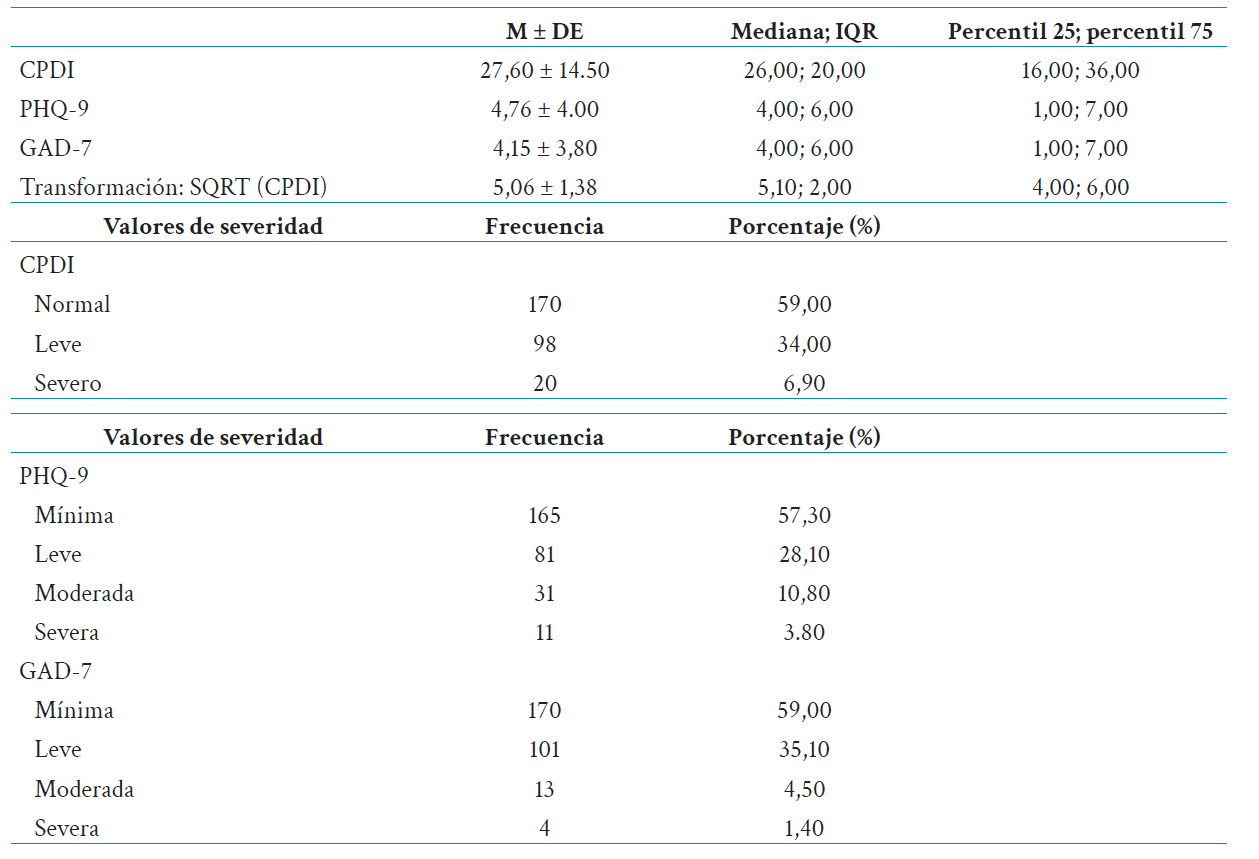
Para las variables categóricas se emplearon frecuencias y porcentajes para su descripción (tabla 1). Para las variables continuas se emplearon medidas de tendencia central y dispersión (media, desviación estándar). Los valores de severidad de los instrumentos psicométricos, calculados a partir de las instrucciones de uso, fueron presentados en tabla 2. El cálculo de información descriptiva fue realizado con el paquete estadístico de libre acceso Jamovi 2.0.1 27.
Luego se realizó un análisis de covarianza (ANCOVA) utilizando el software libre Jamovi 2.0.1 (27). Para fines del estudio, se tomó como variable dependiente los valores totales de la escala CPDI. Debido a que la variable CPDI no cumple con los requisitos de normalidad, se la transformó empleando raíz cuadrada y se ingresó transformada en el modelo Transformación SQRT (CPDI). Los resultados descriptivos para esta transformación se encuentran en la tabla 2.
Con respecto a las variables independientes, se incluyeron las siguientes variables categóricas dicotómicas: género, enfermedad médica, toma de algún medicamento y trabajo en primera línea. Asimismo, se incluyeron dentro de las covariables las siguientes variables numéricas: edad, valor de la GAD-7 y valor del PHQ-9. Además, el modelo computado calculó diversas interacciones entre las variables categóricas independientes (factores). Para poder determinar diferencias estadísticas entre subgrupos de las interacciones, se realizó un análisis post-hoc (Bonferroni), en caso de que alguna interacción arroje un resultado significativo en el análisis. Finalmente, se presentaron los resultados del modelo estadístico ANCOVA en la tabla 4.
Tabla 4 ANCOVA de las variables enfermedad médica, ingesta de medicamentos y primera línea con respecto a la variable estrés peritraumático debido a COVID-19, con control de las variables género, edad, GAD-7 y PHQ-9.
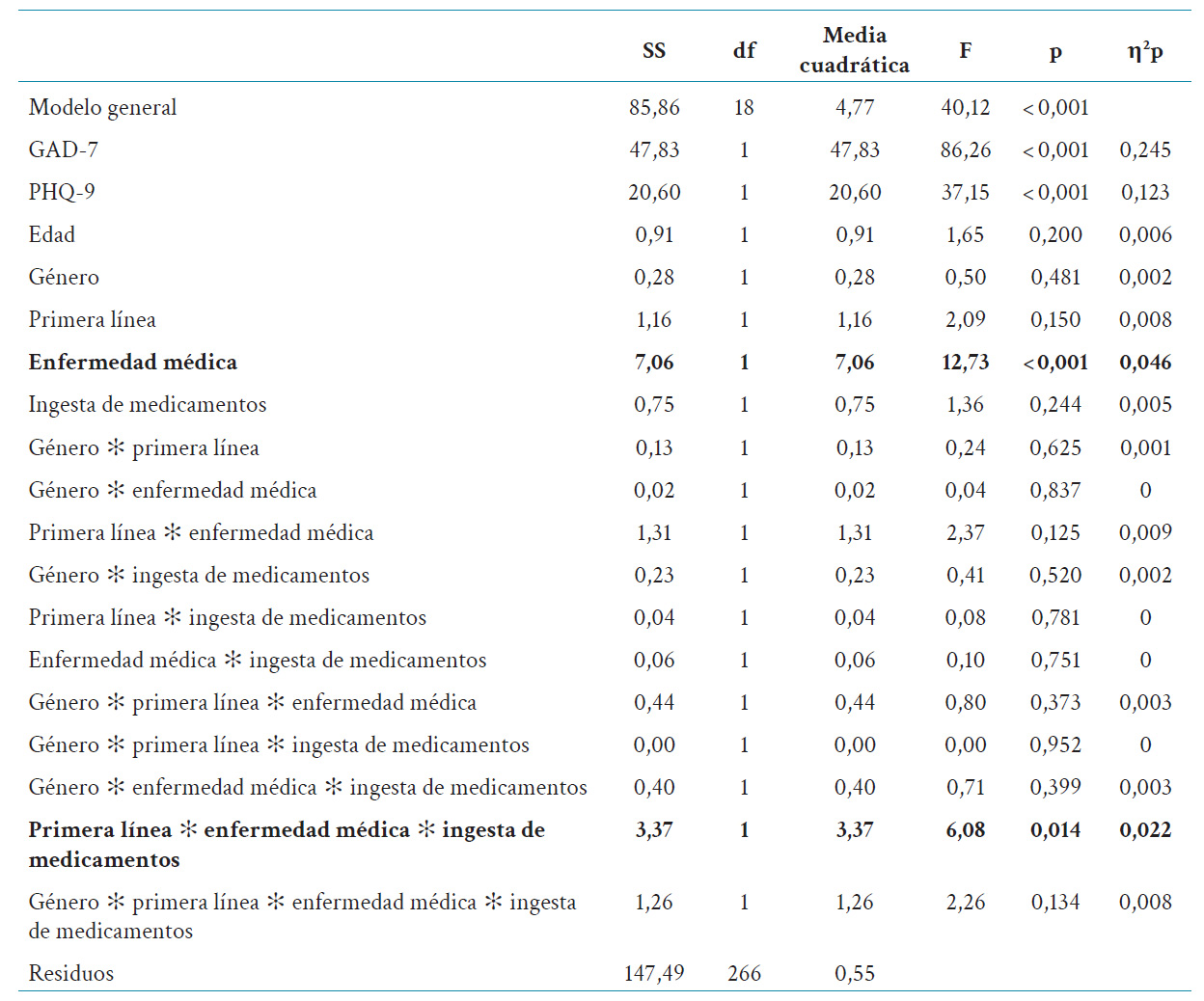
Con relación al ANCOVA, en la tabla 4 se presentan los valores p de las pruebas F y el tamaño del efecto eta-cuadrado parcial (η2p). Para los valores de p, se asume como estadísticamente significativo un valor de p ≤ 0,05 y un p < 0,10 como una tendencia a la significancia. En el caso del tamaño del efecto, se dividen los efectos según intensidad: muy débil (η2p < 0,01), débil (0,01 ≤ η2p < 0,06), moderado (0,06 ≤ η2p < 0,14) y fuerte (η2p ≥ 0,14) (28, 29).
RESULTADOS
Descripción general
Se incluyeron 288 médicos. El 77,40 % representó médicos asistentes (n = 223); y el 22,60 % restantes, residentes (n = 65). El 54,50 % (n = 157) de participantes trabajaba en primera línea y el 45,50 % (n = 131) restante no era médico de primera línea. El 56,60 % (n = 163) de participantes fueron mujeres. En la tabla 1 se muestran otras características.
Los valores psicométricos de las escalas para depresión, ansiedad y estrés relacionados a la COVID-19 se muestran en tabla 2.
En la tabla 3 se muestra la presencia de antecedentes médicos, así como también los medicamentos ingeridos con más frecuencia. Se destaca que el 36,50 % (n = 105) recibió el diagnóstico de alguna enfermedad. De este grupo, 44 participantes presentaron más de un diagnóstico. El grupo farmacológico más usado entre aquellos que tomaban algún fármaco fue el de los inhibidores selectivos de la recaptación de serotonina (7,73 %; n = 15).
Niveles de estrés por COVID-19 - ANCOVA
Los resultados del modelo ANCOVA se detallan en la tabla 4. Se destaca que los datos de tres participantes fueron retirados del análisis debido a falta de datos con relación a la medicación ingerida. Después de ajustar para edad, GAD-7 y PHQ-9, los niveles de DP medidos por la escala CPDI difirieron de forma estadísticamente significativa para la presencia de enfermedad médica en los médicos (F1,266 = 12,73; p < 0,001; η2p = 0,05). Finalmente, hubo una interacción estadísticamente significativa entre enfermedad médica, ingesta de algún medicamento, pertenencia a la primera línea de lucha contra la COVID-19 en los niveles de DP calculados con la escala CDPI, mientras que se controló para edad, GAD-7 y PHQ-9 (F1,266 = 3,37; p = 0,014; η2p = 0,022). El resto de las variables e interacciones no explicaron significativamente cambios en la varianza de la variable predictora (tabla 4).
Para determinar las diferencias puntuales entre subgrupos que puedan explicar este resultado de la interacción primera línea*enfermedad médica*ingesta de medicamentos, se realizó un test post-hoc (Bonferroni), cuyos resultados se presentan en la figura 1.
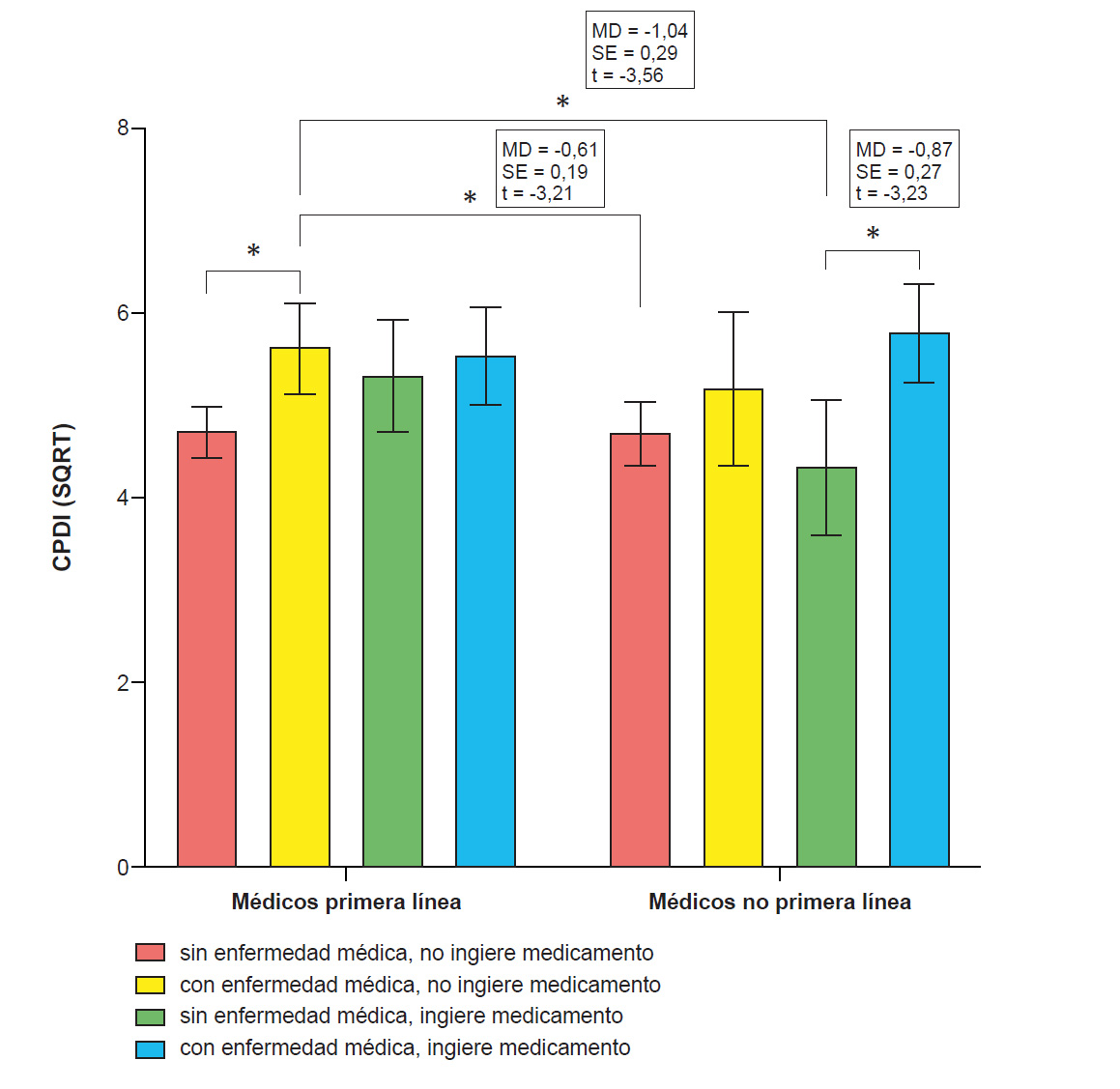
Figura 1 Puntajes de CPDI transformados según lugar de trabajo, consumo de fármacos e ingesta de medicamentos. MD: media; SE: error estándar de la media; t: t de Student; *p < 0,05.
Con relación a los valores del CPDI, en la figura 1 se observan diferencias entre el subgrupo de médicos no primera línea sin enfermedad y con medicación y el subgrupo de médicos no primera línea con enfermedad y con medicación (MD = -0,87; SE = 0,27; t = -3,23; p = 0,039). A continuación, se puede observar diferencias estadísticamente significativas entre el subgrupo de médicos de primera línea sin enfermedad y sin medicación y el subgrupo de médicos de primera línea con enfermedad y sin medicación (MD = -0,58; SE = 0,18; t = -3,160; p = 0,049). Igualmente, se encontraron diferencias significativas entre el subgrupo de médicos de primera línea con enfermedad y sin medicación y el subgrupo de médicos no primera línea sin enfermedad y con medicación (MD = -1,04; SE = 0,29; t = - 3,56; p = 0,012). Finalmente, se encontraron diferencias significativas entre el subgrupo médicos no primera línea sin enfermedad y sin medicación y el subgrupo de médicos de primera línea con enfermedad y sin medicación (MD = -0,61; SE = 0,19; t = -3,21; p = 0,041).
DISCUSIÓN
Nuestros resultados revelaron, primero, que los médicos con enfermedades médicas previas a la pandemia por COVID-19 muestran mayores niveles de DP que aquellos médicos sin ninguna condición médica. Dichos resultados se mostraron significativos al momento de corregir posibles factores de confusión. Segundo, la interacción entre las variables ingesta de medicamentos, enfermedades médicas y ser personal de salud de primera línea explica diferencias significativas en la variable dependiente (niveles de DP).
En el posterior análisis de subgrupos para la interacción, encontramos que, dentro del grupo de médicos de primera línea que no ingieren medicamentos, aquellos que tenían una enfermedad médica mostraron valores más altos del CPDI en comparación con aquellos sin enfermedad médica. De igual manera, encontramos que la presencia de enfermedad médica explica valores más altos del CPDI en aquel grupo de médicos no primera línea que ingieren algún medicamento. Además, de los médicos que no ingirieron medicamentos, aquellos que eran de primera línea y tenían alguna enfermedad médica presentaron valores más altos del CPDI que aquellos que no eran de primera línea para COVID-19 y no tenían alguna enfermedad médica. Finalmente, se encontraron valores más altos del CPDI en el subgrupo de médicos de primera línea con enfermedad médica y sin ingesta de medicamentos, que en el grupo de médicos que no eran de primera línea sin enfermedad médica y con ingesta de algún medicamento.
Según estudios previos, existe un porcentaje significativo de PS que habría presentado enfermedades médicas previas durante la pandemia por COVID-19. Chew et al. 17 y Fattori et al. 30 evaluaron el estado psicológico del PS, y encontraron, respectivamente, un 22,60 % y 28,90 % de participantes con comorbilidades. Por el contrario, hemos hallado que un 36,50 % del PS tiene al menos una enfermedad médica, valor superior al de los estudios señalados.
En la actualidad, el presente estudio conforma parte de aquellos que evalúan, en PS médico, la relación entre DP, trabajo en la primera línea de lucha contra la COVID-19, presencia de enfermedad médica e ingesta de algún medicamento. Anteriormente, Fattori et al. 30 reportaron que la presencia de enfermedades médicas crónicas es un factor de riesgo para el desarrollo de DP 30. Adicionalmente, se ha reportado, en la población general, que las enfermedades crónicas preexistentes se relacionaban con mayores niveles de distrés psicológico y menores niveles de calidad de vida 31. Sin embargo, hacen falta estudios en la actualidad que determinen la relación entre enfermedad médica y DP en PS médico, sobre todo porque existe en este grupo una probabilidad aumentada de secuelas psicológicas 32 y porque la presencia de enfermedades médicas previas puede condicionar la aparición de DP severo 18.
El hallazgo de que el personal de primera línea se encuentra más afectado, en cuanto a variables asociadas a la salud mental, ha sido reportado por diversos autores 16,33-36. En nuestro estudio, no se encontró esta diferencia en la muestra total; sin embargo, sí se presentó diferencia entre aquellos que trabajaban en primera línea y que tenían una enfermedad sin tomar medicación y dos subgrupos que no trabajaban en primera línea (aquellos que no tenían una enfermedad previa y tomaban alguna medicación, y aquellos que no tenían una enfermedad previa ni tomaban medicación). Estos resultados señalan mayor vulnerabilidad en aquellos que tienen las dos características, pertenecer a primera línea y tener una enfermedad previa. Estas características posiblemente se relacionan a la constante exposición al virus SARS-CoV-2 y al temor de presentar cuadros más severos al contagiarse por parte del grupo que tenía enfermedades previas, generando así mayores preocupaciones y miedos; lo cual se relaciona con lo señalado por el informe de las Naciones Unidas 21 que coloca como grupos vulnerables, para presentar problemas de salud mental, al PS de primera línea y a las personas con problemas de salud preexistentes, entre otros grupos adicionales.
También se encontraron diferencias en el subgrupo de médicos que trabajaban en primera línea y no tomaban medicación. En este caso, encontramos que los que tenían una enfermedad presentaban más distrés que los que no la tenían. El efecto de tener una enfermedad también se observó entre aquellos que no trabajaban en primera línea, presentando mayor DP aquellos que tenían una enfermedad previa y que tomaban alguna medicación en comparación con aquellos sin enfermedad pero que tomaban una medicación. Nuevamente tener una enfermedad aparece como un factor importante para tener mayor DP conforme a lo encontrado por Fattori et al. 30.
La principal fortaleza de este estudio es que es el primero que evalúa la relación entre enfermedades previas, ingesta de medicamentos y distrés. La relación entre antecedente de enfermedades y distrés se podría explicar por el riesgo aumentado de los médicos a presentar cuadros de mayor gravedad en caso se infecten.
Los resultados de este estudio deben de ser tomados con precaución debido a las limitaciones que presenta. En primer lugar, el método de recolección fue a través de una encuesta online y empleando el método «bola de nieve». La selección no aleatoria de los resultados puede traer consecuencias, sobre todo en la inferencia de los resultados sobre la población de médicos. Sin embargo, debido a las restricciones sanitarias impuestas por el Gobierno, era el método de muestreo más seguro para evitar posibles contagios. En segundo lugar, indicar las enfermedades médicas previas sin evaluación médica previa puede traer, como consecuencia, posibles sesgos en la encuesta, como el de memoria; no obstante, debido a las restricciones sanitarias, fue difícil también evaluar presencialmente la existencia o ausencia de enfermedad médica. Finalmente, el amplio período de recolección de datos, que duró cerca de 7 meses, contuvo diversos cambios sanitarios (por ejemplo, la aparición de la segunda ola y la reactivación de actividades presenciales) que condicionaron el aumento de casos de COVID-19 y, como consecuencia, la carga laboral del PS. El aumento de la carga laboral y de la exposición a casos por COVID-19 pudieron influenciar el aumento de la tasa de aparición de DP, afectando por consiguiente a la curva de respuestas.
Sobre la base de los resultados del presente estudio, consideramos que es preciso fortalecer el área de medicina ocupacional, que promueva un alto nivel de bienestar mental al PS; así como la medicina del trabajo, que garantice funciones acordes con sus capacidades fisiológicas y psicológicas. Ello debido a que los problemas de salud mental pueden afectar la capacidad de comprensión clínica del médico, la calidad de atención y la toma de decisiones 37. Esto se sustenta en la correlación encontrada en un estudio de Li et al. 38 entre el apoyo psicológico y la autoeficacia del personal médico.
CONCLUSIONES
El distrés se relaciona con los valores de puntuación de las escalas de ansiedad y depresión, presencia de alguna enfermedad médica, así como con la interacción entre toma de medicación, enfermedad médica y la condición de trabajar en primera línea. Se sugiere incluir de forma regular a profesionales de salud mental en los equipos de medicina del trabajo en las instituciones de salud.