Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Medica Herediana
versión impresa ISSN 1018-130X
Rev Med Hered v.7 n.1 Lima ene. 1996
Histología normal del intestino delgado.
Normal histology of small bowel.
Ferrufino Juan C1, Taxa Luis2, Angeles Gladis2.
1
Profesor asociado de Patología de la Universidad Peruana Cayetano Heredia. Hospital Nacional Cayetano Heredia. Lima, Perú.2
Médico Residente de Patología del Hospital Nacional Cayetano Heredia. Lima, Perú.
ANATOMIA
El intestino delgado (ID), se extiende desde el píloro hasta la unión del ciego con el colon ascendente. Su longitud promedio es de 6 a 7 m y se encuentra subdividido en: duodeno, yeyuno e íleon.
El duodeno tiene la longitud de 20 a 25 cm y tiene la forma de una "U" o una "C" y se sitúa alrededor de la cabeza del páncreas. Se extiende desde el píloro a la flexura duodenal, donde se encuentra el ligamento de Treitz que fija a esta parte del intestino, a la pared posterior del abdomen. El duodeno a su vez se subdivide en 4 porciones. Es la segunda porción donde desembocan los conductos excretores del páncreas y el colédoco.
El ligamento de Treitz es la marca anatómica del inicio del yeyuno. Este, convencionalmente, mide 2/5 del intestino distal al duodeno, mientras que los restantes 3/5, se conocen como íleon debido a que no existe un límite macroscópico definido entre ambos; sin embargo, algunas características permiten a los cirujanos distinguir entre estos, a saber:
- El yeyuno se encuentra en el abdomen superior mientras que el íleon se halla en el abdomen inferior y la pelvis.
- El tejido graso que acompaña al íleon es mucho mayor, lo que le da un aspecto opaco y despulido. El tejido graso que acompaña al yeyuno es escaso en comparación al del íleon, lo que produce en el yeyuno un aspecto transparente y brillante.
- El diámetro de la luz y el grosor de las paredes del yeyuno proximal son casi el doble de las del íleon terminal.
- Los pliegues circulares, descritos más adelante, son redundantes y rodean casi por completo la circunferencia del yeyuno, al contrario de los pliegues del íleon que son pocos prominentes y abarcan en grado menor la circunferencia del íleon.
HISTOLOGIA
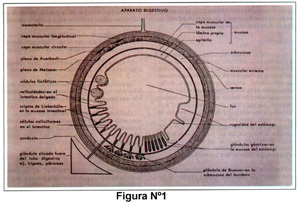
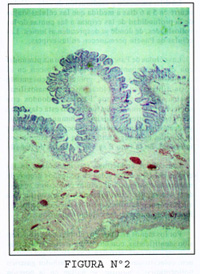
Cualquiera que sea el nivel del ID, las paredes se encuentran conformadas por: 1) Mucosa, 2) submucosa, 3) muscular y 4) serosa (Figura Nº1, figura Nº2).
Primero haremos una descripción general de estas estructuras, para luego apuntar sus características regionales.
1) MUCOSA.
Esta conformada por:
- Epitelio
- Lámina propia
- Muscularis mucosae o muscular de la mucosa.
En un corte longitudinal de la pared intestinal la mucosa y la submucosa se sitúan por encima de la muscular formando pliegues, llamados Plicae circularis o pliegues circulares o válvulas de Kerckring, como lo habían los pliegues de alfombra. La médula de estas estructuras es la submucosa. En la figura 2, se aprecia un pliegue circular.
Debido a su gran número, los pliegues circulares son los responsables de la diminución de la velocidad del tránsito intestinal y del aumento del área de superficie de la mucosa intestinal.
- Epitelio
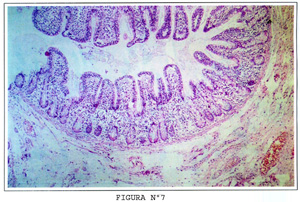
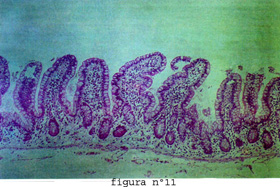
El epitelio de la mucosa remeda en escala pequeña a los pliegues circulares, pues se proyecta hacia la superficie intestinal para luego hundirse de nuevo conformando proyecciones a manera de dedos llamadas vellosidades, en este caso la médula de las vellosidades es la lámina propia. Las vellosidades son responsables del área de superficie de la mucosa intestinal. La superficie de las vellosidades está tapizada por una sola hilera de células epiteliales de diversos tipos. Entre vellosidades y vellosidad se encuentran glándulas tubulares simples de 320 a 450 micrones de longitud, las que penetran en la lámina propia hasta casi ponerse en contacto con la musculares mucosae, llamadas criptas o glándulas de Lieberkuhn. (Figura Nº1, figura Nº7 y figura Nº11).
El epitelio de la mucosa puede entonces dividirse en epitelio de las vellosidades y epitelio de las criptas.
Epitelio de las vellosidades
La célula principal es la llamada célula de absorción, ésta es una célula alta columnar, con un núcleo situado basalmente, redondo u oval y un citoplasma eosinofílico.
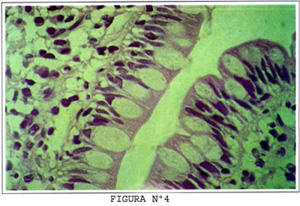
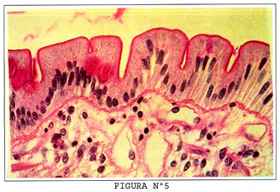
La superficie apical posee un borde en cepillo intensamente eosinofílico, que, las hace fácilmente identificable (Figura Nº4). Este sobresale nítidamente con el método histoquímico de Pass (Figura Nº5). El borde en cepillo se halla compuesto de microvellosidades y glicocalix.
A la microscopía electrónica de transmisión y de barrido el glicocalix se visualiza como proyecciones filamentosas que se proyectan de la superficie de las microvellosidades, actuando como una barrera contra los microorganismos y substancias extrañas, además, estas contienen importantes enzimas como peptidasas y disacaridasas que intervienen en los procesos digestivos finales.
El glicocalix es sintetizado por las células de absorción y es transportado a la superficie en reemplazo del persistente de manera dinámica.
Interpuestas entre las células de absorción se encuentran células, con escaso borde de cepillo a nivel con una característica gota de mucina ácida y neutral a nivel apical, que les da forma de una copa o cáliz, y de allí el nombre células calciformes (Figura Nº4). La secreción de la mucina mantiene un ambiente viscoso y húmedo a la superficie epitelial.
Las mucinas ácidas del ID son sialomucinas a diferencia de las mucinas de las células calciformes colónicas que son predominantemente sulfomucinas.
El número de células endocrinas se hallan entre las células epiteliales de las vellosidades, las cuáles son más abundantes en las criptas como veremos.
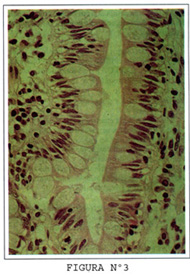
Linfocitos también se hallan entre las células inmediatamente por encima de la membrana basal. Aproximadamente un linfocito por cada 5 células epiteliales. La mayoría de los linfocitos son T supresoras citotóxicas (CD8) (Figura Nº3).
Epitelio de las criptas
Contienen las células "madres" de las cuatro principales células epiteliales de la mucosa: células de absorción, células calciformes, células de Paneth y células endocrinas. Es por eso que a nivel de las criptas se distinguen de una a doce mitosis.
La diferenciación y maduración de estas células ocurre en 5 a 6 días a medida que las células viajan de la profundidad de las criptas a las puntas de las vellosidades, de donde se desprenden al lumen. Las células de Paneth permanecen en las criptas.
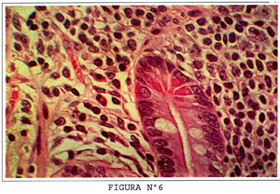
Las células de Paneth tienen una forma piramidal con el ápice apuntado al lumen. Poseen en el citoplasma supranuclear, gránulos intensamente eosinofílicos con la coloración de Hematoxilina-Eosina. Los núcleos son basales, redondos con nucleolo, prominente. Su función no está clara aún, pero como contienen lisozimas e inmunoglobulinas, y además, poseen capacidad fagocítica se cree que su función es la regulación de la flora microbiana intestinal. En la Figura Nº6 se ven 4 células de Paneth.
Las células endocrinas son numerosas en las criptas del ID y están solas en pequeños grupos de manera descontínua. Las células endocrinas se pueden distinguir con inmunohistoquímica. La microscopía electrónica permite identificar los diferentes gránulos de las células endocrinas.
Por lo menos 16 tipos de células endocrinas han sido identificadas, con una composición y distribución regional característica. Las células que contienen: colecistoquinina, secretina, inhibidor gástrico polipéptidico y molitín, se hallan en la porción proximal del ID mientras a que contiene enteroglucagón, sustancia P y neurotensina se hallan con mucho más frecuencia en el ileon. Las células que contienen serotonina y somástatina se encuentran a los largo del intestino.
También existen linfocitos citotóxicos (CD8).
b. Lámina propia
El epitelio de las vellosidades y de las criptas se encuentra separado de la lámina propia de la membrana basal, la cual es fácilmente visible al microscopio de luz con una coloración de PAS (Figura Nº5). A la microscopía electrónica de transmisión, la membrana basal es contínua y esta compuesta por una lámina basal del colágeno y matriz amorfa con una lámina reticular de fibras colágenas reticulares.
Paquetes entrelazados y otras fibras como fibroblastos, células plasmáticas, células musculares lisas, fibras colágenas y elásticas con matriz fundamental amorfa conforman la lámina propia.
Cinco células inmunocompetentes o inflamatorias, se encuentra acá y son: células plasmáticas, linfocitos, eosinofilos, histiocitos y células cebadas. No debe haber polimorfonucleares ni en el epitelio ni en la lámina propia.
Las células más abundantes son plasmáticas, las cuales contienen en su mayoría Ig A. De los linfocitos T los más frecuentes son los ayudadores/inductores (CD4).
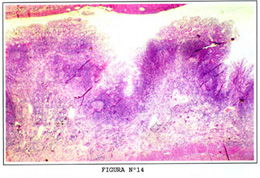
Agrupaciones de linfocitos usualmente por encima de la musculares mucosae, y agrupaciones más densas con formación de folículo linfoides, con o sin centros germinativos se vuelven más frecuentes a medida que nos alejamos del estómago, algunos acúmulos linfoides pueden llegar a la membrana submucosa (Figura Nº13 y figura Nº14).
Los histiocitos conocidos también como macrófagos se localizan cercanos a las puntas de las vellosidades. Como se sabe, estos actúan regulando la función de los linfocitos T, preparando el antígeno. Así se ven en la enfermedad de Whipple y en la infección por Mycobacterium avium.
Los eosinófilos son células fáciles distinguibles, y su número varía en numerosas entidades, desafortunadamente su función todavía es desconocida. Las células cebadas son relativamente numerosas en comparación con otros órganos y su número disminuye a medida que nos acercamos al colon.
c. Muscularis mucosae
Es una banda contínua de tejido muscular liso y de fibras elásticas. El tejido muscular está compuesto de una banda circular interna y una banda longitudinal externa. Pequeñas bandas de ésta se extienden por la lámina propia hacia las vellosidades. La ausencia de la Muscularis mucosae puede producir un artefacto en la evaluación de las vellosidades, ya que ésta es su principal sostén (Figura Nº1, figura Nº11 y figura Nº7).
Su armazón está compuesto por fibras colágenas y elásticas, las células que se hallan a este nivel son histiocitos, linfocitos, celas plasmáticas y células cebadas; además de tejido adiposo.
2. SUBMUCOSA
La submucosa es una vía por la que atraviesan capilares y vasos de mayor calibre sanguíneo y linfáticos, estos drenan y dan alimento a la mucosa y muscular externa.
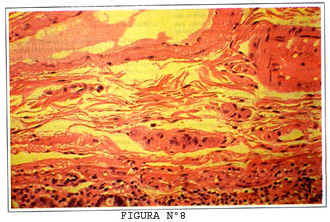
La inervación de los intestinos está dada por un componente extrínseco y otro intrínseco este último está dado por agrupaciones de neuronas que conforman en la submucosa, el plexo de Meissner (Figura Nº8), y el plexo mientérico o de Auerbach que está en la muscular externa como veremos mas adelante. Los plexos contienen algunas neuronas sensoriales que reciben información de terminaciones nerviosas cerca al epitelio de las vellosidades y en la muscular externa sobre la composición del contenido intestinal (quimiorreceptores) y el grado de expansión de la pared intestinal (mecanoreceptores). Las otras células nerviosas son efectoras e intervienen las capas musculares y las células que secretan hormonas. La inervación extrínseca está dada por fibras simpáticas y parasimpáticos.
3. MUSCULAR
Esta posee 2 bandas musculares distintas dispuestas perpendicularmente entre sí: la interna que se dispone de manera circular y la externa que se dispone longitudinalmente. Los vasos sanguíneos, linfáticos y nervios atraviezan la muscular externa.
La cantidad de tejido fibroso a este nivel es muy escaso y si es pronunciado, refleja patología como isquemia, esclerodermia e infección por micobacteria.
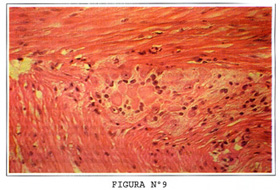
El plexo mientérico de Auerbach reside acá (Figura Nº9), justo entre las dos bandas de la muscular externa. Este es muy similar al plexo submucoso ya mencionado, con la diferencia que posee más ganglios, neuronas y se trata de un pleno mas compacto, lo que lo hace mas fácilmente visible y, por lo tanto mas evaluable, que el plexo submucoso para detectar las enfermedades, aunque de menor importancia, existen plexos musculares profundos, mucoso y subserosos.
4. SEROSA
Se trata de un mesotelio que cubre, una banda de tejido conectivo suelto que contiene vasos sanguíneos y nervios.
DUODENO
La unión gastro-duodenal, aunque evidente microscópicamente, histológicamente se encuentra pobremente delimitada. Así podemos encontrar en esta área las siguientes posibilidades: 1) mucosa idéntica a la del antro gástrico, 2) mucosa característica del ID y 3) mucosa transicional en la que la misma vellosidad se encuentra tapizada en un lado por el epitelio de vellosidad de ID y el otro lado de epitelio de tipo gástrico.
La mucosa astral penetra a manera de lengüetas por 1 a 2 mm. En el duodeno, luego, vienen 2 a 3 mm. de epitelio transicional. Más allá de los 5 mm. en el duodeno sólo debe haber epitelio de tipo ID. Epitelio de transición más allá de los 5 mm. se llama metaplasma gástrica.
Si bien el duodeno puede mostrar vellosidades largas delgadas con una relación, vellosidad cripta de 5:1 ó 3:1 como se aprecia en la figura Nº11, donde la relación vellosidad/cripta es de aproximadamente 5 a 1, las vellosidades, a nivel del bulbo son más cortas y anchas con ramificaciones. Al microscopio electrónico de barrido éstas suelen tener formas de hojas o de dedos.
En el duodeno el número de células mononucleares que se encuentran en la lámina propia es mayor que en la lámina propia de cualquier otro segmento del ID., debido probablemente, al contenido ácido del estómago en esta parte del duodeno.
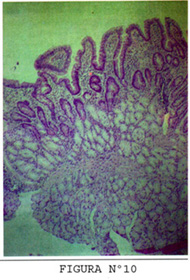
Un hallazgo muy característico del duodeno es la presencia de las glándulas de Bruner, (característicamente 1/3 en la mucosa y 2/3 en la submucosa) (Figura 10).
Comienzan distalmente a la unión gastroduodenal: más allá de la ampula de Vater, empiezan a encontrarse en pequeñas agrupaciones aisladas aunque en casos aislados se pueden extender más allá de la flexura duodeno-yeyunal.
Son glándulas túbulo-alveolares y se hallan tapizadas por un epitelio cúbico a cilíndrico con un citoplasma que se tiñe uniformemente de color pálido y núcleo ovoide situado basalmente. Su citoplasma contiene mucinas neutrales, PAS positivas.
Ocasionalmente algunas células se encuentran cargadas de mucina apicalmente y vacuolización perinuclear. Se cree que este hallazgo representa la fase secretora de la glándula. Las glándulas desembocan por medio de conductos, tapizados por las mismas células que tapizan las glándulas, en las criptas a diferentes niveles. Las glándulas y sus conductos no contienen células calciformes.
Escasas células endocrinas se encuentran en las glándulas; que se detectan con HE por poseer gránulos subnucleares eosinófilos. Con inmunohistoquímica se ha detectado en estas células somástatina, gastrina y péptido YY. Los conductos de las glándulas no contienen células endocrinas.
La función de las glándulas no es bien conocida pero se cree que su secreción protege la mucosa duodenal del contenido ácido gástrico. La hiperplasia de las glándulas de Brunner ocurre en 3 formas: a) difusa dando un aspecto de empedrado a la mucosa, b) por grupos aislados y c) en la forma de un nódulo solitario llamado a veces adenoma. Todos se caracterizan por un incremento en el número de éstas glándulas acompañadas de tejido muscular.
La distinción entre adenomas e hiperplasia es arbitraria. Hasta ahora no se ha demostrado un carcinoma bona fide de glándulas de Brunner.
Una entidad conocida como pseudomelanosis duodeni, se caracteriza por una pigmentación marrón-negra en el citoplasma de los macrófagos de la lámina propia, este pigmento contiene azufre y hierro. Son depósitos aparentemente adquiridos. Su depósito tiene una etiología y significado desconocido.
YEYUNO
Macroscópicamente el yeyuno se diferencia de sus vecinos por poseer abundantes y grandes pliegues circulares.
Histológicamente las vellosidades muestran una relación vellosidad – cripta 4 – 5 a 1. Son delgadas y digitiformes. A diferencia de las vellosidades menos altas del íleon, y a las vellosidades en forma de hoja, algo romas y ramificadas del duodeno proximal.
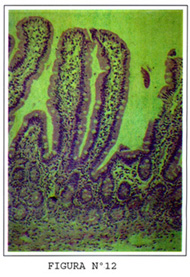
La figura Nº12 corresponde a una biopsia de yeyuno y duodeno los pliegues circulares no son tan prominentes. El número de células calciformes es mayor, las vellosidades son mas cortas y tienen una configuración digitiforme pronunciada.
ILEON
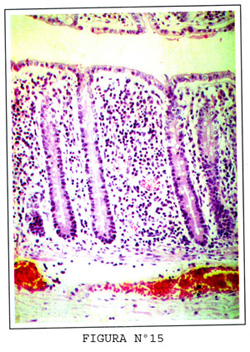
El íleon ingresa en la unión ciego-colon ascendente por espacio de 2 a 3 cm. Desaparecen las vellosidades del íleon gradualmente hasta la mucosa plana del colon, (Figura Nº15).
La región íleo-cecal contiene normalmente abundante tejido adiposo a nivel de la submucosa, a veces se puede encontrar a este nivel una masa de tejido adiposo, esta entidad benigna se llama lipohiperplasia de la región ileocecal.
A diferencia del yeyuno y duodeno los pliegues circulares no son tan prominentes. El número de células calciformes es mayor, las vellosidades son mas cortas y tienen una configuración digitiforme pronunciada.
Colecciones de linfocitos se vuelven mas frecuentes y prominentes llegando a conformar las placas de Séller que son agrupaciones de folículos linfoides que pueden ser desde unos cuantos a cientos, las placas de Séller se hallan en el borde antimesentérico del ID. Están presentes desde la vida fetal y su número aumenta hasta llegar aun máximo en la adolescencia para luego disminuir gradualmente con la edad (Figura Nº13 y figura Nº14).
Ocurren casos de hiperplasia en estas placas, especialmente, en la infancia. Las que han sido achacadas como de un tercio de estos casos en niños.
Las placas de Peyer ocupan predominantemente la mucosa y en menor grado la submucosa. Se pueden distinguir 4 áreas en las placas a saber: 1) folículo; 2) espacio interfolicular; 3) la cúpula que es el área entre el folículo linfoide y el epitelio y finalmente; 4) epitelio asociado a los folículos. La mayoría de los folículos contienen centros germinativos que poseen linfocitos T que presentan en su superficie IgA y linfocitos T (CD4) y macrófagos.
El manto contiene linfocitos B que expresan IgD e IgM. La cúpula contiene linfocitos B que expresan todo tipo de inmunoglobulinas excepto IgD. También se hallan en la cúpula macrófagos y célas plasmáticas. El epitelio asociado a los folículos linfoides es distinto, tiene característicamente menos células calciformes y contiene las llamadas células membranosas o células M, entre las células absortivas usuales. Estas células transportan antígenos luminares a espacios adyacentes, extracelulares permitiendo el acceso de estos a células inmunocompetentes. Es obvia la importancia de estas células en el juego inmune a este nivel.
Tienen morfológicamente un borde en cepillo disminuído, poco citoplasma y un núcleo ovoide basal. El citoplasma de estas células se encuentra frecuentemente deformado por linfocitos adyacentes. La identificación definitiva de estas células se realiza a la microscopía electrónica.
A nivel del epitelio asociado a las placas de Peyer el número de linfocitos T (CD4) es seis veces mayor del que se encuentra en el epitelio no asociado a las placas de peyer.
Finalmente la región interfolicular es una zona de linfocitos T predominantemente (CD4), como en los ganglios linfáticos. Las células plasmáticas son escasas.
Un pigmento marrón obscuro se puede encontrar en la profundidad de las placas de Peyer en adultos. Se cree que su origen es dietético y producto del medio ambiente. Se encuentra principalmente en macrófagos. El pigmento contiene titanio, aluminio y silicatos. No tiene ninguna connotación clínica ni patológica.
REFERENCIAS BIBLIOGRAFICAS
1.Morson BC, Dawson IM. Gastrointestinal pathology. Oxford: Blackwell scientific publications. 1979.p. 211-233. [ Links ]
2. Junqueira LC, Carneiro J, Long JA, editores. The small intestine En: Junqueira LC, Carneiro J, Long JA, eds. Basic Histology, 5th. ed. Los Altos, CA: Lange Medical Publications, 1986. p. 341-352. [ Links ]
3. Bloom W, Fawcett DW. A textbook of Histology. Philadelphia: W.B. Saunders Company. 1975.p. 658-673. [ Links ]
4. Segal GH, Petras RE. Small intestine. En: Sternberg S. Histology for pathologists. New York: Raven Press. 1992.p. 547-571. [ Links ]
Correspondencia
Dr. Juan C. Ferrufino
Departamento de Patología
Hospital Nacional Cayetano Heredia
Av. Honorio Delgado s/n
San Martín de Porres
Lima – Perú