Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Medica Herediana
versión impresa ISSN 1018-130X
Rev Med Hered v.7 n.4 Lima oct. 1996
Avances recientes en HIV/SIDA: Patogénesis, historia natural y carga viral.
Recent developments in HIV/SIDA: Pathogenesis, natural history and viral load.
Campo Rafael E, MD.* Scerpella Ernesto G. MD.*
*Departamento de Medicina y Programa de SIDA para Adultos, Escuela de Medicina de la Universidad de Miami, Miami, Florida.
SUMMARY
Results of recent investigations have given us a new understanding of the pathogenesis of HIV infection. This findings provide us with a kinetic model of pathogenesis in which continuous, high-grade viral replication. This findings provide us with a kinetic model of pathogenesis in which continuous, high-grade viral replication is the principal force driving the destruction of CD4 lymphocytes. This knowledge will lead us to design better treatment strategies directed to curtail viral replication and prevent the emergence of viral resistance, and the use of combination antiretroviral therapy is a first example of these new strategies. The concept of viral load is introduced, and we discuss the usefulness of viral load in the clinical prognosis of this disease, and its use as an aid in the decision-making process when starling or mordifyng antiretroviral therapy in our patients. (Rev Med Hered 1996; 7: 182-188).
KEY WORDS: HIV, AIDS, pathogenesis, viral load.
INTRODUCCION
Avances obtenidos en los últimos 2 años han permitido refinar nuestro entendimiento acerca de la historia natural y de la dinámica reproductiva del virus de la inmunodeficiencia humana (HIV) en pacientes con el síndrome de inmunodeficiencia (SIDA). Durante la década previa, se pensó que la infección causada por HIV se caracterizaba por un breve periodo de intensa reproducción viral que eventualmente era controlada por respuestas inmunes humorales y celulares específicamente dirigidas contra el virus. Esta fase inicial era luego seguida por otra fase de latencia clínica de varios años de duranción durante la cual HIV lentamente causaba un gradual deterioro del sistema inmuno sin que hubiera manifestaciones clínicas de importancia. El sistema inmune era eventualmente destruído y llegaba a perder la capacidad de controlar la multiplicación viral o la aparición de infecciones oportunistas o de ls neoplasias asociadas al SIDA. Resultados de investigaciones recientes han mostrado que diariamente, y a través de todos los años que persiste la infección, hay una destrucción de partículas virales y de linfocitos CD4 cuya magnitud era previamente insospechada (1-3). Asimismo, existe un número creciente de estudios que indican que el principal factor determinante de la sobrevida de pacientes infectados con HIV es la cantidad de virus presente en la sangre y en el sistema linfático, cantidad denominada "carga viral" (4-9). Algunos de estos estudios aún sugieren que es posible pronosticar, apenas unas cuantas semanas después de contraído la infección, el tiempo que transcurrirá antes de que un paciente desarrolle SIDA basándose en esta carga viral (10). En un futuro cercano, esto será de gran utilidad clínica pues permitirá identificar rápidamente a los individuos con mayor riesgo de progresar al SIDA y por lo tanto con mayor necesidad de recibir tratamiento temprano y agresivo.
Este nuevo entendimiento de la patogénesis de HIV, sumado a los resultados de tratamiento recientemente obtenidos con combinaciones de antiretrovirales que incluyen inhibidores de proteasa, abren una ventana de esperanza para los pacientes infectados con HIV. Por primera vez, existe la posibilidad de frenar farmacológicamente y casi por completo la reproducción viral, y de que esto se pueda traducir enuna mayor preservación del sistema inmune si es que se interviene de manera temprana. Es posible que los pacientes así tratados puedan permanecer saludables y con un sistema inmune intacto y libres de infecciones oportunistas por años y quien sabe, aún por décadas.
En la presente revisión presentaremos nuevos conceptos referentes a la patogénesis e historia natural de la infección por el HIV, de la dinámica de la reproducción viral y los métodos desarrollados para medir la carga viral en sangre, y de la creciente evidencia que el pronóstico de esta infección está principalmente determinado por esta carga viral.
HISTORIA NATURAL DE LA INFECCION POR HIV.
Luego de su entrada al cuerpo a través de mucosas o de la sangre, HIV es atrapado en los ganglios linfáticos regionales. La presencia de HIV, al igual que la presencia de cualquier otro estímulo antigénico, causa una activación de los linfocitos CD4 y de los macrófagos ganglionares que comienzan entonces a secretar citokinas como el factor de necrosis tumoral (TNF) y la interleukina-6. Estas citokinas causan una mayor activación de números crecientes de linfocitos, con una mayor expresión de moleculas CD4 en su superficie. HIV tiene la capacidad de adherirse a estas moléculas a través de la glicoproteina capsular gp 120, y es así que penetra al interior de los linfocitos CD4. Podemos ver que en una forma paradójica la respuesta inmune normal a HIV causa el que un número cada vez mayor de linfocitos CD4 sean infectados.
HIV se disemina a otros órganos del sistema linfático a través de la migración de los linfocitos infectados, y comienza en este punto una reproducción masiva del virus tanto en el tejido linfático como en la sangre. Aproximadamente 2 semanas después de la infección inicial, comienzan a aparecer respuestas inmunes celulares y humorales dirigidas específicamente contra HIV. Linfocitos CD8 citotóxicos destruyen a los linfocitos CD4 infetados que expresan que expresan antígenos virales en su superficie, y anticuerpos dirigidos a diferentes antígenos virales se unen a las partículas virales que son luego atrapadas y destruídas por las células del sistema dendrítico folicular en los ganglios linfáticos. De esta manera disminuye el número de células productoras de HIV y el número de partículas virales circulantes en sangre, y la infección es parcialmente controlada (11). Sin embargo, existe una gran diferencia entre la interacción del sistema inmune y el virus en sangre comparada con la misma interacción en los ganglios linfáticos durante este estadío de la enfermedad. La carga viral en los ganglios linfáticos es de 5 a 10 veces más alta que la carga en sangre, y la cantidad de virus que se produce en los ganglios es de 10 a 100 veces más alta que la producida en sangre (12). Estos eventos corresponden a la fase de latencia clínica de la enfermedad.
Al cabo de varios años, esta constante inflamación en los ganglios termina destruyendo su arquitectura normal, la cual es indispensable para filtrar al virus y mantenerlo atrapado adentro de los mismos. De una manera similar, se van perdiendo las respuestas inmunes celulares y humorales que mantienen la reproducción viral bajo control. El resultado final es un aumento explosivo en la reproducción viral, los linfocitos CD4 disminuyen de manera marcada y comienzan a aparecer las infecciones y neoplasias oportunistas que definen al SIDA. Estos fenómenos finales ocurren, en promedio, 7 a 10 años después de contraída la infección (11).
No todos los pacientes infectados con HIV evolucionan inexorablemente a SIDA. Se ha reportado que un 5-8% de pacientes, a pesar de haber estado infectados con HIV por un mínimo de 7 años y de nunca haber recibido terapia antiretroviral, nunca desarrollan infecciones oportunistas y mantienen un número normal de linfocitos CD4 (4,13). Es tovadía incierto el porqué estos individuos responder de esta manera a la infección con el HIV. En la minoría de pacientes este fenómeno probablemente se deba a una infección con cepas atenuadas y poco patogénicas del HIV, generalmente por la falta de uno de los genes que parecen ser indispensables para que el virus mantenga su virulencia (14,15). En la gran mayoría, este control eficiente de la reproducción viral probablemente se deba a una habilidad intrínseca a resistir la infección por el HIV (4,13), aunque aún no se han logrado descubrir los mecanismos exactos que permiten que esto suceda. La cantidad de virus presente en estos pacientes es por lo general significativamente más baja que en los pacientes en los cuales la infección progresa. Específicamente, la cantidad de virus es sus células mononucleares tanto en sangre como en los ganglios linfáticos es de 5 a 7 veces menor que en individuos con la evolución normal del HIV, y la carga viral en el plasma es hasta 23 veces menor que en la mayoría de pacientes (4,13).
DINAMICA DE LA REPRODUCCION VIRAL
La manera en la que HIV se reproduce a un ritmo extremadamente alto e ininterrumpido a través de muchos años no tiene precedente. La vida media de cada partícula viral en plasma es de 6 horas, y del momento en que un linfocito CD4 se infecta con HIV al momento en que se comienza a producir progenie viral transcurren 22 horas, con una vida media de los linfocitos infectados de 36 horas (1,2). El virus se produce aproximadamente 140 veces al año, y diariamente se producen y destruyen hasta 1010 partículas virales (3), lo que representa un 30% del total de virus en la sangre. Un toral de 3.75 x 1013 partículas virales son producidas y destruídas a través de 10 años de infección (2). Esta dinámica reproductiva es lo que separa a HIV de otras infecciones. No se conoce ningún otro virus que pueda reproducirse a tan alta velocidad y de manera ininterrumpida a través de tantos años de infección.
Desde el punto de vista del sistema inmune, se estima que durante la totalidad de la duración de esta enfermedad, diariamente se destruye y se producen 109 linfocitos CD4 (2). Debido a que el timo se encuentra atrófico en los adultos, estos nuevos linfocitos CD4 se generan a través de una proliferación de los linfocitos periféricos ya existentes, y la capacidad funcional de estas células nuevas, después de tantos ciclos reproductivos, es probablemente limitada.
En conclusión, la infección con HIV es un proceso extremadamente dinámico en la mayoría de individuos, y bajo la apariencia de inactividad y de latencia clínica durante las etapas tempranas e intermedias de la enfermedad se lleva a cabo en los ganglios linfáticos una reproducción y destrucción extremadamente rápida del virus y de los linfocitos CD4. Después de varios años de infección del sistema inmune y en las manifestaciones clínicas asociadas al SIDA.
METODOS PARA MEDIR LA CARGA VIRAL
En la clínica, el recuento de linfocitos CD4 ha sido y continúa siendo el método más utilizado para evaluar el estadío de la infección. Sin embargo, este método de laboratorio tiene algunas deficiencias importantes. La primera de ellas es que el número total de linfocitos CD4 fluctúan marcadamente de día a día, especialmente cuando el conteo es todavía relativamente alto(> 200 células/mL). La segunda y aún más importante deficiencia es que el número de células CD4 no es útil para pronosticar la evolución clínica del paciente En los estadíos finales del SIDA, un número bajo de linfocitos CD4 ciertamente indica un pronóstico pobre, pero en las etapas iniciales de la infección no se puede hacer absolutamente ninguna proyección basándose en el número de estas células. Resulta claro que era necesario desarrollar algún nuevo examen de laboratorio para ser usado en la evaluación de esta infección que permitiera: 1) predecir la evolución de la enfermedad (deterioro rápido versus deterioro lento) desde el momento del diagnóstico inicial de la infección; 2) indicar al médico tratante el momento óptimo para comenzar tratamiento antiretroviral; 3) medir la repuesta al tratamiento instituído; 4) detectar la aparición de cepas virales resistentes al tratamiento.
La medición de la carga viral a través de diferentes métodos de laboratorio llena varias de estas características. Existen dos técnicas para medir la cantidad de HIV en sangre. La primera consiste en cultivar cuantitativamente el virus en líneas de cultivo celulares, lo cual puede ser llevado a cabo únicamente en laboratorios especializados ya que es técnicamente dificultoso (16). La segunda técnica consiste en determinar la cantidad de moléculas de ácido nucleico viral presentes en plasma: se puede medir tanto la cantidad de ácido ribonucleico viral presentes en plasma: se puede medir tanto la cantidad de ácido ribonucleico viral (HIV-RNA) así como la cantidad de ácido deoxiribonucleico proviral (DNA viral integrado al genoma humano). Se puede de esta manera determinar ya se la cantidad de virus libre presente en plasma así como la cantidad de virus integrado.
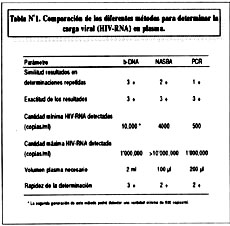
Existen en la actualidad 2 métodos comercialmente disponibles para determinar la carga viral en plasma, que son la reacción en cadena de la polimerasa (PCR, polymerase chain reaction) y la detección de DNA ramificado (b-DNA), branched DNA assay). Un tercer método ha sido desarrollo pero su uso hasta ahora se restringe a laboratorios de investigación, es la amplificación basada en la secuencia de ácidos nucléicos (NASBA, nucleic acid sequence-based amplification).
En el método de PCR, a partir de HIV-RNA presente en plasma y mediante el uso de una transcriptasa reversa se genera un templado de DNA que es lugo amplificado aproximadamente un millón de veces a través de una reacción en cadena mediada por una polimerasa de DNA. En paralelo a este proceso, se lleva a cabo la transcripción a DNA de un control es también amplificado. Después de llevadas a cabo las dos amplificaciones, se miden las cantidades finales de los DNA amplificados a través de cambios colorimétricos en las muestras clínicas y en la muestra control. Como la cantidad inicial y final del control interno son conocidas, se puede fácilmente calcular la cantidad inicial de HIV-RNA conociendo la cantidad final del mismo (17).
En el método de b-DNA, se extrae HIV-RNA del plasma y se le pone en un plato revestido de secuencias de ácido nucléico complementarias al mismo. De estar éste presente, es capturado por las secuencias complementarias. Se añade entonces DNA especial ramificado, complementario a HIV-RNA. Este DNA tiene, como su nombre lo indica pequeñas ramificaciones a las que a su vez se adhiere fosfatasa alcalina. Al agregarse un substrato quemiluminicente al plato, la reacción entre el substrato y la fosfatasa alcalina genera una cantidad de luz directamente proporcional a la cantidad de HIV-RNA presente. Se compara esta cantidad con la cantidad generada de una reacción corrida en paralelo con cantidades conocidas de RNA control y se puede llegar de esta menera a determinar la cantidad inicial de HIV-RNA presente en la muestra de plasma del paciente (18).
Es importante reconocer que la cantidad de HIV-RNA en plasma es un mismo paciente puede variar si es determinada a través de diferentes métodos. Por lo tanto, es importante que en el mismo paciente se use mismo método cuando se realicen seguimientos para que cualquier variación en la cantidad de RNA viral encontrada refleje verdaderamente un cambio en está, y no una falsa variación como resultado de haber usado un método diferente. En Estados Unidos, la Administración de Drogas y Alimentos recientemente aprobó el método de PCR para ser usado en el seguimiento clínico de los pacientes infectados con el HIV. Una comparación de estos 3 métodos con las ventajas y desventajas de cada uno de ellos se encuentra en la tabla nº1.
UTILIDAD DE LA CARGA VIDAL EN EL PRONOSTICO DE LA EVOLUCIÓN CLÍNICA DE HIV/SIDA
Estudios recientes han mostrado una relación estrecha entre la carga varial en sangre y ganglios linfáticos y la eventual evolución clínica de la enfermedad. En aquellos pacientes cuya enfermedad no progresa a pesar de varios años de infección, la carga viral (basada en DNA proviral integrado) es por lo menos 5 veces más baja que en pacientes en los que la enfermedad progresa de la manera usual (4).
De una manera similar, la cantidad de HIV-RNA en el plasma de estos pacientes es hasta 20 veces más baja que en el grupo de pacientes con la evolución típica de la enfermedad (4).
- Estudios de carga viral basados en la detercción de DNA proviral (RNA viral transcrito e integrado):
- Estudios de carga viral basados en la detección de RNA viral libre en plasma:
eEl primero de estos estudios mostró que en 11 pacientes con un recuento estable de linfocitos CD4 y sin infecciones oportunistas seguidos un mínimo de 5 años, la cantidad de HIV-RNA mensajero (RNAm) inicialmente hallada en las células mononucleares de la sangre era menor de 1000 copias por cada m g de RNA de las células mononucleares, y por lo general se mantuvo a este nivel durante todo el período de seguimiento. En 7 pacientes con disminución de CD4s y progresión clínica de la enfermedad, la cantidad de RNAm viral inicial fue de 1000-4000 copias por cada m g de RNA de las células mononucleares, y en todos los pacientes aumentó a través de los años siguientes (5).
En otro estudio de 31 pacientes asintomáticos con enfermedad temprana seguidos a través de 3 años, los pacientes con una progresión lenta de la enfermedad (disminución de menos de un 35% del número inicial de linfocitos CD4) uniformemente tuvo una cantidad inicial de RNAm viral de 10 a 100 veces más baja que los niveles vistos en pacientes con una progresión rápida de la enfermedad (disminución de por lo menos 50% del número inicial de CD4s, o desarrollo de por lo menos una infección oportunista)(6).
Finalmente, en el estudio más grande de este tipo en 150 pacientes con infección temprana por HIV (sin diagnóstico de SIDA) seguidos a través de 8 años, la cantidad de RNAm viral inicial tuvo una correlación estrecha con el eventual curso clínico de la enfermedad. Pacientes con niveles de indetectables de RNAm, no llegaron a desarrollar SIDA durante la duración del estudio. Apenas un 6% de los pacientes con 100-4,500 copias de RNAm viral por cada m g de RNA de las células mononucleares desarrollaron SIDA durante el mismo período de tiempo, comparado con 34% de los pacientes con 4,501-12,000 copias y 69% de los pacientes con más de 12,000 copias (7).
Estudios de la carga viral en plasma han mostrado que la determinación de ésta al momento del diagnóstico de la infección con HIV o poco tiempo después también tiene valor en pronosticar el eventual curso clínico de la enfermedad. Un reciente estudio holandés en 23 pacientes con una determinación de la carga viral un año despues de la seroconversión o poco tiempo después de ser identificados como portadores del HIV mostró que individuos con infección por HIV no progresiva (por un mínimo de 7 años) tiene en promedio una carga viral de menos de 104 copias de RNA/mL. Esta carga viral es menor que la carga viral de 104.71 copias/mL de los individuos con enfermedad lentamente progresiva (SIDA desarrollado en un período mayor de 4 años), o la carga viral de 105.48 copias/mL de los individuos con enfermedad rápidamente progresiva (SIDA desarrollado en un período menor de 4 años). Aunque las cargas de 5 años de seguimiento, los valores continuaron siendo significativamente más altos en los grupos con progresión de la enfermedad (8).
Otro estudio reciente de la Universidad de Pittsburgh de 62 pacientes con una fecha conocida de seroconversión y seguidos por un mínimo de 4 años mostró que la sola detección de RNA viral (aún sin tomar en cuenta la cantidad exacta de RNA) es sin tomar en cuenta la cantidad exacta de RNA) es un factor pronóstico importante del eventual curso clínico de la enfermedad. En este estudio, los pacientes se estratificaron en 3 grupos: los que desarrollaron SIDA (18 pacientes), los que tuvieron una disminución de los linfocitos CD4 (21 pacientes), y los que no tuvieron disminución de los linfocitos CD4 (23 pacientes). La detección de RNA viral mostró que la sola presencia de HIV-RNA en todas o la mayoría de las muestras de sangre después de la seroconversión y a través de los siguientes 4 años está íntimamente ligada al riesgo de desarrollar SIDA (16 de los 18 pacientes) o cuando menos tener una disminución de los linfocitos CD4 (13 de los 21 pacientes), y no está asociada a conteos de linfocitos CD4 estables (4 a 23 pacientes). En cambio, los pacientes en los que nunca o apenas ocasionalmente se logra detectar RNA por lo general mantienen conteos de linfocitos CD4 estables (19 de 23 pacientes) y tienen un riesgo bajo de desarrollar SIDA y fallecer a consecuencia del mismo (10) (tabla Nº2).
USO CLINICO DE LA DETERMINACION DE LA CARGA VIRAL
A pesar de la utilidad que la medición de la carga viral tendrá en un futuro cercano en permitir predecir la evolución de la infección por HIV, es necesario reconocer algunas de las limitaciones de este examen. Una marcada disminución o aún la desaparición de la carga viral en plasma no equivalente a un retorno a un número normal de linfocitos CD4. Estudios clínicos de terapias que combinan a los agentes antiretrovirales más poderosos disponibles han mostrado que aún cuando se logra suprimir la carga viral a tal punto que el virus ya no se puede detectar en sangre, los linfocitos CD4 aumentan únicamente de 100 a 150 células/m L en promedio (observación personal de los autores). Es posible que este aumetno de linfocitos CD4 no esté acompañado por una mejoría correspondiente en la capacidad funcional de estas células. Ya hay evidencia que muestra que en pacientes con recuentos iniciales de linfocitos CD4 por debajo de 100 células/m L, un aumento de este recuento de por lo menos 100 celulas/m L disminuye la prevalencia de infecciones oportunistas como la neumonía por Pneumocystis carinii y causa la desaparición de lesiones neoplásicas como las de sarcoma de Kaposi; sin embargo, infecciones causadas por agentes virales como el citomegalovirus continuan apareciendo con una frecuencia mucho más alta de la que se esperaría con estos nuevos niveles de linfocitos CD4 (observación personal de los autores).
Recientemente, la selección estadounidense de la Sociedad Internacional SIDA (International AIDS Society) publicó una serie de recomendaciones en cuanto al uso de estas nuevas pruebas (19). Aunque es probable que algunas de estas recomendaciones vayan cambiando a través de los próximos meses o años a medida que se adquiera más experiencia en este campo, las actuales recomendaciones sin lugar a duda serán de gran utilidad para orientar a los médicos que tratan a pacientes infectados con HIV.
Las recomendaciones más importantes son las siguientes:
- Obtener dos determinaciones iniciales de carga viral con una tendencia de 2 a 4 semanas, el promedio de los dos resultados es la línea de base inicial.
- En pacientes con enfermedad estable, la carga viral se puede medir a cada 4 meses, junto con un recuento de linfocitos CD4. La carga viral deber ser también medida 3 a 4 semanas después del inicio o modificación de cualquier terapia antiretroviral.
- Pacientes con una carga viral de menos de 5,000 copias/mL tiene un buen pronóstico y probablemente no necesitan terapia inicialmente.
- En pacientes con cargas virales entre 5,000 – 30,000 copias/mL tienen un buen pronóstico y probablemente no necesitan terapia inicialmente, la decisión para comenzar o no terapia antiretroviral debe ser basada en el estadío clínico del paciente y en el número de linfocitos CD4 presente en sangre.
- Una carga viral de más de 30,000 copias/mL representa un alto riesgo de rápido deterioro del sistema inmune y debe ser indicación para iniciar terapia antiretroviral, sin importar el estadío clínico de la enfermedad o el número de linfocitos CD4.
- Una respuesta adecuada a cualquier tratamiento antiretroviral es una reducción de por lo menos medio logaritmo de la carga viral.
- La respuesta adecuada a cualquier tratamiento antiretroviral es una reducción de por lo menos medio logaritmo de la carga viral.
- La respuesta óptima al tratamiento antiretroviral y debe ser considerado una indicación para cambiar este tratamiento.
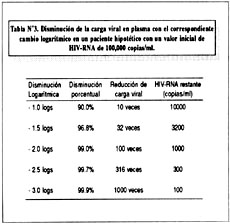
En la tabla Nº3 se ilustra la conversión de cantidades especificas de RNA viral en plasma a valores logarítmicos.
CONCLUSIONES
Después de intensa investigación a través de las últimas dos décadas, ahora entendemos más claramente lo complejo que es el mecanismo de la infección causada por HIV, desde un punto de vista microbiológico e inmunológico. Al mismo tiempo, es apenas en los últimos dos años que se ha afianzado el concepto que esta enfermedad parece ser tratable únicamente a través del uso de combinaciones simultáneas de varios agentes antivirales. Es también en el último año que ha aparecido informacion que muestra que finalmente se ha indentificado por drogas antivirales tan poderosas que resultan capaces, en algunos casos, de frenar por completo la reproducción del virus. Finalmente, hay un número creciente de estudios que muestran que el tiempo que tomará a cada paciente infectado con HIV para llegar a desarrollar el SIDA o la muerte a consecuencia del mismo, está íntimamente ligado a la cantidad de virus en sangre, y recientemente se ha probado en Estados Unidos para uso clínico el primero de los métodos para llevar a cabo esta medición. A través de los próximos años, el manejo clínico de los pacientes infectados con el HIV será dictado cada vez más por determinaciones de esta carga viral, con miras a determinar, desde el momento del diangnóstico inicial de la infección, el pronóstico del paciente a través de los próximos años, la respuesta a cualquier tratamiento antiretroviral instituído, y la aparición de resistencia por parte del virus a tratamiento que el paciente esté recibiendo.
REFERENCIAS BIBLIOGRAFICAS
1.Wei X, Ghosh SK, Taylor ME, et al. Viral dynamics in human immunodeficiency virus type 1 infection. Nature 1995; 373: 117-22. [ Links ]
2.Ho DD, Neumann AU, Perelson AS, Chen W, Leonard JM, Markowitz M. Rapid turnover of plasma virions and CD4 lymphocytes in HIV-1 infection. Nature 1995; 373:123-6. [ Links ]
3.Perelson AS, Neumann AU, Markowitz M, Leonard JM, Ho DD. HIV-1 dynamics in vivo: Virion clearance rate, infected cell life-span, and viral generation time. Science 1996; 271: 1582-6. [ Links ]
4.Pantaleo G, Menzo S, Vaccarezza M, et al. Studies in subjectos with long-term nonprogressive human immunodeficiency virus infection. N Engl J Med 1995; 332: 209-16. [ Links ]
5.Saksella K, Stevens C, Rubistein P, Baltimore D. Human immunodeficiency virus type I mRNA expression in peripheral blood cells predicts disease progression independently of the numbers of CD4+ lymphocytes. Proc Natl Acad Sci USA 1994; 91: 1104-8. [ Links ]
6.Michel NL, Mo T, Merzouki A, et al Human immunodeficiency virus type 1 cellular RNA load and spicing patterns predict disease progression in a longitudinally studied cohort. J Virol 1995; 69: 1868-77. [ Links ]
7.Saksela K, Stevens CE, Rubinstein P, Taylor PE, Baltimore D. HIV-1 messenger RNA in peripheral blood mononuclear cells as an early marker of risk for progression to AIDS. Ann Intern Med 1995; 123: 641-8. [ Links ]
8.Hogervorst E, Jurriaans S, de Wolf F, et al. Predictors for non-aid slow progression in human immunodeficiency virus (HIV) type 1 infection: Low viral RNA copy numbers in serum and maintenance of high HIV-1 p24-specific but not V3-specific antibody levels. J Infect Dis 1995; 171: 811-21. [ Links ]
9.Mellors JW, Kingsley LA, Rinaldo CR Jr., Todd JA, Hoo BS, Kokka RP, Gupta P. Quantitation of HIV-1 RNA in plasma predicts outcome after seroconversion. Ann Intern Med 1995; 122: 573-9. [ Links ]
10.Mellors JW, Rinaldo CR, Jr., Gupta P, White RM, Todd JA, Kingsley LA. Prognosis in HIV-1 infection predicted by the quantity of virus in plasma. Science 1996; 272: 1167-70. [ Links ]
11.Pantaleo G, Cohen OJ, Schwartzentruber DJ, Graziosi C, Vaccarezza M, Fauci AS. Pathogenic insigts from studies of lymphoid tissue from HIV-infected individuals. J Acquir Immune Def Syndr 1995; 10: (Suppl 1): S6-S14. [ Links ]
12.Pantaleo G, Graziosi C, Demarest, et al. HIV infection in active and progressive in lymphoid tissue during the clinically latent stage of disease. Nature 1993; 362: 355-8. [ Links ]
13.Cao Y, Qin L, Zhang L, Safrit J, Ho DD. Virologic and immunologic characterization of long-term survivors of human immunodeficiency virus type 1 infection. N Engl J Med 1995; 332: 201-8. [ Links ]
14.Kirchoff F, Greenough TC, Brettler DB, Sullivan JL, Desrosiers RC. Absence of intact nef sequences in a long-term survivor with nonprogressive HIV-1 infection. N Engl J Med 1995; 332: 228-32. [ Links ]
15.Deacon NJ, Tsykin A, Solomon A, et al. Genomic structure of an attenuated quiasi species of HIV-1 from o blood transfusion donor and recipients. Science 1995; 270: 988-91. [ Links ]
16.Fiscus SA, De Gruttolar, Gupta V, et al. Human immunodeficiency virus type 1 quantitative cell microculture as a measure of antiviral efficacy in a multicenter clinical trial. J Infect Dis 1996; 171: 305-11. [ Links ]
17.Mulder J, Mckinney N, Christopherson J, et al. Rapid and simple PCR assay for quiantitation of human immunodeficiency type 1RNA in plasma: Application to acute retroviral infection. J Clin Microbiol 1994; 32: 292-300. [ Links ]
18.Urdea MS. Direct and quiantitative detection HIV-1 RNA in human plasma RNA with a branched DNA signal amplification assay. AIDS 1993; 7(Suppl 2): S11-S14. [ Links ]
19.Saag MS, Holodniy M, Kuritzkes DR, et al. HIV viral load markers in clinical practice. Nature Med 1996; 2: 625-9. [ Links ]
Correspondencia:
Ernesto G. Scerpella, MD.
University of Miami School of Medicine, Department of Medicine Special Inmunology (D-90 A). P.O. Box 016960, Miami, Fl 33101.
Teléfono: (305) 243-4598, FAX : (305) 243-4037