Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Medica Herediana
Print version ISSN 1018-130XOn-line version ISSN 1729-214X
Rev Med Hered vol.18 no.1 Lima Jan./mar 2007
Neumonía eosinofílica: presentación de dos casos, agudo y crónico.
Eosinophilic pneumonia: chronic and acute forms.
Pamo Reyna Oscar1, Valencia Caballero Víctor2, Mier Hermoza María1, Cumpa Quiroz Robert1, Avilés Gonzaga Roberto2, Bravo Muro Gloria3.
1
Médico internista, Departamento de Medicina, Hospital Nacional Arzobispo Loayza de Lima; Profesor de la Facultad de Medicina Alberto Hurtado, Universidad Peruana Cayetano Heredia.2
Médico internista, Departamento de Medicina, Hospital Nacional Arzobispo Loayza de Lima; Profesor de la Facultad de Medicina, Universidad Nacional Mayor de San Marcos.3
Patóloga, Servicio de Patología, Hospital Nacional Arzobispo Loayza de Lima, Universidad Peruana Cayetano Heredia.
RESUMEN
Se presenta dos casos de neumonía eosinofílica idiopática, uno crónico y otro agudo. En el caso clínico 1 se realizó una confirmación anatomopatológica de neumonía eosinofílica idiopática y en el caso clínico 2 se tuvo una neumonia eosinofílica aguda probable. Ambos presentaron tos, fiebre y disnea. El estudio radiográfico reveló lesiones alveolares bilaterales con tendencia a la consolidación. La marcada eosinofilia en sangre periférica fue un dato resaltante que facilitó el diagnóstico. Ambos casos tuvieron muy buena respuesta a la corticoterapia.(Rev Med Hered 2007;18:39-44).
PALABRAS CLAVE: Neumonía esosinofílica, neumonía, eosinofilia.
SUMMARY
It is shown two cases of idiopathic eosinophilic pneumonia, chronic and acute forms. The first clinical case had idiopathic eosinophilic pneumonia with anatomopathological confirmation, and the second clinical case was a probable acute eosinophilic pneumonia. Both patients had cough, fever and dyspnea. The radiographic plains shown alveolar lesions in both lungs with a tendency to consolidate. The marked eosinophilia in peripheral blood was an outstanding clue that helps to the diagnosis. Both patients had a very good response to steroid therapy.(Rev Med Hered 2007;18:39-44).
KEY WORDS: Eosinophilic pneumonia, pneumonia, eosinophilia.
INTRODUCCIÓN
La neumonía eosinofílica comprende a un grupo de enfermedades que se caracterizan por la infiltración de eosinófilos en el parénquima pulmonar, relacionado con algunos factores conocidos pero que en muchos casos no se les encuentra asociación alguna por lo que se les considera como idiopáticas. Se presenta tanto en formas agudas y crónicas y las manifestaciones clínicas principales son tos, fiebre, disnea, mialgias, pérdida de peso, sudoración nocturna y distrés respiratorio severo en algunos casos (1). Para el diagnóstico es muy importante que se descarten otras enfermedades de alta prevalencia en el medio y un buen índice de sospecha de esta entidad para solicitar los estudios pertinentes.
El Hospital Nacional Arzobispo Loayza de Lima tiene un promedio anual de 6 900 egresados de hospi- talización de los servicios de Medicina. A continuación se presenta dos casos observados en los últimos seis años.
Caso clínico 1.
Paciente mujer de 33 años, natural y procedente de Lima, con un tiempo de enfermedad de 11 meses. La enfermedad inició con tos exigente y productiva, fiebre y diaforesis. La tos fue seca al principio y progresivamente se tornó exigente y productiva con esputo espumoso blanquecino. En los últimos meses presentó sensación de alza térmica vespertina de presentación irregular y acompañada de diaforesis. También presentó hiporexia y hubo una baja de peso moderada aunque no fue cuantificada. La orina y heces eran de caracteres normales.
Antecedentes: Ninguno de importancia.
Al examen físico: presión arterial 100/60 mm Hg; frecuencia respiratoria de 25/ min.; frecuencia cardíaca de 100/min.; temperatura de 37 ºC. Polipneica, con leve tiraje supraclavicular. Tórax y pulmones: sibilantes y crepitantes en la mitad inferior del hemitórax izquierdo. El resto del examen no reveló alteración alguna.
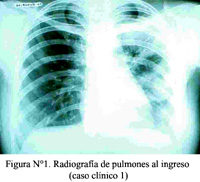
Los exámenes auxiliares al ingreso revelaron: Leucocitos 10 100 /mm3 (abastonados 3%, eosinófilos 30%, recuento absoluto de 3 030 /mm3). La radiografía de tórax mostró un patrón alveolar bilateral a predominio del hemitórax izquierdo con distribución periférica en especial en su mitad superior y en el tercio inferior del hemitórax derecho (Figura N°1). Hubo un incremento de estas lesiones en la siguiente radiografía y que se visualizaron en la tomografía.
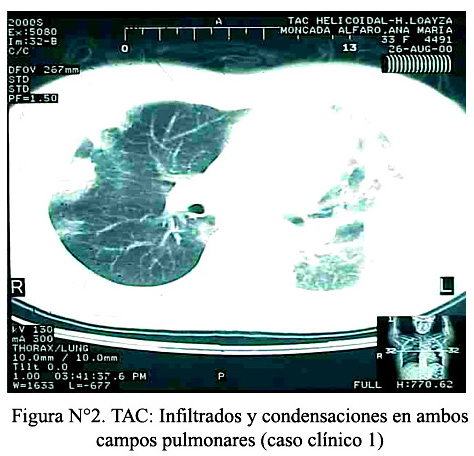
La TAC fue informada como compatible con una bronconeumonía organizada (Figura N°2). La baciloscopía fue negativa hasta en cinco muestras.
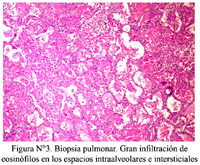
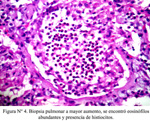
Se realizó una fibrobroncoscopía que informó que el bronquio izquierdo presentaba una significativa disminución de su luz, por probable compresión extrínseca. El lavado broncoalveolar reveló abundantes polimorfonucleares con 70% de eosinófilos. Se realizó una biopsia pulmonar por toracotomía a cielo abierto que mostró eosinófilos abundantes ocupando los espacios intraalveolares e intersticiales, además de la presencia de histiocitos (Figura N°3 y figura N°4).
En la evolución, la paciente presentó picos febriles diarios que oscilaron entre 39 y 40 ºC acompañado de crisis severas de tos. Se inició tratamiento con prednisona a dosis de 1 mg/kg/ día disminuyendo la fiebre al día siguiente de iniciada la terapia y la sudoración y la crisis de tos en forma progresiva en los cinco días siguientes.
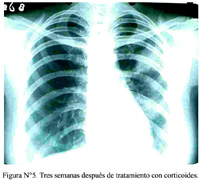
El control radiológico mostró notable resolución de las lesiones iniciales (Figura N°5). En el día del alta el hemograma mostró 6 500 leucocitos/mm3 con eosinó- filos 1 %, recuento absoluto de 65 /mm3.
Esta paciente fue estudiada como una neumopatía crónica incluyendo tuberculosis, micosis (aunque no existía sustento epidemiológico) entre otras causas, pero la eosinifilia orientó su diagnóstico para demostrar la neumonía eosinofílica con el estudio histopatológico.
Caso clínico 2
Paciente mujer de 42 años, natural de Ica y procedente de Lima, que ingresó al hospital con un tiempo de enfermedad de 10 días, de inicio insidioso y caracterizado por malestar general y dolor torácico bilateral tipo hincada.
Siete días antes del ingreso se agregó tos seca y se intensificó el dolor por lo que acudió a un centro de salud. Allí le tomaron una radiografía de tórax y la baciloscopía de esputo fue negativa, al parecer le diagnosticaron "neumonía" y le prescribieron claritromicina 500mg bid que tomó durante siete días.
Seis días antes del ingreso se agregó disnea a pequeños esfuerzos, que se intensificó en los últimos tres días, presentando disnea en reposo y ortopnea. Debido al empeoramiento de sus molestias a pesar del tratamiento acudió a consultorio externo, indicándose su hospitalización.
La paciente había iniciado su menstruación 2 días antes de su ingreso. Como antecedentes patológicos, fue diagnosticada de "hipertensión arterial" tres años antes, estando sin tratamiento y había sido sometida a cesárea dos veces por desproporción céfalo-pélvica.
Al examen físico: presión arterial 120/70 mm Hg; frecuencia respiratoria de 53/ min; frecuencia cardíaca de 100/min; temperatura de 37 ºC. Leve palidez de la piel y cianosis distal. Tórax y pulmones: murmullo vesicular disminuido en el tercio superior de ambos pulmones y respiración ruda hacia las bases, sin ruidos agregados.
Cardiovascular, abdomen y sistema nervioso: sin alteraciones.
Los exámenes auxiliares en su ingreso revelaron: Hemoglobina 13,6 g/dL; leucocitos 18 950/ mm3 (abastonados 5%, neutrófilos 43%, linfocitos 7%, monocitos 1% y eosinófilos 44%, recuento absoluto de 8 838 eosinófilos /mm3); plaquetas 602 000/ mm3.
El examen de orina mostró 6-8 leucocitos /campo y 18-20 hematíes/campo. El análisis de gases arteriales con Fi O2 de 0,21 al ingreso fue : pH 7,51; p O2 71,6; pCO2 36,3; Saturación arterial O2 95,7%; HCO3 29,3 mEq/L.
La paciente traía un hemograma realizado una semana antes del ingreso que mostraba leucocitos 14 100/ mm3 (abastonados 0%, neutrófilos 43,7%, linfocitos 7%, monocitos 0,4% y eosinófilos 48,8%, recuento absoluto de 7 027 eosinófilos /mm3). Además, Hb 12,2 g/dL; glicemia 88 mg/dL; úrea 15 mg/dL: albúmina 3,7 g/dL, globulinas 3,6 g/dL; TGO 23 U/L, TGP 31 U/L. Examen de orina: densidad 1015; leucocitos 2-3/campo; hematíes ocasionales.
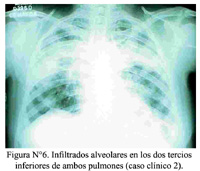
La radiografia de tórax y pulmones mostró extenso compromiso radiológico expresado como infiltrados alveolares en los dos tercios inferiores de ambos pulmones conformando una consolidación en la base derecha (Figura N°6).
Debido a que no había mejoría con el tratamiento de claritromicina sino más bien empeoramiento del cuadro clínico se puso en duda el diagnóstico de neumonía bacteriana. Existía la posibilidad de tuberculosis pulmonar aunque los hallazgos radiológicos no eran característicos. También se consideró la neumonía por Pneumocystis carinii (o P. jiroveci) aunque no se tenía ninguna evidencia de que la paciente tuviera alguna forma de inmunodepresión, como SIDA por ejemplo.
La asociación del cuadro clínico, con los hallazgos radiológicos y la eosinofilia nos llevaron a postular el diagnóstico de neumonía eosinofílica, considerando otras posibilidades en el diagnóstico diferencial como vasculitis de Churg Strauss y neumonitis por la migración de las larvas de parásitos intestinales a través del parénquima pulmonar, ciclo de Loos, (Ascaris lumbricoides, Strongyloides stercoralis, uncinarias, etc.).
Se decidió iniciar el tratamiento con prednisona a 1mg/Kg de peso corporal, oxigenoterapia y antibióticos.
Se le administró prednisona 50 mg diarios, ceftriaxona 1 g EV q12h por 4 días y luego levofloxacina PO 500 mg diarios por 7 días.
A partir del cuarto día de tratamiento se observó mejoria, disminuyendo la disnea y la polipnea en correlación con mejoría radiológica.
La baciloscopía del esputo (hasta cinco muestras) fue negativa. La búsqueda de eosinófilos en el esputo fue negativa. Se realizó una fibrobroncoscopía hallándose una mucosa congestiva en el árbol bronquial derecho y en el izquierdo, con secreción mucoserosa en los segmentos basales, a predominio del segmento 6 en el bronquio derecho.
La citología del aspirado bronquial mostró células epiteliales planas, células del epitelio bronquial, numerosos histiocitos macrófagos, leucocitos PMN en regular cantidad y hematíes, sin hallarse células neoplásicas.
El estudio parasitológico de las heces fue negativo para tres muestras. La búsqueda de anticuerpos anticitoplasmáticos de neutrófilos (ANCA) fue negativo por el método ELISA.
Luego de siete días de tratamiento, el hemograma del mostró leucocitos 9 760/ mm3 (abastonados 2%, neutrófilos 53%, linfocitos 16%, monocitos 5% y eosinófilos 24%, recuento absoluto de 2 342 eosinófilos /mm3).
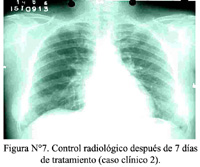
La paciente fue dada de alta a los 15 días de hospitalización en muy buen estado general. Un mes después, siendo manejada ambulatoriamente y habiéndosele reducido la prednisona a 30 mg diarios, en su control se encontró: Hemoglobina 13,4 g/dL; leucocitos 7 830/ mm3 (abastonados 1%, neutrófilos 74%, linfocitos 18%, monocitos 6% y eosinófilos 2%, recuento absoluto de 157 eosinófilos /mm3); plaquetas 311 000/ mm3. El control radiológico se muestra en la figura N°7.
DISCUSIÓN
Como se puede apreciar, el primer caso correspondió a una forma crónica de la enfermedad mientras que el segundo fue una forma aguda de neumonia eosinofílica probable. En ambos casos se trató de descartar las enfermedades prevalentes en nuestro medio pero fue la eosinofilia lo que guió el diagnóstico. La neumonía eosinófílica aguda (NEA) ha sido asociada con diversos procesos patológicos como enfermedades inmunológicas, infecciones parasitarias y fúngicas, enfermedades sistémicas, toxicidad medicamentosa y menos frecuentemente con la exposición a humos. Aunque estas asociaciones son reconocidas, el mecanismo exacto por el cual ocurre el reclutamiento de eosinófilos en los pulmones en la neumonía eosinofílica se desconoce (2).
Entre los fármacos, se le ha relacionado con antibióticos y antiinflamatarios no esteroideos pero también con otros como mesalazina y dapsona (3-4). Se ha reportado el desarrollo de neumonía eosinofílica aguda luego de la inyección intramuscular de progesterona, sin descartarse que el aceite de sésamo usado como excipiente y el alcohol benzílico usado como preservante tengan alguna relación en la génesis del proceso de hipersensibilidad a nivel pulmonar (5).
La exposición aguda a altas concentraciones de polvos y humos suele ser un antecedente frecuente en los pacientes con antiinflamatorios no esteroideos. Por ejemplo, se ha reportado el caso de un bombero que desarrolló NEA luego de trabajar en el rescate en el World Trade Center luego del atentado del 11-09-02, encontrándose partículas de silicatos, fibras de asbesto y cenizas (6). También se le ha relacionado con la inhalación de hongos del género Alternaria (7).
La neumonía eosinofílica inducida por fármacos y tóxicos es indistinguible de las neumonía eosinofílica aguda y crónica idiopáticas según criterios clínicos, radiográficos e histopatológicos. La relación temporal del cuadro clínico con la exposición a los fármacos o tóxicos son muy importantes para el diagnóstico y el manejo (8). Los inmunoensayos in vitro para demostrar la sensibilización de los linfocitos o macrófagos ante el fármaco sospechoso puede ser de ayuda diagnóstica (9).
La NEA ha sido descrita recientemente en el personal militar destacado en Iraq, todos con eosinofilia periférica, el 67% requirió de ventilación mecánica, dos murieron y el resto respondió a la terapia esteroidea y de soporte. No se encontró ninguna causa desde el punto de vista etiológico y epidemiológico; pero, debido a que el 78% se había iniciado en fumar tabaco es posible que exista alguna relación (10).
La neumonía eosinofílica puede tener un curso crónico y recurrente por lo que se debe sospechar toda vez que se tenga lesiones intersticiales o alveolares en ambos campos pulmonares, en casos de insuficiencia respiratoria y como no siempre se hallará eosinofilia periférica es muy importante el lavado broncoalveolar (11-13).
Se ha hallado mayores concentraciones de quimoquinas como eotaxina, interleukina-5 y la proteína-1 quimoatractora de monocitos, y la expresión de receptores de quimoquinas en el fluido del lavado broncoalveolar de pacientes con neumonía eosinofílica crónica comparado con controles. Esto podría tener alguna relación con el reclutamiento y activación de los eosinófilos y linfocitos en las vías aéreas (14,15).
Se ha hallado la expresión de moléculas de adhesión ICAM-1 por los eosinófilos en el fluido broncoalveolar de la neumonía eosinofílica idiopática lo que probablemente haya sido inducido por linfocitos T y macrófagos localmente activados mas no así en los eosinófilos de sangre periférica (16-17).
En la neumonía eosinofílica, los eosinófilos parecen ser los principales efectores de la regulación y persistencia de los procesos inflamatorios junto con los linfocitos T que regulan el reclutamiento y la activación de los primeros. De fondo, los macrófagos parecen jugar un papel regulatorio ya sea directamente sobre los eosinófilos o a través de los linfocitos T. Estos procesos inflamatorios e inmunológicos son la base racional para el tratamiento con corticoides y la mejor prueba de ello suele ser la muy buena respuesta que se obtiene en la gran mayoría de los casos (18). Por supuesto que queda mucho por dilucidar en los mecanismos intrínsecos del desarrollo de la enfermedad.
REFERENCIAS BIBLIOGRÁFICAS
1.Java A, Lessnau K. Eosinophilic pneumonia. Last Updated: June 15, 2006. URL disponible en: http://www.emedicine.com/MED/topic695.htm (Fecha de acceso: 30-08-2006). [ Links ]
2.Teri F. Acute eosiniphilic pneumonia. URL disponible en: http://www.afip.org/Departments/hot-topics/pneumonia (Fecha de acceso:11-07-2006). [ Links ]
3.Tanigawa K, Sugiyama K, Matsuyama H, et al. Mesalazine-Induced Eosinophilic Pneumonia. Respiration 1999; 66: 69-72. [ Links ]
4.Jaffuel D, Lebel B, Hillaire-Buys D, et al. Eosinophilic pneumonia induced by dapsone. BMJ 1998; 317: 181. [ Links ]
5.Bouckaert Y, Robert F, Englert Y, De Backer D, De Vuyst P, Delbaere A. Acute eosinophilic pneumonia associated with intramuscular administration of progesterone as luteal phase support alter IVF: case report. Hum Reprod 2004; (8): 1806-10. [ Links ]
6.Rom W, Weiden M, Garcia R, et al. Acute Eosinophilic Pneumonia in a New York City Firefighter exposed to World Trade Center Dust. Am J Respir Crit Care Med 2002; 166:797-800. [ Links ]
7.Taniuchi S, Miyazaki R, Yoshijima S, Kobayashi Y. Possible eosinophilic pneumonia from Alternaria. Allergology International 1999; 48 (1): 79-83. [ Links ]
8.Solomon J, Schwarz M. Drug-, toxin-, and radiation therapy-induced eosinophilic pneumonia. Sem Respir Crit Care Med 2006; 27 (2): 192-197. [ Links ]
9.Bentur L, Bar-Kana Y, Livni E, et al. Severe minocycline-induced eosinophilic pneumonia: extrapulmonary manifestations and the use of in vitro immunoassays. Ann Pharmacother 1997; 31: 733-735. [ Links ]
10.Shorr A, Scoville S, Cersovsky S, et al. Acute Eosinophilic Pneumonia Among US Military Personnel Deployed in or Near Iraq. JAMA 2004; 292: 2997-3005. [ Links ]
11.Tordera P, Andreu A, Gomez E, et al. Two new cases of chronic eosinophilic pneumonia: Revision of the literature. An Med Interna (Madrid) 2004; 21 (8): 33-36. [ Links ]
12.Maggiolo J, Paiva R, Abara S, et al. Chronic eosinophilic pneumonia in children: a case report and literature review. Rev Chil Pediatr 2005; 76 (1): 57-64. [ Links ]
13.Zille A, Perin C, Geyer G, et al. Chronic eosinophilic pneumonia. J Pneumologia (Sao Paulo) 2002; 28 (5): 281-284. [ Links ]
14.Tateno H, Nakamura H, Minematsu N, et al. Eotaxin and monocyte chemoattractant protein-1 in chronic eosinophilic pneumonia. Eur Respir J 2001; 17: 962-968. [ Links ]
15.Nishigaki Y, Fujiuchi, S, Yamazaki Y, et al. Increased vascular endothelial growth factor in acute eosinophilic pneumonia. Eur Respir J 2003; 21: 774-778. [ Links ]
16.Azuma M, Nakamura Y, Sano T, Okano Y, Sone S. Adhesion molecule expression on eosinophils in idiopathic eosinophilic pneumonia. Eur Respir J 1996; 9: 2494-2500. [ Links ]
17.Katoh S, Fukushima K, Matsumoto N, et al. Accumulation of CXCR3-expressing eosinophils and increased concentration of its ligands (IP10 and Mig) in bronchoalveolar lavage fluid of patients with chronic eosinophilic pneumonia. Int Arch Allergy Immunol 2005; 137 (3): 229-35. [ Links ]
18.Albera C, Ghio P. Eosinophils in eosinophilic pneumonia. Eur Respir J 1996 9: 2437-2439. [ Links ]
Correspondencia:
Oscar Pamo Reyna
Departamento de Medicina. Universidad Peruana Cayetano Heredia.
Av. Honorio Delgado 430.
San Martín de Porres. Lima, Perú.
Correo electrónico: opamo@upch.edu.pe